Các yếu tố liên quan đến dấu ấn sinh học: các dấu ấn sinh học khác nhau như tăng bạch cầu và tiểu cầu, P-selectin, D-dimer và CRP là những yếu tố nguy cơ của TTTMHK ở người bệnh ung thư.
Tăng P-selectin hòa tan (một phân tử kết dính tế bào và là dấu ấn sinh học của hoạt hóa tiểu cầu và tế bào nội mạc) và tăng D-dimer – phản ánh hoạt hóa hệ thống đông máu toàn bộ có liên quan đến TTTMHK trong dân số chung và cũng là yếu tố giúp tiên đoán TTTMHK ở người bệnh ung thư.
Việc phân tầng nguy cơ TTTMHK ở người bệnh ung thư là một tiếp cận cần thiết. Vào năm 2008 (3), Khorana và cộng sự đã xây dựng thang điểm đánh giá nguy cơ TTTMHKở những người đã được điều trị bằng hoá trị chống ung thư (Bảng 1). Thang điểm nàyđã được kiểm chứng quốc tếvà tiếp tục được sử dụng cho đến ngày nay.Người bệnh được phân tầng vào 3 nhóm tùy theo điểm nguy cơ của họ:
- Nhóm nguy cơ thấp (0 điểm): nguy cơ TTTMHK là 0,3% trong thời gian theo dõi 2,5 tháng
- Nhóm nguy cơ trung bình (1-2 điểm): nguy cơ TTTMHK là 2%
- Nhóm nguy cơ cao (≥ 3 điểm): nguy cơ TTTMHK là 6,7%
Mô hình của Khoranađã được mở rộng bao gồmthêmhai dấu ấn sinh học làD-dimer và P-selectintheo Ay và cộng sự (4)nhưng thang điểm mở rộng này cần phải được kiểm định lại.
Bảng 1: Phân tầng nguy cơ TTTMHK ở bệnh nhân hóa trị
IV. PHÒNG NGỪA TTTMHK Ở NGƯỜI BỆNH UNG THƯ
Mặc dù ung thư là một yếu tố nguy cơ chính của TTTMHK (nguy cơ gấp 4-5 lần hoặc thậm chí 7-8 lần trong một số trường hợp ung thư), nhưng bệnh ung thư không phải là một chỉ định để khởi đầu phòng ngừa TTTMHK. Cần phân tầng nguy cơ TTTMHK ở người bệnh ung thư trước khi điều trị, đánh giá nguy cơ xuất huyết do thuốc kháng đông và xem xét chi phí-lợi ích của việc phòng ngừa để có chỉ định đúng. Thông thường, bệnh nhân được phân loại theo nhóm điều trị (nhập viện do bệnh nội khoa cấp tính hoặc phẫu thuật và điều trị ngoại trú).
4.1. Nguyên tắc chung:
Kháng đông ngắn hạn được chỉ định cho bệnh nhân ung thư nhập viện do bệnh nội khoa cấp tính hoặc phẫu thuật lớn, tương tự như người không bị ung thư. Có thể dùng LMWH, UFH hoặc Fondaparinux. Việc chọn lựa các thuốc này tùy thuộc vào bệnh nhân điều trị nội trú hay ngoại trú, chi phí, sự có sẵn của thuốc và những yếu tố khác.
Warfarin thường không được dùng như kháng đông phòng ngừa TTTMHK ở người bệnh ung thư trong phác đồ ngắn hạn (vài ngày đến vài tuần) do khởi phát hoạt tính kháng đông chậm và cần phải chỉnh liều dựa vào INR.
Phòng ngừa cơ học được chỉ định cho bệnh nhân ung thư nhập viện và nguy cơ xuất huyết do kháng đông quá cao hoặc chống chỉ định của thuốc kháng đông.
Ở bệnh nhân ngoại trú còn đi lại được, phòng ngừa TTTMHK bằng kháng đông thường chỉ định cho bệnh nhân có tiền căn TTTMHK trước đó hoặc bệnh nhân có nguy cơ đặc biệt cao.
Chưa có đủ dữ liệu để phòng ngừa thường quy TTTMHK ở bệnh nhân ung thư nhập viện vì phẫu thuật nhỏ hoặc hóa trị ngắn ngày.
Bệnh nhân bị bạch cầu cấp nguyên bào lympho có nguy cơ đặc biệt cao bị TTTMHK khi điều trị bằng L-asparaginase nhưng chưa đủ dữ liệu để phòng ngừa TTTMHK trong dân số này.
Không phòng ngừa thường quy cho người bệnh ung thư với nguy cơ thấp bị TTTMHK hoặc nguy cơ xuất huyết cao (u não tiên phát).
4.2. Phòng ngừa TTTMHK quanh phẫu thuật ở bệnh nhân ung thư:
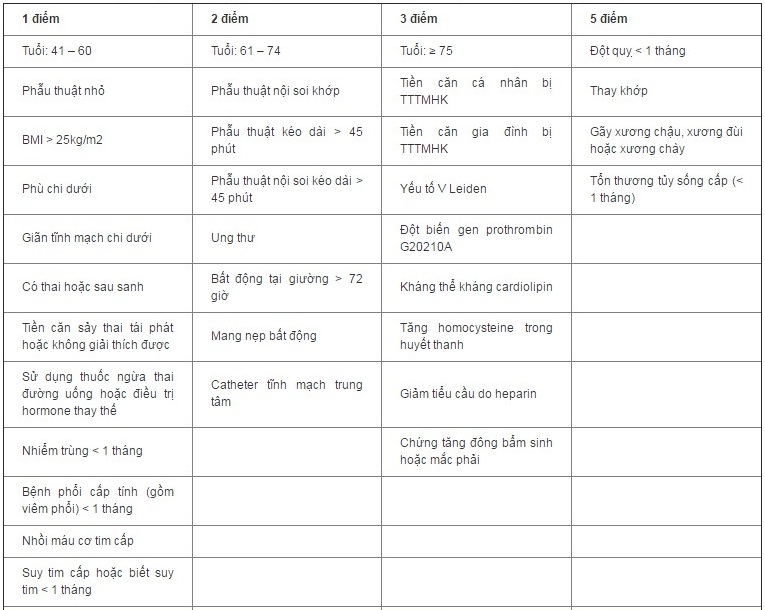
TTTMHK là một biến chứng thường gặp ở người bệnh ung thư cần phải phẫu thuật. Phẫu thuật ung thư làm tăng nguy cơ bị huyết khối tĩnh mạch sâu gấp 2 lần và nguy cơ thuyên tắc phổi hậu phẫu gây tử vong gấp 4 lần so với người không bị ung thư. Nhiều yếu tố góp phần làm tăng nguy cơ TTTMHK ở người bệnh ung thư như tổn thương mô do phẫu thuật, bất động quanh phẫu thuật, truyền máu và huyết tương trong quá trình phẫu thuật, thông khí áp lực dương và đặt catheter tĩnh mạch trung tâm. Tăng nguy cơ bị TTTMHK ở bệnh nhân ung thư cần phẫu thuật được phản ánh trong thang điểm Caprini cải biên (bảng 2), được dùng để đánh giá nguy cơ TTTMHK ở bệnh nhân phẫu thuật, mà trong đó, sự hiện diện của ung thư được cho 2 điểm. Theo thang điểm Caprini cải biên, nguy cơ rất thấp là 0 điểm; nguy cơ thấp là từ 1 đến 2 điểm; nguy cơ trung bình là từ 3 đến 4 điểm và nguy cơ cao là khi ≥ 5 điểm. Ngoài ra, phẫu thuật ung thư cũng làm tăng nguy cơ xuất huyết.
Bảng 2: Phân tầng nguy cơ bị TTTMHK ở bệnh nhân phẫu thuật theo thang điểm Caprini cải biên
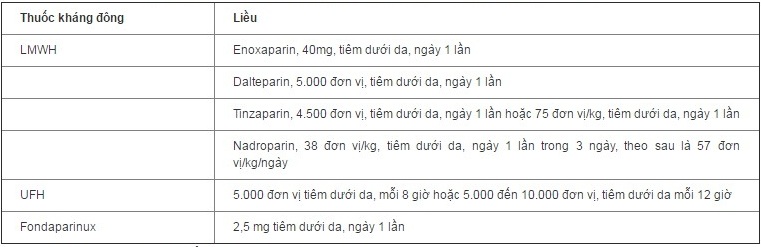
Nếu không có chống chỉ định, tất cả bệnh nhân ung thư thực hiện phẫu thuật lớn (phẫu thuật ung thư hoặc phẫu thuật ngoài ung thư) nên được phòng ngừa TTTMHK (mức bằng chứng: 1A). Các thuốc được ưa thích là LMWH hoặc UFH và fondaparinux. Liều thuốc phòng ngừa được thể hiện ở bảng 3. Phòng ngừa nên khởi đầu trước phẫu thuật hoặc càng sớm càng tốt ngay sau phẫu thuật.
Các biện pháp cơ học không nên được dùng đơn độc để phòng ngừa TTTMHK trừ khi người bệnh có chống chỉ định dùng thuốc kháng đông (mức bằng chứng: 1B). Các biện pháp cơ học có thể được thêm vào cùng với phòng ngừa bằng thuốc ở bệnh nhân nguy cơ cao nhưng nên dùng thuốc trước, trừ khi có chống chỉ định phòng ngừa bằng thuốc (mức bằng chứng: 2C).
Thời gian phòng ngừa ít nhất là 7-10 ngày. Đối với những phẫu thuật nguy cơ cao như phẫu thuật ung thư vùng bụng hoặc vùng chậu, thời gian phòng ngừa nên là 4 tuần (mức bằng chứng: 1A).
Ở bệnh nhân phẫu thuật nội soi vùng bụng và chậu, chỉ định phòng ngừa tương tự như bệnh nhân mổ hở (mức bằng chứng: 2C)
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












