I. ĐẶT VẤN ĐỀ
Suy tim là tình trạng tim không đủ khả năng bơm máu để đáp ứng nhu cầu chuyển hóa tổ chức hay chỉ có thể đáp ứng được với áp lực đổ đầy tăng. Cho dù cơ thể cố gắng bù trừ để làm tăng thể tích và tăng áp lực
I. ĐẶT VẤN ĐỀ
Suy tim là tình trạng tim không đủ khả năng bơm máu để đáp ứng nhu cầu chuyển hóa tổ chức hay chỉ có thể đáp ứng được với áp lực đổ đầy tăng. Cho dù cơ thể cố gắng bù trừ để làm tăng thể tích và tăng áp lực đổ đầy nhưng khả năng co bóp và thư giãn của tim giảm dần và làm xấu dần tình trạng suy tim.
Việc cải thiện tiên lượng sống sau nhồi máu cơ tim cấp đã tạo ra sự gia tăng nhanh chóng số lượng bệnh nhân suy tim mạn[4], cùng với đó là sự gia tăng số lượng bệnh nhân nhập viện vì suy tim mất bù cấp. Điều trị suy tim tiêu tốn 1-2% ngân sách chăm sóc sức khỏe ở các nước châu Âu[5, 6], với khoảng 75% là chi phí điều trị tại bệnh viện. Suy tim tiến triển và sự mất bù cấp gây tốn kém nhất[7, 8].
Lý do nhập viện vì suy tim mất bù cấp ngày càng tăng bất chấp các tiến bộ trong điều trị. Số lượng tử vong do suy tim vẫn còn cao và tại Mỹ ước tính khoảng 300.000 bệnh nhân suy tim tử vong mỗi năm[1]. Suy tim cấp có tiên lượng nghèo nàn, khoảng 45% bệnh nhân nhập viện vì suy tim cấp sẽ tái nhập viện trong vòng 12 tháng[9, 10]. Và mặc dù có đến 60% bệnh nhân nhập viện vì suy tim tử vong trong vòng 1 năm nhưng thật sự chỉ có 5% - 8% tử vong tại bệnh viện[2].
Ở Mỹ, trong số 1 triệu bệnh nhân nhập viện hàng năm vì suy tim thì có đến 90% bị quá tải thể tích[11, 12]. Các guideline đều khuyến cáo việc điều trị suy tim nên hướng đến cân bằng thể tích dịch. Về mặt sinh lý bệnh, giảm công tim trong suy tim gây giảm tưới máu thận, hoạt hóa hệ Renin-Angiotensin-Aldosterone (RAAS) và tiếp tục làm xấu thêm tình trạng ứ dịch. Vòng xoắn bệnh lý này tiếp tục làm nặng thêm tình trạng suy tim, dẫn tới tăng nguy cơ tử vong và nhập viện. Do vậy giảm quá tải dịch là vấn đề quan trọng trong điều trị suy tim.
II. LÝ DO CẦN HỖ TRỢ SIÊU LỌC TRONG ĐIỀU TRỊ
Lợi tiểu đang là phương pháp điều trị chuẩn để làm giảm tình trạng quá tải dịch trong suy tim. Tuy nhiên ở bệnh nhân suy tim nặng và mạn tính, đáp ứng với lợi tiểu kém hơn rất nhiều với nhiều lý do: tưới máu thận giảm do huyết áp thấp, quá sản ở ống thận làm hạn chế tác dụng của thuốc… Khoảng 25-30% bệnh nhân có tình trạng kháng lợi tiểu[13] và do đó làm giảm hiệu quả điều trị. Ngoài ra, dùng lợi tiểu liều cao kéo dài có thể gây ra các biến chứng nguy hiểm như rối loạn điện giải, rối loạn nhịp tim… Lợi tiểu đường tĩnh mạch có thể làm tăng áp lực mao mạch phổi bít và kháng lực mạch hệ thống, và giảm cung lượng tim cũng như tốc độ lọc cầu thận[14, 15]. Do vậy chúng ta cần một biện pháp khác an toàn và hiệu quả hơn cho những bệnh nhân suy tim không đáp ứng với lợi tiểu.
Khái niệm lấy bỏ dịch bằng siêu lọc đã được báo cáo cách đây hơn 50 năm[17]. Đến những năm 1980, siêu lọc đã được thực hiện trên bệnh nhân suy tim[18-20].
Siêu lọc là phương pháp điều trị thay thế có tác dụng làm giảm áp lực mao mạch phổi bít và nhĩ phải, làm tăng cung lượng tim nhưng không làm thay đổi tần số tim, huyết áp tâm thu, chức năng thận, điện giải, và thể tích nội mạch[16]. Đây là phương pháp loại bỏ nước và một số chất hòa tan không phải protein có trọng lượng phân tử thấp-trung bình thông qua một màng bán thấm, nhờ chênh lệch giữa áp lực thủy tĩnh (là áp lực máu trong lòng mạch hoặc do bơm) với áp lực keo. Số lượng dịch lọc ra ngoài có thể được định trước thay đổi từ 300-800 ml mỗi giờ. Siêu lọc đang là một biện pháp hỗ trợ cho suy tim sung huyết nặng kháng trị hiện nay.
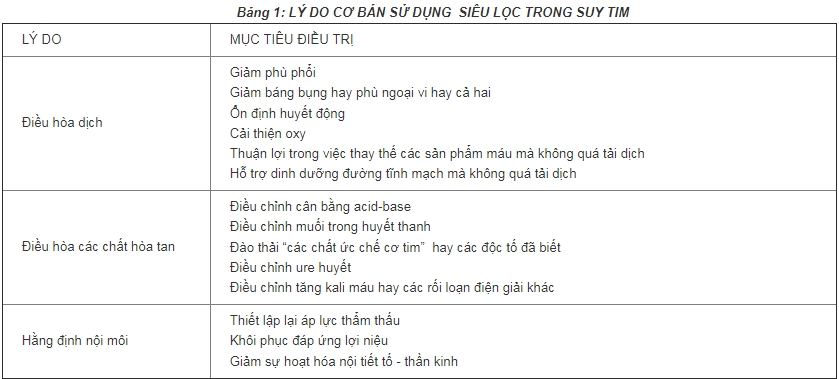
Bảng 1: LÝ DO CƠ BẢN SỬ DỤNG SIÊU LỌC TRONG SUY TIM
III. VAI TRÒ SIÊU LỌC TRONG SUY TIM MẤT BÙ CẤP
Ở những bệnh nhân suy tim nặng, đặc biệt là suy tim mất bù cấp, việc quá tải dịch là nguyên nhân chủ yếu làm tăng thể tích tâm trương thất trái. Lúc này, việc lấy bỏ dịch thừa giúp tối ưu hóa đổ đầy thất trái và cải thiện cung lượng tim. Lấy bỏ dịch không kịp thời có thể làm chậm trễ điều trị và gây phù phổi.
Hỗ trợ siêu lọc khi điều trị suy tim tích cực không hiệu quả giúp giảm áp lực nhĩ phải, giảm áp lực mao mạch phổi bít, tăng công tim, tăng lợi tiểu mà không thay đổi tần số tim, huyết áp, chức năng thận và điện giải đồ (bảng 1).
Hiện nay, siêu lọc đã được đưa vào guideline điều trị suy tim (hình 1)
- Chỉ định siêu lọc:
Khi có 2 dấu hiệu sau:
Suy thận hoặc kháng lợi tiểu:
+ Creatinin huyết thanh > 1,5 mg%, với liều Furosemid tĩnh mạch lớn hơn ít nhất 2.5 lần liều đang dùng trước khi nhập viện.
Thông thường liều lợi tiểu tĩnh mạch dùng trong các nghiên cứu là 80 -480mg, trung bình 250mg/ngày.
Quá tải dịch: được xác định khi có ³2 tiêu chuẩn sau:
+ Gan to, báng bụng
+ Phù ngoại vi ³2+
+ Hình ảnh sung huyết hoặc tràn dịch màng phổi từ trung bình trở lên.
+ Ran ở phổi, khó thở tư thế, hoặc khó thở kịch phát về đêm.
+ Dãn tĩnh mạch cảnh ³7cm.
- Chống chỉ định:
Bệnh nhân có một trong những vấn đề sau:
Hội chứng vành cấp
Bệnh thận giai đoạn cuối
Huyết áp tâm thu £90mmHg
Hematocrite > 45%
Không thế thiết lập được đường vào tĩnh mạch để lọc máu.
Không dung nạp hay dị ứng heparin
Mang thai
Nhiễm trùng huyết
.png)
CHÚ THÍCH HÌNH 1:
NTG: Nitroglycerin; SpO2: độ bảo hòa oxy ngoại vi; PaO2: áp suất riêng phần oxy; SBP: HA tâm thu
1) Bệnh nhân đang dùng lợi tiểu, khuyến cáo cho liều lợi tiểu uống 2,5 lần liều đang dùng, có thể lặp lại nếu cần.
2) SpO2 < 90% hay PaO2 < 60mmHg (<80kPa)
3) Luôn luôn bắt đầu 40-60% oxy; tiêu chuẩn SpO2>90% thận trọng trên bệnh nhân có nguy cơ ứ CO2
4) Ví dụ: 4-8mg morphin + 10mg metoclopramide, chú ý tình trạng suy hô hấp, lập lại nếu cần
5) Da lạnh, mạch nhẹ, nước tiểu ít, rối loạn tri giác, thiếu máu cơ tim
6) Ví dụ: bắt đầu truyền dobutamin 2,5µg/kg/ph, có thể tăng liều gấp đôi mỗi 15 phút tùy theo đáp ứng và dung nạp (chỉnh liều luôn bị giới hạn bởi nhịp nhanh quá mức, rối loạn nhịp, thiếu máu). Liều >20µg/kg/ph hiếm khi cần ngay cả khi dobutamin có thể làm dãn mạch nhẹ như một kích thích β2.
7) Bệnh nhân cần đượctheo dõi đều (triệu chứng, nhịp tim, SpO2, nước tiểu) cho tới khi tình trạng ổn định và hồi phục.
8) Ví dụ liều khởi đầu truyền tĩnh mạch 10µg/ph và gấp đôi liều mỗi 10 phút tùy theo sự đáp ứng và dung nạp (chú ý tụt huyết áp). Liều 100µg/ph hiếm khi dùng.
9) Đáp ứng với điều trị gồm giảm khó thở, tiểu đủ (>100ml/giờ trong 2 giờ đầu) kèm theo sự gia tăng SpO2 (nếu có giảm oxy), và luôn luôn giảm nhịp tim và nhịp thở (1-2 giờ đầu), tưới máu ngoại biên cải thiện được biểu hiện bởi giảm co mạch ở da, da ấm lên, cải thiện màu sắc da; cũng có thể giảm ran ở phổi.
10) Khi bệnh nhân ổn định và nước tiểu đủ có thể ngưng lợi tiểu truyền tĩnh mạch xem xét thay bằng lợi tiểu uống.
11) Đánh giá những triệu chứng suy tim (khó thở, khó thở phải ngồi, khó thở kịch phát về đêm) kết hợp với các bệnh như đau ngực do thiếu máu cơ tim và các tác dụng phụ liên quan đến điều trị (như triệu chứng hạ huyết áp). Đánh giá các dấu hiệu ngoại biên và sung huyết/phù phổi, nhịp tim, huyết áp, tưới máu ngoại vi, nhịp thở, thở gắng sức. Một ECG (loạn nhịp/thiếu máu, nhồi máu) và sinh hóa máu/huyết học (thiếu máu, rối loạn điện giải, suy thận) cũng nên được xem xét. SpO2 (hay khí máu động mạch), siêu âm tim cũng nên được kiểm tra.
12) Ít hơn 100 ml/giờ trên 1-2 giờ là tình trạng đáp ứng đầu tiên với lợi tiểu không đủ ( đặt sond tiểu theo dõi).
13) Ở bệnh nhân huyết áp thấp/sốc, xem xét chẩn đoán phân biệt (thuyên tắc phổi), những vấn đề cơ học cấp, bệnh van tim nặng (đặc biệt hẹp van động mạch chủ). Catheter động mạch phổi có thể được chỉ định ở bệnh nhân có áp lực đổ đầy thất trái không đủ (đặc điểm huyết động học của bệnh nhân, các dự đoán rõ ràng cho việc dùng thuốc vận mạch.
14) Một bóng nội động mạch chủ hay hỗ trợ tuần hoàn cơ học khác cũng nên được xem xét trên bệnh nhân không có chống chỉ định.
15) Thông khí áp lực dương liên tục hoặc thở máy không xâm lấn nên được xem xét trên bệnh nhân không có chống chỉ định.
16) Xem xét đặt nội khí quản và thông khí xâm lấn nếu giảm oxy máu trầm trọng, hô hấp gắng sức thất bại, rối loạn tri giác…
17) Gấp đôi liều lợi tiểu quai tương đương furosemide 500 (liều của 250mg và trên nên được truyền hơn 4 giờ).
18) Nếu không đáp ứng liều lợi tiểu gấp đôi mặc dù áp lực đổ đầy thất trái đủ (suy đoán hay tính toán trực tiếp) bắt đầu truyền dopamine 2.5 µg/kg/ph. Liều cao không được khuyến cáo làm tăng lợi tiểu.
19) Nếu bước 17, 18 vẫn không đủ nước tiểu và bệnh nhân tồn tại phù phổi, siêu lọc máu đường tĩnh mạch sẽ được xem xét.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












