4.2.5 Ghi video khi ngất được nghi ngờ
4.2.5.1 Ghi video trong bệnh viện
Đối với PNES(co giật tâm lý không phải động kinh), điện não đồ (EEG) - video tạo ra mức độ cao nhất của khả năng chẩn đoán. [204] Đối với ngất và PPS(giả tâm lý), video có thể đóng vai trò tương tự, có thể không được sử dụng (xem phần 7).
Thêm ghi hình vào test bàn nghiêng cho biết thêm khả năng xem xét các dấu hiệu lâm sàng liên quan đến BP(huyết áp)và HR(tần số tim)một cách khách quan và liên tục, do đó giúp phân biệt VVS(ngất phế vị)với PPS. Cách tiếp cận này đã cho thấy những hiểu biết sinh lý học mới trong ngất. [9] Gắn camera vào bàn nghiêng cho phép nghiên cứu chi tiết khuôn mặt và đầu, điều này rất hữu ích khi đánh giá sự bắt đầu và kết thúc của LOC(mất ý thức). [9,205] Ghi video PPS [116] được tạo ra do nghiêng đảm bảo TLOC rõ ràng xảy ra trong khi BP và HR không thấpxuống; thêm EEG làm tăng khả năng chẩn đoán của PPS hơn nữa. Phương pháp này đã được chứng minh có sự hiện diện kết hợp của VVS và PPS. [117]
4.2.5.2 Ghi video tại nhà
Ghi video tại nhà (bằng công nghệ điện thoại thông minh) rất hữu ích trong tất cả các hình thái của TLOC để cho phép các dấu hiệu các cơn trở chứng được nghiên cứu. Bệnh nhân và người thân của họ nên được khuyến khích để ghi lại các cuộc trở chứng, nếu có thể, trong trường hợp không chắc chắn chẩn đoán. Đối với bệnh động kinh, các tiến bộ được thực hiện đối với ghi video và ghi EEG ở nhà của bệnh nhân. [206,207] Đối với ngất hoặc PPS, kinh nghiệm cho thấy cơ hội lấy được một bản ghi video cao hơn cho PPS so với ngất, có lẽ do ảnh hưởng của tần suất cao và thời gian trở chứng kéo dài trong PPS. Thật hiếm khi bắt đầu các biến cố được ghi lại. [206] Các bản ghi video tại nhà cho phép các biến cố phức tạp như co giật động kinh gây ngất được chẩn đoán. [208]
Ghi video khi ngất được nghi ngờ

aClass của các khuyến cáo.
bMức độ của chứng cứ.
4.2.6 Nghiên cứu điện sinh lý
Các chỉ định: Trong một tổng quan tám nghiên cứu, bao gồm 625 bệnh nhân ngất trong quá trình EPS, [209] kết quả dương tính xảy ra chủ yếu ở những bệnh nhân có bệnh tim về cấu trúc. Trong những năm gần đây, việc phát triển mạnh mẽ các phương pháp không xâm lấn, tức theo dõi ECG kéo dài, cho thấy giá trị chẩn đoán cao hơn, đã làm giảm tầm quan trọng của EPS như là một xét nghiệm chẩn đoán. Trong thực hành lâm sàng, dữ liệu đăng ký cho thấy khoảng 3% bệnh nhân ngất không giải thích được đánh giá do các chuyên gia tim mạch thực hiện EPS và thậm chí ít hơn nếu họ được đánh giá do các chuyên gia khác. [71] Tuy nhiên, EPS vẫn hữu ích cho việc chẩn đoán trong các tình huống lâm sàng cụ thể sau đây: nhịp tim chậm không triệu chứng (nghi ngờ ngưng xoang gây ra ngất), BBB hai bó (đe dọa block AV cao độ), và nghi ngờ nhịp tim nhanh.
Tiêu chuẩn chẩn đoán:
4.2.6.1 Nhịp xoang chậm không triệu chứng: ngưng xoang được nghi ngờ gây ra ngất
Khả năng ngất liên quan đến nhịp chậm trước test là tương đối cao khi có nhịp xoang chậm không triệu chứng (<50 b.p.m.)(b.p.m: nhắt bóp trên phút)hoặc block xoang nhĩ, thường được ghi nhận bằng cách theo dõi ECG hoặc ECG 12 chuyển đạo. Giá trị tiên lượng của thời gian hồi phục nút xoang kéo dài (SNRT) không được xác định rõ. Một đáp ứng bất thường được định nghĩa là ≥ 1.6 hoặc 2 s cho SNRT(thời gian phục hồi nút xoang), hoặc ≥525ms cho SNRT có điều chỉnh. [210] Một nghiên cứu quan sát cho thấy mối quan hệ giữa sự có mặt của SNRT kéo dài trong EPS và ảnh hưởng của tạo nhịp lên các triệu chứng. [211] Một nghiên cứu tiền cứu nhỏ cho thấy SNRT có điều chỉnh ≥800 ms có nguy cơ cao hơn gấp 8 lần so với một SNRT dưới giá trị này. [212]
4.2.6.2 Ngất trong block hai bó nhánh (block nhĩ thất cao độ sắp xảy ra)
Bệnh nhân có block hai bó (BBB) và ngất có nguy cơ cao phát triển block nhĩ thất (AV) cao độ. [213] Khoảng thời gian HV kéo dài ≥ 70 ms, hoặc block nhĩ thất độ II hoặc độ II có thể tạo ra bằng tạo nhịp hoặc bằng stress dược lý (ajmaline, procainamide, hoặc disopyramide), xác định nhóm có nguy cơ cao hơn phát triển block AV. Bằng cách kết hợp các phần trên của giao thức điện sinh lý, EPS dương tính mang lại giá trị tiên đoán dương cao tới ≥80% cho việc xác định bệnh nhân sẽ phát triển block AV trong các nghiên cứu trước đây. [214–216] Phát hiện này gián tiếp được xác nhận bằng các nghiên cứu gần đây cho thấy giảm đáng kể ngất tái phát ở bệnh nhân HV kéo dài bằng cấy máy tạo nhịp tim so với nhóm chứng không điều trị với EPS âm tính [188], hoặc với nhóm chứng nhận được máy tạo nhịp theo kinh nghiệm. Những kết quả này biện minh cho việc nâng cấp khuyến cáo cho điều trị được hướng dẫn bằng EPS (tức tạo nhịp tim) ở những bệnh nhân có EPS dương tính từ class IIa đến class I.
Thậm chí khi chất lượng của bằng chứng là vừa phải, có sự đồng thuận mạnh mẽ EPS dương tính chỉ ra cơ chế có khả năng của ngất là do block AV kịch phát.
Ngược lại, khoảng 1/3 số bệnh nhân có EPS âm tính trong đó ILR(ghi vòng lập hoặc ghi vi mạch cấy vào cơ thể)được cấy phát triển block AV từng lúc hoặc vĩnh viễn khi theo dõi. [187] Như vậy, EPS có giá trị tiên đoán âm thấp.
Tỷ lệ tử vong cao ở bệnh nhân ngất và BBB. Tuy nhiên, cả ngất và khoảng thời gian H-V kéo dài đều có nguy cơ tử vong cao hơn, và điều trị tạo nhịp tim không làm giảm nguy cơ này. [213]
4.2.6.3 Nhịp nhanh được nghi ngờ
Ở những bệnh nhân có ngất trước do khởi phát hồi hộp đột ngột gợi ý SVT(nhịp nhanh trên thất)hoặc VT(nhịp nhanh thất), EPS có thể được chỉ định để đánh giá cơ chế chính xác, đặc biệt khi thủ thuật triệt phá qua catheter chữa khỏi được xem xét có lợi ích.
Ở những bệnh nhân nhồi máu cơ tim trước đó và phân suất thất trái bảo tồn (LVEF), VT có thể tạo ra VT đơn hình dự báo mạnh mẽ nguyên nhân ngất, [218] trong khi rung thất (VF) tạo ra được xem là một kết quả không đặc hiệu. [37] Sự vắng mặt của loạn nhịp thất có thể tạo ra xác định một nhóm có nguy cơ ngất do loạn nhịp thấp hơn. [219]
Vai trò của EPS và việc sử dụng các thách thức dược lý của thuốc chống loạn nhịp class I ở bệnh nhân ngất và nghi ngờ hội chứng Brugada còn gây tranh cãi. Trong một phân tích gộp gần đây, [220] nguy cơ loạn nhịp tim tăng nhẹ ở những bệnh nhân có tiền sử ngất không giải thích được hoặc type 1 tự phát, và có VT hoặc VF tạo ra với một hoặc hai kích thích ngoài. Tuy nhiên, sự vắng mặt có thể tạo ra ở những người như vậy không nhất thiết ngăn cản nguy cơ loạn nhịp tim, đặc biệt ở những bệnh nhân có các đặc tính nguy cơ cao.
Ở các bệnh nhân có ngất được đi trước bằng khởi phát hồi hộp đột ngột gợi ý SVT hoặc VT, Eps có thể được chỉ định để đánh giá cơ chế chính xác, đặc biệt khi thủ thuật triệt phá qua catheter điều trị khỏi có thể được xem xét có lợi ích.
Nghiên cứu điện sinh lý
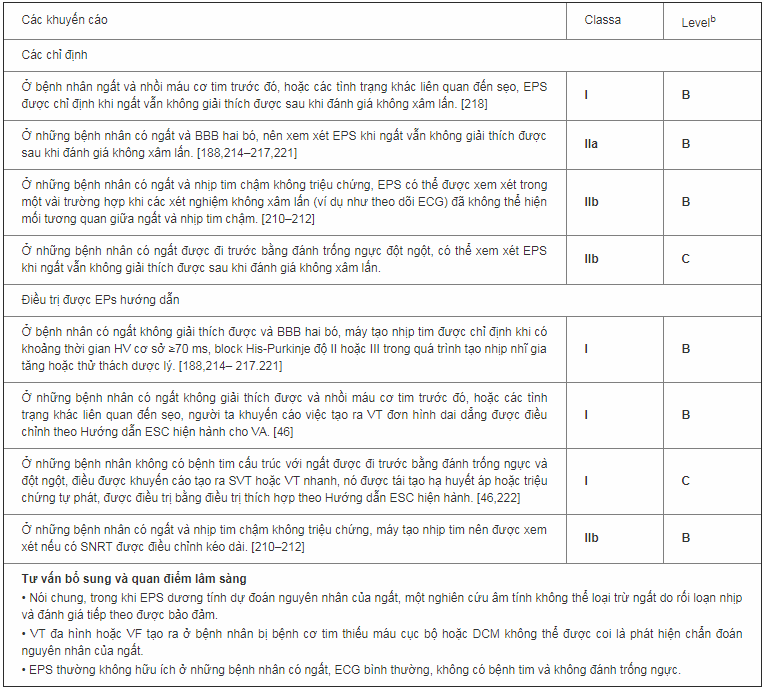
BBB = block bó nhánh; DCM = bệnh cơ tim giãn; ECG = điện tâm đồ; EPS = nghiên cứu điện sinh lý; ESC = Hội Tim Mạch châu Âu; SNRT = thời gian phục hồi nút xoang; SVT = nhịp nhanh trên thất; VA = rối loạn nhịp thất; VF = rung thất; VT = nhanh thất.
a Class của các khuyến cáo.
b Mức độ của bằng chứng.
4.2.7 Adenosine nội mạch và các biomarker khác
Các dấu ấn sinh học tim được xác lập như troponin và B-type natriuretic peptide đã được sử dụng để phân biệtngất dotim với ngất không tim và nhận biết bệnh tim cấu trúc. [223–225]
4.2.7.1 Test Adenosine (triphosphate) và nồng độ huyết tương
Hệ thống báo hiệu purinergic (các chất vận chuyển), bao gồm adenosine và các thụ thể của nó, đã được đề xuất liên quan đến ngất không giải thích được mà không có tiền triệu.[4, 226] Mức độ adenosine huyết tương thấp được kết hợp với cơn block AV hoặc CSS, do mức độ cao được thấy trong các trường hợp đó có xu hướng hạ huyết áp / giãn mạch và VVS. Song song, test thúc đẩy adenosine / adenosine triphosphate (ATP) đã được thực hiện để chứng minh tính hữu ích của sự nhạy cảm với adenosine và khuynh hướng ức chế tim kịch phát cho việc lựa chọn ứng viên tạo nhịp phù hợp. [4.227.228] Test đòi hỏi tiêm nhanh (<2 s) liều 20 mg bolus ATP / adenosine trong quá trình theo dõi ECG. Sự tạo ra block AV với vô tâm thu thất kéo dài > 6 s, hoặc tạo ra block AV kéo dài > 10 s, được coi là bất thường. Xét nghiệm ATP dương tính ở hầu hết bệnh nhân có ngất không rõ nguồn gốc (đặc biệt là ngất không có tiền triệu và không có bệnh tim cấu trúc [4]) nhưng không có trong nhóm chứng, gợi ý cơn block AV kịch phát có thể là nguyên nhân của ngất không giải thích được. Mặc dù tạo nhịp có thể dẫn đến giảm đáng kể các cuộc tấn công ngất ở bệnh nhân lớn tuổi với ngất không rõ nguyên nhân và xét nghiệm ATP dương tính, [229] nghiên cứu trước đây cho thấy không có mối tương quan giữa block AV được tạo ra do ATP và nhận định ECG (ghi nhận bằng ILR) trong quá trình ngất tự phát [122,123,227]. Như vậy, giá trị tiên đoán thấp của xét nghiệm không hỗ trợ việc sử dụng thường quy của nó trong việc lựa chọn bệnh nhân tạo nhịp tim, sự dương tính của nó cho thấy nó có thể được sử dụng để xác nhận sự nghi ngờ của ngất vô tâm thu bằng phương pháp theo dõi ECG kéo dài. Vai trò của việc tiết adenosine nội sinh trong việc khởi kích một dạng đặc biệt của ngất vô tâm thu (cái gọi là ngất nhạy cảm adenosine) vẫn đang được khám phá.
4.2.7.2 Các biomarkers tim mạch
Một số chỉ dấu sinh học tim mạch được tăng lên trong rối loạn chức năng tự trị trên nền ngất, như copeptin đã tăng lên (vasopressin), endothelin-1, và N-terminal pro-B-type natriuretic peptide trong OH, [113,230,231] trong khi peptid natriuretic nhĩ có thể giảm trong POTS. [113] Hiện nay, việc sử dụng các dấu ấn sinh học tim mạch trong chẩn đoán ngất đang chờ thêm bằng chứng và xác minh trong các nhóm thuần tập độc lập.
4.2.7.3 Các biomarkers miễn dịch học
Các chất tự kháng thể chống lại các thụ thể adrenergic trong OH và POTS đã được báo cáo, nhưng cần nghiên cứu thêm. [232–234]
4.2.8 Siêu âm tim
Đối với các bệnh nhân nghi ngờ bệnh tim, siêu âm tim phục vụ để xác nhận hoặc loại trừ những nghi ngờ theo tỷ lệ bằng nhau và đóng vai trò quan trọng trong phân tầng nguy cơ. [235,236] Siêu âm tim xác định nguyên nhân gây ra ngất ở rất ít bệnh nhân. hẹp, khối u tim tắc nghẽn hoặc huyết khối, chèn ép màng ngoài tim, hoặc bóc tách động mạch chủ). [237–239] Trong một bài tổng quan tài liệu, myxoma nhĩ phải và trái xuất hiện với ngất trong <20% các trường hợp. [240–244]
4.2.8.1 Siêu âm tim gắng sức
Siêu âm tim gắng sức đứng hoặc nửa nằm để phát hiện tắc nghẽn đường ra thất trái có thể thúc đẩy nên được xem xét ở những bệnh nhân HCM có khó chịu ngất do gắng sức hoặc ngất tư thế, đặc biệt khi nó tái phát trong những trường hợp tương tự (ví dụ: khi lên cầu thang hoặc luyện tập). Độ chênh áp ≥ 50 mmHg thường được coi là ngưỡng mà tại đó tắc nghẽn đường ra thất tria trở nên quan trọng về huyết động. [245–249]
Siêu âm tim
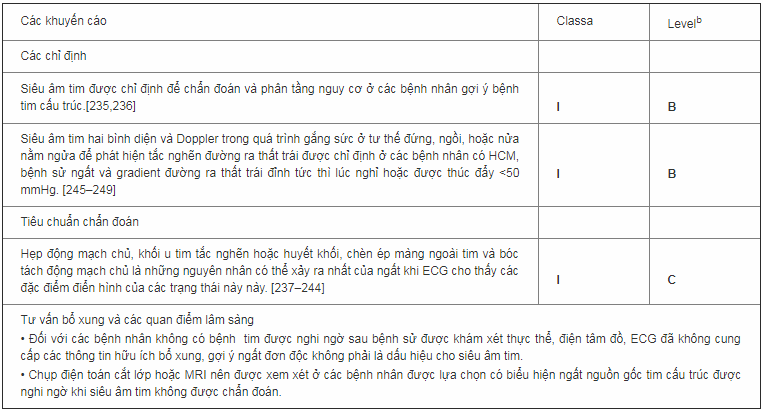
ECG = điện tâm đồ; HCM = bệnh cơ tim phì đại; MRI = hình ảnh cộng hưởng từ.
aClass của các khuyến cáo.
bMức độ bằng chứng.
4.2.9 Test stress gắng sức.
Ngất được tạo ra do gắng sức ít gặp, y văn còn hạn chế đối với thông báo trường hợp. Test gắng sức nên được thực hiện ở các bệnh nhân đã trải qua các cơn ngất trong quá trình gắng sức hoặc ngay sau gắng sức. Ngất có thể xảy ra trong quá trình hoặc ngay lập tức sau gắng sức. Điều này có hai tình huống nên được xem xét riêng rẽ. Thật vậy, ngất xảy ra trong quá trình gắng sức có thể do nguyên nhân tim mạch (mặc dù một số báo cáo trường hợp cho thấy nó có thể là biểu hiện của giãn mạch phản xạ quá mức), do ngất xảy ra sau gắng sức gần như luôn thay đổi do cơ chế phản xạ.[250, 252] Block AV độ II hoặc độ III được tạo ra do gắng sức liên quan đến nhịp nhanh đã cho thấy được định khu ở đầu xa của nút AV [253] và dự đoán sự tiến triển thành block AV vĩnh viễn.[254.255] ECG lúc nghỉ thường xuyên cho thấy bất thường dẫn truyền thất, [253,254] nhưng các trường hợp có ECG lúc nghỉ bình thường cũng đã được mô tả. [256,257] Không có dữ liệu nào hỗ trợ test gắng sức ở quần thể ngất nói chung.
Test gắng sức

AV = thuộc nhĩ thất.
a Class của khuyến cáo.
bMức độ bằng chứng
4.2.10 Chụp mạch vành
Ở những bệnh nhân có biểu hiện ngất và bệnh động mạch vành tắc nghẽn, can thiệp mạch vành qua da không liên quan đến giảm đáng kể số lần tái nhập viện do ngất. [258] Chụp động mạch đơn thuần không chẩn đoán nguyên nhân ngất. Do đó, các kỹ thuật thông tim nên được thực hiện trong tình trạng nghi ngờ thiếu máu cơ tim cục bộ hoặc nhồi máu cơ tim với các chỉ định tương tự như đối với bệnh nhân không có ngất.
Chụp mạch vành

a Class của các khuyến cáo.
b Mức độ bằng chứng. .
5. Điều trị ngất
5.1 Nguyên tắc chưng của điều trị ngất
Khung điều trị chung dựa trên phân tầng nguy cơ và xác định các cơ chế cụ thể khi có thể (Hình 8). Ba nguyên tắc chung sau đây cần được xem xét:
• Hiệu quả của điều trị nhằm ngăn ngừa sự tái phát ngất được xác định chủ yếu bằng cơ chế ngất thay vì nguyên nhân ngất. Nhịp tim chậm là cơ chế thường xuyên của ngất. Tạo nhịp là liệu pháp mạnh nhất cho nhịp tim chậm nhưng hiệu quả của nó ít hơn nếu hạ huyết áp cùng tồn tại (xem Bảng 9 và dữ liệu bổ sung Bảng 9). Việc điều trị ngất do phản xạ hạ huyết áp hoặc OH là khó khăn hơn vì các liệu pháp cụ thể ít hiệu quả hơn.
• Thông thường, điều trị để ngăn ngừa tái phát khác với điều đó đối với bệnh lý có từ trước. Việc quản lý bệnh nhân có nguy cơ cao cho SCD đòi hỏi phải đánh giá cẩn thận rủi ro của từng bệnh nhân (xem phần 5.5).
• Sự tái phát của ngất thường giảm một cách tự nhiên sau khi đánh giá y khoa, ngay cả khi không có liệu pháp cụ thể; nói chung, ngất tái phát ở < 50% bệnh nhân trong vòng 1-2 năm (xem Bảng dữ liệu bổ sung 10). Sự giảm dường như rõ ràng hơn khi thiếu nền giải phẫu rõ ràng cho ngất, như trong trường hợp ngất phản xạ và ngất không giải thích được. Lý do cho sự giảm này không được biết. Một số giải thích lâm sàng, thống kê và tâm lý tiềm tàng đã được cung cấp và tất cả có thể đóng một vai trò (xem Bảng dữ liệu bổ sung 10). Bất kể lý do gì, khả năng cải thiện tự phát có tầm quan trọng thực tế đối với việc điều trị có thể bị trì hoãn trong điều kiện nguy cơ thấp. Hậu quả của việc giảm tự phát là bất kỳ liệu pháp nào để phòng ngừa ngất có vẻ hiệu quả hơn thực tế, điều này làm cho kết quả của dữ liệu quan sát về liệu pháp có vấn đề trong trường hợp không có nhóm đối chứng.
5.2 Điều trị ngất phản xạ
Mặc dù khoảng thời gian lành tính của nó, ngất phản xạ tái phát và không thể đoán trước có thể bị tàn phế. Nền tảng điều chỉnh các bệnh nhân này là điều trị không dùng thuốc, bao gồm giáo dục, thay đổi lối sống và bảo đảm về bản chất lành tính của tình trạng này.
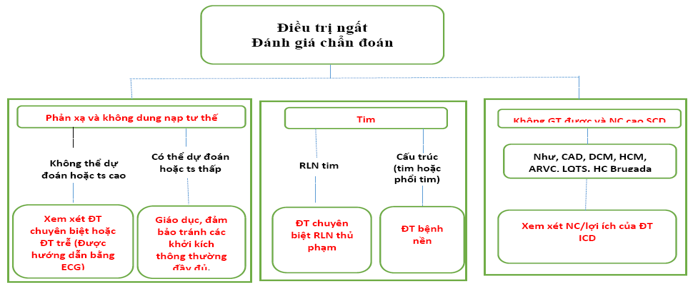
Hình 8: Khung điều trị chung dựa trên phân tầng nguy cơ và xác định các cơ chế cụ thể khi có thể. ARVC = bệnh cơ tim thất phải gây loạn nhịp; CAD = bệnh động mạch vành; DCM = bệnh cơ tim giãn; ECG = điện tâm đồ; HCM = bệnh cơ tim phì đại; ICD = máy khử rung tim có thể cấy; LQTS = hội chứng QT dài; SCD = đột tử tim.
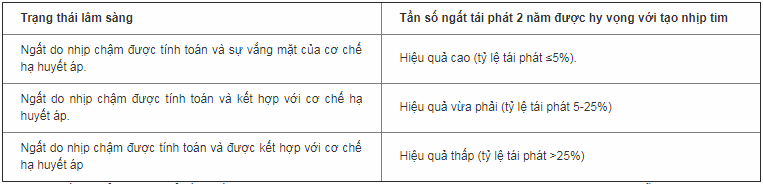
Bảng 9: Tỷ lệ ngất tái phát được hy vọng với máy tạo nhịp tim vĩnh viễn trong các tình huống lâm sàng khác nhau (để biết thêm chi tiết xem Bảng dữ liệu bổ sung 9).
Điều trị bổ sung có thể cần thiết ở những bệnh nhân có hình thái nặng, như được định nghĩa trong Hướng dẫn Thực hành Web phần 2.3, cụ thể là: khi ngất rất thường xuyên làm thay đổi chất lượng cuộc sống; khi ngất tái phát mà không có, hoặc với tiền triệu rất ngắn làm bệnh nhân có nguy cơ chấn thương; và khi ngất xuất hiện trong quá trình hoạt động có nguy cơ cao (ví dụ: lái xe, vận hành máy, bay hoặc vận động viên cạnh tranh, v.v.). Chỉ có 14% dân số được lựa chọn cao với ngất phản xạ được đưa đến các đơn vị ngất chuyên biệt cần điều trị bổ xung như vậy. [186] Nói chung, không có liệu pháp nào phù hợp với mọi hình thái ngất phản xạ. Sự phân biệt đối xử quan trọng nhất đối với việc lựa chọn điều trị là tuổi tác. Một cách quyết định cho việc lựa chọn một liệu pháp cụ thể theo độ tuổi, mức độ nghiêm trọng của ngất, và các hình thái lâm sàng được tóm tắt trong Hình 9.
5.2.1 Giáo dục và thay đổi sinh hoạt
Giáo dục và thay đổi sinh hoạt chưa được đánh giá trong các nghiên cứu ngẫu nhiên, nhưng có một sự đồng thuận để thực hiện chúng như là điều trị đầu tiên trong mọi trường hợp. Những điều này gồm sự bảo đảm về bản chất lành tính của bệnh, giáo dục liên quan đến nhận thức và khả năng tránh các tác nhân và tình huống (ví dụ: mất nước và / hoặc môi trường nóng đông người) và ghi nhận sớm các triệu chứng tiền triệu để ngồi hoặc nằm xuống và kích hoạt bộ áp lực nén không chậm trễ. Nếu có thể, các tác nhân kích thích cần được giải quyết trực tiếp, chẳng hạn như ức chế ho trong ngất do ho, đi tiểu ở tư thế ngồi, vv. Tăng cường lượng chất lỏng uống cũng được khuyến cáo. Bổ sung muối natri clorua ở liều 120 mmol / ngày đã được đề xuất. [259] Nói chung,> 50% bệnh nhân có các đợt ngất tái phát trong 1 hoặc 2 năm trước khi đánh giá không có ngất tái phát trong 1 hoặc 2 năm sau và ở những người có tái phát, gánh nặng của ngất giảm 70% so với giai đoạn trước. Hiệu quả của giáo dục và tái bảo đảm có lẽ là lý do có khả năng nhất để giảm ngất (xem Bảng dữ liệu bổ sung 10). Một ví dụ về hướng dẫn bệnh nhân có thể được tìm thấy trong phần Hướng dẫn Thực hành Web 9.1: Bảng thông tin của Hội Tim Mạch châu Âu cho bệnh nhân bị ảnh hưởng do ngất phản xạ.
Mặc dù thiếu các nghiên cứu có đối chứng, có sự đồng thuận mạnh mẽ giáo dục và thay đổi sinh hoạt có tác động cao trong việc giảm ngất tái phát.
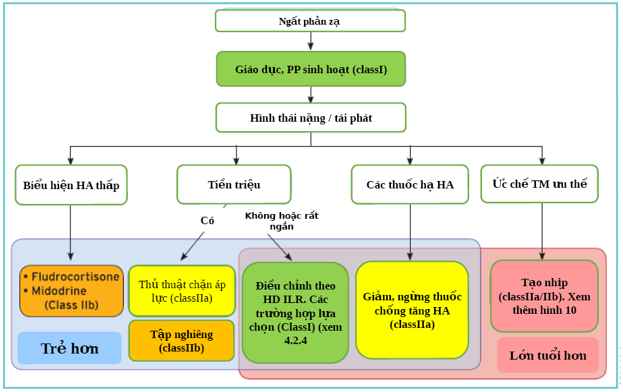
Hình 9: Sơ đồ phương pháp quyết định thực hành cho việc điều chỉnh trước tiên ngất phản xạ (dựa trên bệnh sử và các test của bệnh nhân) theo độ tuổi, mức độ nghiêm trọng của ngất và các hình thái lâm sàng. Bệnh nhân trẻ tuổi hơn là những người dưới 40 tuổi trong khi bệnh nhân lớn tuổi > 60 tuổi, với sự chồng chéo giữa 40 và 60 tuổi. Mức độ nghiêm trọng của ngất phản xạ được xác định trong văn bản. Thời gian của tiền triệu chủ yếu là chủ quan và không chính xác. Giá trị≤5 s phân biệt ngất do loạn nhịp tim với ngất phản xạ [49]; ở những bệnh nhân không có bệnh tim cấu trúc, khoảng thời gian > 10 s có thể phân biệt ngất phản xạ với ngất do tim. [38]
Trong thực hành, tiền triệu "không có hoặc rất ngắn" nếu nó không cho phép bệnh nhân có đủ thời gian để hành động, chẳng hạn như ngồi hoặc nằm xuống. Tiêu đề "kiểu hình BP thấp" xác định các bệnh nhân có BP thấp kéo dài (nói chung, tâm thu xung quanh 110 mmHg, người có tiền sử rõ ràng về không dung nạp tư thế thẳng đứng và VVS tư thế đứng). Nhóm "ức chế tim chiếm ưu thế" xác định các bệnh nhân có đặc tính lâm sàng và kết quả test gợi ý ức chế tim đột ngột chịu trách nhiệm chủ yếu cho ngất. Một manh mối như vậy là thiếu tiền triệu , vì vậy bệnh nhân không có tiền triệu có thể, sau khi phân tích, rơi vào thể loại này.
Ghi chú:
• Dự kiến sẽ chồng chéo giữa các phân nhóm được kỳ vọng.
• Trong những trường hợp được chọn, tạonhịp có thể được sử dụng ở những bệnh nhân ở độ tuổi < 40 tuổi. Ban đặc nhiệm này không thể đưa ra các khuyến cáo do thiếu bằng chứng đầy đủ từ các nghiên cứu.
• Trong những trường hợp được lựa chọn, fludrocortisone có thể được sử dụng ở những bệnh nhân > 60 tuổi. Ban đặc nhiệm này không thể đưa ra các khuyến cáo do thiếu bằng chứng đầy đủ từ các nghiên cứu.
• Midodrine có thể được sử dụng ở mọi lứa tuổi ngay cả khi các nghiên cứu hiện tại được thực hiện ở bệnh nhân trẻ.
• Bệnh nhân có tiền sử ngắn hoặc không nên tiếp tục điều tra để xác định cơ chế cơ bản và hướng dẫn tiếp theo trị liệu.
• Đôi khi một chiến lược ILR cũng nên được xem xét ở những bệnh nhân ở độ tuổi < 40 tuổi. BP = huyết áp; ILR = máy ghi vòng lặp có thể cấy; VVS = ngất phế vị .
a Tự phát hoặc thúc đẩy bằng, tuần tự, liên tục, xoa xoang cảnh, test độ nghiêng, hoặc ILR.
5.2.2 Ngừng / giảm điều trị hạ huyết áp
Thận trọng tránh các thuốc làm BP thấp hơn, như bất kỳ các thuốc chống tăng huyết áp nào, nitrates, lợi tiểu, chống thần kinh tâm thần, hoặc các thuốc dopaminergic, đó là mấu chốt ngăn chặn tái phát ngất. Trong nghiên cứu ngẫu nhiên nhỏ [260] được thực hiện ở 58 bệnh nhân (tuổi trung bình 74 ± 11 tuổi) bị ảnh hưởng do ngất phản xạ giãn mạch đã được chẩn đoán bằng test độ nghiêng hoặc CSM, họ đã đang uống trung bình 2.5 các thuốc hạ huyết áp, ngừng hoặc giảm điều trị hoạt hóa mạch đã tạo ra giảm tần số tiêu chí ngất, tiền ngất, và những biến cố bất lợi hỗn hợp đầu tiên từ 50 đến 19% (hazard ratio 0.37) so với nhóm chứng người tiếp tục điều trị hạ huyết áp trong quá trình theo dõi 9 tháng. Trong Nghiên cứu Can thiệp Huyết áp Tâm thu (Systolic Blood Pressure Intervention Trial),[261] các bệnh nhân có nguy cơ tim mạch cao đã được sử dụng các thuốc chống tăng huyết áp để đạt mục tiêu 120 mmHg có khoảng 2 lần nguy cơ ngất đối lại với nhóm chứng huyết áp tâm thu mục tiêu là 140 mmHg. Trong nghiên cứu ngẫu nhiên ngắn hạn [262] được thực hiện ở 32 bệnh nhân bị ảnh hưởng do CSS, ngừng điều trị các thuốc giãn mạch làm giảm mực độ phản xạ giãn mạch được tạo ra do CSM.
Có bằng chứng vừa phải về việc ngừng / giảm điều trị tăng huyết áp đạt mục tiêu BP tâm thu 140 mmHg cần thiết để có hiệu quả trong việc giảm tái phát ngất ở các bệnh nhân nhiều khả năng nhạy cảm hạ huyết áp. Nghiên cứu tiếp theo có khả năng có ảnh hưởng quan trọng vể độ tin cậy của chúng ta trong việc tính toán.
5.2.3 Các phương pháp chèn ép áp lực lý học
Co cơ đẳng kế làm tăng cung lượng tim và BP động mạch trong quá trình giai đoạn ngất phản xạ sắp xảy ra. Các nghiên cứu lâm sàng [119,120,263] và một nghiên cứu tiền cứu ngẫu nhiên đa trung tâm [121] đánh giá hiệu quả của các phương pháp chèn ép áp lực lý học (physical counter-pressure manoeuvres: PCM) ở chân hoặc tay đã cho thấy chúng cho phép bệnh nhân tránh được hoặc làm chậm trễ mất ý thức ở hầu hết các trường hợp. Trong nghiên cứu áp lực chèn ép lý học (PC-Trial),[121] 223 bệnh nhân tuổi trung bình 38 ± 15 tuổi ngất phản xạ tái phát và các triệu chứng tiền triệu có thể ghi nhận đã ngẫu nhiên nhận được điều trị truyền thống chuẩn đơn thuần hoặc điều trị truyền thống cộng với tập luyện với PCM. Sống sót do thoát khỏi tái phát thực sự tốt hơn ở nhóm PCM (log-rank P=0.018), kết quả giảm nguy cơ tương đối 39% (95% CI 11–53). Không có biến cố có hại được thông báo. Hạn chế của điều trị này là nó không thể được sử dụng ở các bệnh nhân có tiền triệu ngất ngắn hoặc không có tiều triệu và PCM ít có hiệu quả ở các bệnh nhân lớn hơn 60 tuổi.[264] Hướng dẫn dụng cụ thực hiện PCM như thế nào có thể xác định trên Web Hướng dẫn Thực hành phần 9.2.
Có bằng chứng mức độ vừa phải PCM có hiệu quả trong việc giảm tái phát ngất ở các bệnh nhân < 60 tuổi với các triệu chứng tiền triệu có thể ghi nhận kéo dài.
5.2.4 Tập luyện độ nghiêng
Ở các bệnh nhân trẻ hoạt động tích cực có các triệu chứng ngất phế vị tái phát được khởi kích do căng thẳng tư thế, thực hiện các giai đoạn tư thế đứng thẳng được nỗ lực kéo dài một cách tăng dần (còn gọi là tập luyện độ nghiêng) được để nghị để giảm tái phát ngất.[265] Trong khi một số nghiên cứu đã thông báo lợi ích khiêm tốn với việc tập luyện độ nghiêng ở bệnh nhân ngoại trú,[266,267] đa số các nghiên cứu có đối chứng đã thông báo không có hiệu quả đáng kể.[268–272] Vả lại, điều trị này bị cản trở do sự chấp thuận của bệnh nhân trong việc tiếp tục chương trình tập trong một giai đoạn kéo dài.
Có đủ bằng chứng từ nhiều nghiên cứu tập luyện độ nghiêng có ít hiệu quả trong việc giảm tái phát ngất ở các bệnh nhân trẻ có các triệu chứng tiền triệu có thể ghi nhận kéo dài. Nghiên cứu sâu hơn dường như không có ảnh hưởng quan trọng đến độ tin cậy của chúng ta trong việc ước tính.
5.2.5 Điều trị thuốc
Điều trị thuốc có thể được xem xét ở những bệnh nhân có ngất tái phát mặc dù giáo dục và thay đổi sinh hoạt gồm luyện tập trong PCM. Nhiều loại thuốc đã được thử nghiệm trong điều trị ngất phản xạ, phần lớn với kết quả đáng thất vọng. Mặc dù kết quả đã đạt được trong các nghiên cứu không có đối chứng hoặc các nghiên cứu đối chứng ngắn hạn, một số nghiên cứu tiền cứu, dài hạn giả dược có đối chứng đã không chỉ ra lợi ích của thuốc đang sử dụng hơn placebo, với một số ngoại lệ.
5.2.5.1 Fludrocortisone
Fludrocortisone, bằng cách tăng tái hấp thu natri ở thận và tăng thể tích huyết tương, có thể chống lại một chuỗi sinh lý học dẫn đến phản xạ phế vị tư thế. [273] Cơ chế hoạt động có thể được so sánh với việc truyền dịch muối, cũng đã chứng minh hiệu quả trong các nghiên cứu thử nghiệm độ nghiêng cấp thời. [274] Nghiên cứu Ngăn ngừa Ngất (Prevention of Syncope Trial: POST) 2275 ghi nhận 210 bệnh nhân trẻ (tuổi trung bình 30 tuổi) với các giá trị BP động mạch thấp - bình thường và không có các bệnh đi kèm, được ngẫu nhiên đưa vào để sử dụng fludrocortisone (được chuẩn độ ở liều 0,05-0,2 mg mỗi ngày một lần) ) hoặc placebo. Tiêu chí đầu tiên đã cho thấy giảm ngất ở phạm vi không có ý nghĩa trong nhóm fludrocortisone so với nhóm placebo (tỷ lệ nguy cơ 0,69, KTC 95% 0,46–1,03; P = 0,069), điều này trở nên quan trọng hơn khi phân tích bị hạn chế ở bệnh nhân đạt được liều ổn định 0,2 mg / ngày trong 2 tuần. Lợi ích lâm sàng của liệu pháp fludrocortisone là khiêm tốn: trọng 12 tháng, 44% bệnh nhân ở phía fludrocortisone tiếp tục bị ngất, một tỷ lệ chỉ thấp hơn một chút so với tỷ lệ 60,5% quan sát thấy ở phía nhóm placebo. Trong khi đó, một số bệnh nhân tương tự đã ngưng điều trị fludrocortisone do tác dụng phụ, do đó tương đương với tỷ lệ lợi ích / nguy cơ. Fludrocortisone không nên được sử dụng ở bệnh nhân tăng huyết áp hoặc suy tim. Fludrocortisone không có hiệu quả trong một thử nghiệm nhỏ mù đôi ngẫu nhiên ở trẻ em. [276]
Có bằng chứng vừa phải fludrocortisone có thể có hiệu quả trong việc giảm ngất tái phát ở bệnh nhân trẻ có giá trịBP động mạchbình thường thấp và không có bệnh đi kèm. Nghiên cứu sâu hơn có khả năng có tác động quan trọng đến độ tin cậy của chúng ta trong việc tính toán hiệu quả.
5.2.5.2 Các chất kích thích Alpha
Khi không đạt được sự co mạch thích hợp của các mạch ngoại vi là phổ biến trong ngất phản xạ, thuốc co mạch kích thích alpha (etilefrine và midodrine) đã được sử dụng. Etilefrine đã được nghiên cứu trong một thử nghiệm mù đôi có đối chứng giả dược ngẫu nhiên lớn. [277] Trong thời gian theo dõi, bệnh nhân được điều trị hai lần mỗi ngày với etilefrine 25 mg hoặc giả dược cho thấy không có sự khác biệt về tần số ngất hoặc thời gian tái phát. Midodrine [thường 2,5–10 mg, ba lần mỗi ngày (t.i.d)] đã chứng minh hiệu quả trong các nghiên cứu nhỏ nhưngkhôngmột ai đáp ứng các tiêu chí của một thử nghiệm lâm sàng then chốt. Một đánh giá hệ thống gần đây về các thử nghiệm này [278] cho thấy độ tin cậy vào các ước tính là vừa phải do chịu ảnh hưởng thông báo và sai lệnh. Các tác dụng phụ thường gặp nhất dẫn đến ngưng midodrine là tăng huyết áp, phản ứng dựng chân lông, và các vấn đề tiết niệu (bí tiểu, do dự, hoặc cấp bách). Hạn chế chính của midodrine là liều dùng thường xuyên, hạn chế sự tuân thủ lâu dài. Nhìn chung, những dữ liệu này cho thấy điều trị thuốc kéo dài với các kích thích alpha đơn thuần có thể được sử dụng ít trong ngất phản xạ và không thể tư vấn cho việc điều trị lâu dài.
Có những kết quả tương phản từ nhiều thử nghiệm về các chất kích thích alpha có thể có hiệu quả trong việc làm giảm ngất tái phát ở những bệnh nhân có hình thái VVS tư thế. Nghiên cứu sâu hơn có thể có tác động quan trọng đến độ tin cậy của chúng ta trong việc ước tính.
5.2.5.3 Beta-blockers
Các thuốc chẹn beta được cho là làm giảm mức độ hoạt hóa của cơ chế hoạt hóa của tâm thất do tác dụng co bóp âm tính của chúng trong ngất phản xạ. Lý thuyết này chưa được ủng hộ bằng kết quả của các nghiên cứu lâm sàng. Thuốc chẹn beta không hiệu quả trong VVS trong hai thử nghiệm ngẫu nhiên có đối chứng mù đôi. [279,280] Một lý do cho việc sử dụng thuốc chẹn bêta ở các dạng khác của ngất qua trung gian thần kinh đang còn thiếu. Cần nhấn mạnh các thuốc chẹn bêta có thể làm tăng nhịp tim chậm trong CSS.
Có đủ bằng chứng từ nhiều thử nghiệm betablockers không thích hợp trong việc giảm ngất tái phát. Các hiệu ứng mong muốn và không mong muốn được cân bằng một cách chặt chẽ.
5.2.5.4 Các thuốc khác
Paroxetine, một chất ức chế tái hấp thu serotonin chọn lọc, có hiệu quả trong một thử nghiệm đối chứng giả dược, trong đó gồm những bệnh nhân có triệu chứng cao từ khi khởi đầu. [281] Phát hiện này chưa được xác nhận trong các nghiên cứu khác và không có hỗ trợ thực nghiệm. Ngược lại, các nghiên cứu trên người với các phân nhóm khác nhau của các thuốc đối kháng thụ thể serotonin đã chứng minh giảm dung nạp đối với độ nghiêng. [1,282] Trong một thử nghiệm ngẫu nhiên nhỏ, benzodiazepine có hiệu quả như metoprolol. [283] Một chất tương tự somatostatin (octreotide) [284] đã được sử dụng ở một số bệnh nhân bị ảnh hưởng do không dung nạp tư thế và hiệu quả của nó không thể được đánh giá đúng mức.
5.2.5.5 Đưa ra các điều trị mới trong các phân nhóm cụ thể
Kiểu hình adenosine thấp. Trong một loạt các trường hợp báo cáo, theophylline xuất hiện có hiệu quả ở những bệnh nhân với ngất (tiền ngất) khởi phát đột ngột tái phát, người đã được biểu hiện với đặc tính sinh học phổ biến của mức adenosine tuần hoàn thấp. [285,286] Theophylline là một chất đối kháng thụ thể adenosine không chọn lọc có khả năng hiệu quả khi adenosine bị nghi ngờ tham gia vào cơ chế của ngất. So sánh giữa bệnh nhân và thời gian không điều trị bằng theophylline, với sự hỗ trợ của việc theo dõi ECG kéo dài, cho thấy các triệu chứng biến mất và số lần vô tâm thu kéo dài giảm đáng kể so với mức trung bình 1.11 mỗi tháng trong 13 tháng không điều trị đến 0 mỗi tháng trong suốt 20 tháng điều trị theophylline.
Kiểu hình norepinephrine thấp. Sự không phù hợp giữa hoạt động thần kinh giao cảm và lan tỏa norepinephrine hiện diện ở bệnh nhân VVS tư thế. [287] Các chất ức chế vận chuyển Norepinephrine (reboxetine và sibutramine) dẫn đến sự gia tăng chọn lọc trong trương lực giao cảm trong quá trình stress bằng ức chế tái hấp thu norepinephrine trong các synap thần kinh giao cảm. Trong mù đôi, ngẫu nhiên, bắt chéo, block reboxetine và sibutramine hoặc làm suy yếu phản xạ phế vị trong quá trình thử nghiệm độ nghiêng. [288] Trong một nghiên cứu tiền cứu lâm sàng mở ở 7 bệnh nhân rất có triệu chứng không đáp ứng với bất kỳ phương pháp điều trị nào trước đó, sibutramine đã đạt được 94% ức chế các cơn ngất sau 6 tháng. [289]
Triệt phá đám rối hạch. Triệt phá bằng tần số radio hạch phế vị khu trú sát nút xoang và nút AV đã được thông báo để loại bỏ ảnh hưởng phế vị trong quá trình VVS trong một số nghiên cứu quan sát và các báo cáo trường hợp. [290,291] Tuy nhiên, do tính lý luận yếu, quần thể nhỏ, tư liệu kết quả theo dõi yếu, nguy cơ thủ thuật, và các nhóm đối chứng, bằng chứng hiện nay không đủ để để xác nhận hiệu quả triệt phá hạch giao cảm.
5.2.6 Tạo nhịp tim
Điều trị máy tạo nhịp vĩnh viễn có thể có hiệu quả nếu vô tâm thu là đặc điểm trội của ngất phản xạ. Thiết lập mối quan hệ giữa các triệu chứng và nhịp tim chậm nên là mục tiêu đánh giá lâm sàng của bệnh nhân ngất và ECG cơ bản bình thường. Hiệu quả của tạo nhịp phụ thuộc vào bối cảnh lâm sàng. Bảng so sánh các kết quả trong các bối cảnh khác nhau được báo cáo trong Bảng dữ liệu bổ sung 9. Hình 10 tóm tắt chỉ dẫn được khuyến cáo cho tạo nhịp.
5.2.6.1 Bằng chứng từ các thử nghiệm trong ngất phản xạ chắc chắn hoặc nghi ngờ và vô tâm thu được chứng minh bằng tư liệu điện tâm đồ.
Trong hai nghiên cứu quan sát, tạo nhịp tim làm giảm gánh nặng ngất ở những bệnh nhân có ngất vô tâm thu bằng 92184 và 83%, [200] nhưng không ngăn chặn tất cả các biến cố ngất. Trong Nghiên cứu Quốc tế lần Thứ ba mù đôi ngẫu nhiên về Ngất có Căn nguyên Chưa rõ (Third International Study on Syncope of Uncertain Etiology:ISSUE), [185] 77 bệnh nhân có tư liệu, bằng phương pháp ILR, với ngất có vô tâm thu ≥3-s hoặc vô tâm thu ≥6s mà không có ngất được phân ngẫu nhiên để nhận hoặc tạo nhịp hai buồng với đáp ứng tần số giảm hoặc chỉ nhận cảm. Trong thời gian theo dõi, tỉ lệ tái phát của ngất trong 2 năm là 57% với máy tạo nhịp tim được ngắt và 25% với máy tạo nhịp tim hoạt động (log-rank P = 0.039). Nguy cơ tái phát giảm 57%. Trong phân nhóm ILR của 2 nghiên cứu Dự án Đơn vị Ngất đa trung tâm (Syncope Unit Project: SUP), [292] tỷ lệngấttái phát được ước tính với tần số là 11% trong 1 năm, 24% trong 2 năm và 24% trong 3 năm và thấp hơn đáng kể so với tần số tương ứng được quan sát ở các bệnh nhân đối chứng không được điều trị. Các bằng chứng trên hỗ trợ khuyến cáo class IIa.
Có đủ bằng chứng cho thấy tạo nhịp tim hai buồng nên được xem xét để giảm tái phát ngất khi có tương quan giữa triệu chứng và ECG được tính toán ở các bệnhnhân ≥ 40 tuối có đặc tính lâm sàng có trong các nghiên cứu ISSUE.
5.2.6.2 Bằng chứng từ các nghiên cứu ở các bệnh nhân có hội chứng xoang cảnh
Các bằng chứng ủng hộ lợi ích củatạonhịp tim ở những bệnh nhân bị ảnh hưởng do CSSức chế timđược giới hạn trong một sốnghiên cứu có đối chứngnhỏ và nghiên cứu quan sát hồi cứu. Trong tổng quan [293] bao gồm 12 nghiên cứu với tổng số 601 bệnh nhântạo nhịpvà 305 bệnh nhân không tạo nhịp, tỷ lệngấttái phát trongquá trình theo dõikhoảng từ 0–20% với tạo nhịp,ngược lạitrong khi ngất tái phát luôn cao hơn ở những bệnh nhân không được điều trị cho thấy tần sốgiữa 20-60%. Trong phân tíchgộp3nghiên cứu [293] với nhóm chứng không điều trị, ngất tái phát ở 9% trong 85 bệnh nhânđược tạo nhịpvà 38% của 91bệnh nhânnhóm chứng (nguy cơ tương đối 0,24, CI95% 0,12–0,48). Trong một nghiên cứu đăng ký trung tâm đơn69 bệnh nhân liên tiếp được điều trị tạonhịp tim, ước tínhcủa chuyên viên thống kê bảo hiểm về ngấttái phát là 7% trong1 năm, 16% trong 3 năm, và 20% trong5 năm. [90] Trong phân nhóm CSS của nghiên cứu SUP 2đa trung tâm, [292] tỷ lệ ngất tái phátvới tạo nhịpđược ước tính9% trong 1 năm, 18% trong 2 năm và 20% trong 3 năm và thấp hơn đáng kể so với tỷ lệ tương ứng được quan sát thấy trong các điều khiển không được điều trị, tương ứng là 21%, 33% và 43%. Với kết quả tương tự của bệnh nhân cócác khoảng ngưng vô tâm thu tự phát phản xạ và những người có CSS, Ban Đặc nhiệm đã đề nghị hạ thấp mức khuyến cáo cho tạo nhịp ở các bệnh nhân từ class I (như trong Hướng dẫn đặt cọc ESC 2013 [294]) đến xuống class IIa.
Mặc dù thiếu các RCTs lớn, có bằng chứng đầy đủ tạo nhịp hai buồng nên được xem xét để giảm tái phát ngất ở các bệnh nhân bị ảnh hưởng do CSS ức chế tim chiếm ưu thế.
Hai biến được biết rõ là cản trở hiệu quả của việc điều trị tạo nhịp trong CSS: các dạng hỗn hợp [93,98] (xem phần Hướng dẫn thực hành Web phần 5) và liên kết vớidương tính của test độ nghiêng. Những bệnh nhân có các xét nghiệm độ nghiêng dương tính có xác suất tái phát ngất lớn hơn gấp ba lần sau khi tiến hànhtạonhịp hai buồng so với test độ nghiêng âm tính [293,295]; do đó, khi test độ nghiêng dương tính, cần thận trọng khi cấy máy tạo nhịp timđược khuyến cáo.
5.2.6.3 Bằng chứng từ các nghiên cứu ở các bệnh nhân có ngất phế vị được tạo ra do độ nghiêng
Hiệu quả củatạonhịp ởcácbệnh nhân có VVSđược tạo rado độ nghiêng đã được nghiên cứu trong 5 RCT đa trung tâm. [296-300] Khi kết hợp các kết quả của các thử nghiệm này, 318 bệnh nhân được đánh giá; ngất tái phát ở 21% bệnh nhân được tạo nhịp và 44% bệnh nhân không được tạo nhịp (P <0,001). Một phân tích gộp của tất cả các nghiên cứu cho thấy giảmkhông có ý nghĩa17% trong ngất từ các nghiên cứu mù đôi, và giảm 84% trong các nghiên cứu nhóm chứng không nhận được tạo nhịp. [301] Nói chung, nhịp độ không hiệu quả trong các thử nghiệm ghi nhận bệnh nhân không có đáp ứng nghiêngvôtâm thu. [299,300] Tất cả những nghiên cứu này đều có những hạn chế, và so sánh trực tiếp hơi khó vì những khác biệt quan trọng trong thiết kế nghiên cứu, phần lớn tập trung vào việc lựa chọn bệnh nhân. Nhìn chung, trong quần thể phế vị điển hình, tạo nhịp dường như có hiệu quả hạn chế.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












