Bệnh đái tháo đường (ĐTĐ) týp 2 có hai nhóm biến chứng mạch máu nguy hiểm có thể dẫn đến tử vong và tàn phế. Đó là biến chứng mạch máu lớn (bệnh tim mạch do xơ vữa động mạch gồm bệnh mạch vành, bệnh mạch máu não, bệnh động mạch ngoại biên) và biến chứng vi mạch (gồm biến chứng võng mạc, bệnh thận ĐTĐ, biến chứng thần kinh ngoại biên). Bên cạnh đó, bệnh nhân ĐTĐ có nguy cơ nhập viện vì suy tim cao gấp 2 lần so với người không ĐTĐ [1]. Bệnh nhân ĐTĐ có thể bị suy tim với phân suất tống máu giảm hoặc suy tim với phân suất tống máu bảo tồn.
Thuốc hạ đường huyết:
4.5.1. Mục tiêu đường huyết cần đạt: Khuynh hướng hiện nay là cá thể hóa mục tiêu đường huyết cần đạt. Mục tiêu HbA1c cần đạt đối với đa số bệnh nhân ĐTĐ trưởng thành không có thai là < 7% (xem bảng 3), nhưng cũng có thể dao động từ < 6,5% (rất chặt chẽ) đến < 8% (tương đối lỏng lẻo). Các yếu tố ảnh hưởng đến mục tiêu HbA1c cần đạt gồm nguy cơ tụt đường huyết và biến cố ngoại ý của thuốc, thời gian mắc bệnh, triển vọng sống, bệnh đồng mắc, biến chứng mạch máu, thái độ và nỗ lực của bệnh nhân gắn kết với điều trị và nguồn lực cho việc chăm sóc bệnh nhân (hình 1).
Bảng 3: Khuyến cáo của ADA về mục tiêu đường huyết cần đạt đối với đa số bệnh nhân đái tháo đường trưởng thành không có thai.
| A1C | < 7,0% (53 mmol/mol) |
| Đường huyết mao mạch trước bữa ăn | 80-130 mg/dl (4,4-7,2 mmol/l) |
| Đường huyết mao mạch đỉnh sau ăn (đo 1-2 giờ sau bữa ăn) | < 180 mg/dl (10,0 mmol/l) |
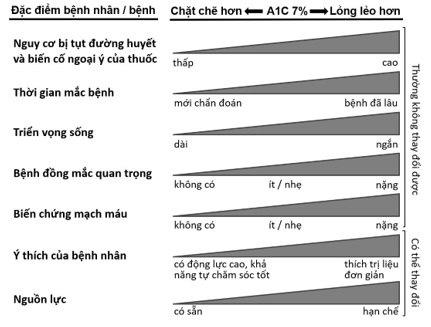
Hình 1: Cá thể hóa mục tiêu HbA1c cần đạt.
4.5.2. Qui trình dùng thuốc hạ đường huyết ở bệnh nhân ĐTĐ týp 2:
Khi đã xác nhận chẩn đoán ĐTĐ týp 2, khởi trị bằng metformin (trừ khi có chống chỉ định) kết hợp với điều trị không dùng thuốc. Có thể dùng metformin dạng phóng thích nhanh uống 2 lần/ngày hoặc dạng phóng thích chậm uống 1 lần/ngày vào bữa ăn tối. Dùng metformin kéo dài có thể dẫn đến thiếu vitamin B12, do đó cần đo định kỳ nồng độ vitamin B12 trong huyết thanh, nhất là nếu bệnh nhân có thiếu máu hoặc biểu hiện bệnh thần kinh ngoại biên. Trong trường hợp mới chẩn đoán ĐTĐ týp 2 nhưng HbA1c đã cao hơn 1,5-2% so với mục tiêu cần đạt thì khởi trị bằng phối hợp 2 thuốc (metformin và một thuốc khác).
Đồng thời với việc chẩn đoán ĐTĐ týp 2, phải xác định xem người bệnh có bệnh tim mạch do XVĐM hoặc nguy cơ tim mạch rất cao (ĐTĐ kèm tổn thương cơ quan đích hoặc nhiều yếu tố nguy cơ chính) hoặc bệnh thận mạn (eGFR 30-59 ml/phút/1,73m2 hoặc UACR > 30 mg/g, đặc biệt là > 300 mg/g) hoặc suy tim hay không (hình 2):
- Nếu có: Phối hợp một thuốc ức chế SGLT2 bất kể mức HbA1c ban đầu và mục tiêu HbA1c cần đạt (xem bảng 4 về điều kiện dùng thuốc liên quan với eGFR).
- Nếu không có: Kiểm tra HbA1c 3 tháng sau khi khởi trị bằng metformin. Nếu đạt mục tiêu HbA1c, tiếp tục đơn trị và kiểm tra định kỳ HbA1c mỗi 3-6 tháng. Nếu không đạt mục tiêu HbA1c, đánh giá sự tuân trị của bệnh nhân và xem xét phối hợp thêm một thuốc thứ 2: sulfonylurea, ức chế DPP-4 hoặc ức chế SGLT2. Thuốc ức chế SGLT2 hoặc thuốc ức chế DPP-4 được ưu tiên chọn nếu muốn giảm thiểu nguy cơ tụt đường huyết. Thuốc ức chế SGLT2 được ưu tiên chọn nếu cần giảm cân. Sulfonylurea được chọn nếu tiết kiệm chi phí điều trị là ưu tiên hàng đầu.
Bệnh nhân dùng phối hợp 2 thuốc cũng cần được kiểm tra HbA1c mỗi 3-6 tháng. Nếu không đạt mục tiêu HbA1c, xem xét phối hợp 3 thuốc (3 thuốc uống hoặc 2 thuốc uống cộng với insulin nền). Nếu đã phối hợp 3 thuốc mà vẫn chưa đạt mục tiêu thì xem xét dùng phối hợp thuốc đường tiêm.
Phối hợp thuốc đường tiêm gồm insulin nền (Insulatard, Humulin N hoặc Lantus, khởi đầu 0,1-0,2 U/kg/ngày) ± metformin phối hợp với ≥ 2 mũi tiêm insulin tác dụng nhanh trước các bữa ăn. Một lựa chọn khác là chuyển từ insulin nền tiêm 1 lần/ngày sang insulin trộn sẵn (tác dụng nhanh + tác dụng chậm, ví dụ Mixtard 30/70 hoặc insulin degludec + insulin aspart) tiêm 2 lần/ngày trước bữa ăn sáng và bữa ăn chiều.
Riêng trong trường hợp khi mới chẩn đoán ĐTĐ mà bệnh nhân đã có triệu chứng tăng đường huyết rõ hoặc bị sụt cân (do tăng dị hóa) hoặc có HbA1c > 10% hoặc đường huyết ≥ 300 mg/dl thì khởi trị bằng insulin tiêm. Sau khi giải quyết tình trạng ngộ độc glucose, có thể chuyển trở lại thuốc uống.
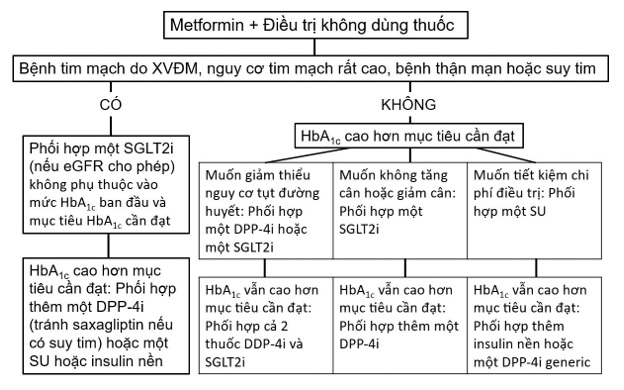
Hình 2: Qui trình dùng thuốc hạ đường huyết ở bệnh nhân ĐTĐ týp 2. SGLT2i: thuốc ức chế SGLT2; DPP-4i: thuốc ức chế DPP-4; SU: sulfonylurea.
4.5.3. Đặc điểm và cách dùng một số thuốc hạ đường huyết uống:
Trên bảng 4 là đặc điểm dược lý và cách dùng một số thuốc hạ đường huyết uống thông dụng. Dùng saxagliptin có liên quan với tăng nguy cơ nhập viện vì suy tim, do đó tránh dùng thuốc này cho người có bệnh tim thực thể. Empagliflozin là thuốc hạ đường huyết uống được chứng minh là giảm tử vong và biến cố tim mạch nặng ở bệnh nhân ĐTĐ týp 2 có bệnh tim mạch do XVĐM.
Một tình huống cần lưu ý là khi bệnh nhân ăn uống không được (do đau ốm) hoặc bị tiêu chảy, ói mửa nhiều gây mất nước, việc tiếp tục dùng một số thuốc có thể làm tăng nguy cơ bị tác dụng ngoại ý hoặc bị tổn thương thận cấp. Dặn dò kỹ bệnh nhân ĐTĐ là khi ăn uống không được hoặc tiêu chảy, ói mửa nhiều thì phải tạm ngưng các thuốc trong danh sách SADMANS: S (sulfonylureas), A (ACE inhibitors – ức chế men chuyển), D (diuretics – lợi tiểu), M (metformin), A (angiotensin receptor blockers – chẹn thụ thể angiotensin), N (nonsteroidal anti-inflammatory drugs – kháng viêm không steroid), S (SGLT2 inhibitors – ức chế SGLT2).
Bảng 4: Đặc điểm dược lý và cách dùng một số thuốc hạ đường huyết uống.
| Cơ chế
tác dụng |
Liều dùng
(/ngày) |
Chỉnh liều theo eGFR
(ml/phút/1,73m2) |
Tác dụng
ngoại ý |
|
| Metformin | ↓ tổng hợp glucose ở gan | Khởi đầu 500 mg x 2; Tối đa 1000 mg x 2 | Không cần chỉnh liều nếu eGFR > 45.
Không khởi trị và cân nhắc kỹ lợi/hại nếu eGFR 30-45. Ngưng nếu eGFR < 30. |
Tiêu chảy, buồn nôn, toan huyết lactic (rất hiếm), thiếu vitamin B12 |
| Gliclazide MR |
↑ tiết insulin |
Khởi đầu 30 mg; Tối đa 120 mg | Không cần chỉnh liều nếu eGFR > 30.
Thận trọng khi eGFR < 30 (tụt đường huyết). |
Tụt đường huyết |
| Glimepiride | Khởi đầu 1 mg; Tối đa 6 mg | Không cần chỉnh liều nếu eGFR > 60. Giảm liều nếu eGFR 30-60. Không dùng nếu eGFR < 30. | ||
| Acarbose | ↓ hấp thu carbohydrate ở ruột | 25-100 mg x 3 ngay trước các bữa ăn | Không dùng nếu eGFR < 25. | Tiêu chảy, đầy bụng |
| Sitagliptin |
Ức chế hoạt tính DPP-4, ↑ nồng độ incretin sau ăn |
Khởi đầu 50 mg; Tối đa 100 mg | 50 mg nếu eGFR 30-49.
25 mg nếu eGFR < 30. |
Dung nạp tốt, ít tác dụng ngoại ý.
Saxagliptin tăng nguy cơ nhập viện vì suy tim. |
| Saxagliptin | Khởi đầu 2,5 mg; Tối đa 5 mg | 2,5 mg nếu eGFR < 50. | ||
| Vildagliptin | Khởi đầu 50 mg; Tối đa 100 mg | 50 mg nếu eGFR < 50. | ||
| Linagliptin | 5 mg | Không cần chỉnh liều | ||
| Empagliflozin |
Ức chế kênh SGLT2 ở ống thận gần |
Khởi đầu 10 mg; Tối đa 25 mg | Không dùng nếu eGFR < 30. |
Nhiễm khuẩn sinh dục |
| Dapagliflozin | Khởi đầu 5 mg; Tối đa 10 mg | Không dùng nếu eGFR < 45. |
Theo timmachhoc
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












