Bệnh nhân thường ở tuổi 50-60, các triệu chứng khó thở biểu hiện sau 20-30 năm hút thuốc. Ho khạc đờm nhiều thường đã có từ 10 năm hoặc hơn; trong tiền sử hay có những đợt nhiễm khuẩn hô hấp cấp tính. Khả năng lao động giảm sút dần khó thở mới đầu khi gắng sức về sau khó thở cả khi nghỉ .
2. Lâm sàng, cận lâm sàng bệnh phổi tắc nghẽn mãn tính
2.1. Lâm sàng
2.1.1. Khởi phát bệnh phổi tắc nghẽn mạn tính
- Bệnh nhân thường ở tuổi 50-60, các triệu chứng khó thở biểu hiện sau 20-30 năm hút thuốc. Ho khạc đờm nhiều thường đã có từ 10 năm hoặc hơn; trong tiền sử hay có những đợt nhiễm khuẩn hô hấp cấp tính. Khả năng lao động giảm sút dần khó thở mới đầu khi gắng sức về sau khó thở cả khi nghỉ .
2.1.2. Triệu chứng cơ năng, thực thể của bệnh phổi tắc nghẽn mạn tính
Triệu chứng cơ năng:
Các triệu chứng lâm sàng nổi bật của COPD là ho khạc đờm và khó thở. Khạc đờm lúc đầu thường ít, thường xuất hiện vào sáng sớm hay ngủ dậy và số lượng đờm hàng ngày ít khi vượt quá 60ml, đờm thường là nhầy, khi có đợt bùng phát đờm thường là mủ, về sau ho khạc đờm diễn ra thường xuyên .
- Có tiền sử hút thuốc lá nhiều năm. Người hút thuốc làm cho bệnh khởi phát nhanh hơn, khó thở sớm hơn ở tuổi 40-50 so với tuổi trên 50 ở người không hút thuốc .
- Ho khạc đờm nhiều năm, lúc đầu chỉ ho vào sáng sớm ngủ dậy, về sau ho xuất hiện cả ngày .
- Khạc đờm nhầy, khi có đợt bùng phát đờm thường là nhầy mủ, nhưng số lượng cũng không quá nhiều .
- Mùa đông ho khạc đờm nhiều do nhiễm khuẩn hô hấp .
- Khó thở khởi phát âm thầm khi gắng sức kèm theo thở rít và đau tức ngực .
- Một số bệnh nhân hay bị đợt bùng phát dẫn đến suy hô hấp và suy tim, tâm phế
mãn (týp B) .
- Một số khác ho khạc đờm ít mà khó thở nổi bật (khí phế thũng nổi bật) những bệnh nhân này thường gầy, tâm phế xuất hiện muộn hơn (Týp A) .
Các triệu chứng thực thể :
ở giai đoạn sớm của COPD khám thực thể lồng ngực có thể không có gì đặc biệt, trừ dấu hiệu nghe phổi có thể thấy ran rít, ran ngáy .
Về sau các triệu chứng thường rõ ràng hơn như:
+ Lồng ngực cố định ở vị trí thở vào, có dạng hình thùng, gù ở phần trên lồng ngực, vai nhô lên, lồng ngực cử động cả khối, tần số thở tăng. Nếu bệnh nặng thì bệnh nhân thở ra phải mím môi lại (Pulsed lip) .
+ Co rút các cơ hô hấp ở cổ như rút lõm hố trên ức, trên đòn .
+ Lồng ngực căng giãn, cơ hoành hạ thấp làm cho các khe gian sườn ở thấp bị rút lõm và đáy bên của lồng ngực bị co hẹp lại khi thở vào (dấu hiệu Hoover). Khí quản bị co ngắn lại tụt xuống hõm ức khi hít vào gọi là dấu hiệu Campbell. Rì rào phế nang (tiếng thở) giảm tương ứng với FEV1, tiếng tim mờ xa xăm. Thì thở ra kéo dài, nghe phổi có ran rít, ran ngáy rõ ở thì thở ra, có thể nghe thấy ran ẩm, ran nổ ở 2 đáy phổi .
- Trong đợt bùng phát có thể suy hô hấp cấp tính, bệnh nhân có biểu hiện: tím tái, mạch nhanh, vã mố hôi ngủ gật lú lẫn, có thể hôn mê do tăng C02 máu .
+ Có thể kết hợp với hội hứng ngừng thở khi ngủ (hội chứng trùng lặp-Overlap Syndrome) .
Triệu chứng tim mạch:
Các triệu chứng của cao áp động mạch phổi và của phì đại thất phải thường không phát hiện được sớm. Gan to và chắc, tĩnh mạch cổ căng giãn đặc biệt là khi thở ra, phù chân thì đó đã là dấu hiệu của suy tim phải. Mạch đảo nghịch: Chênh lệch huyết áp tâm thu khi thở vào và thở ra >10mmHg .
- Giai đoạn cuối của COPD có đặc điểm là:
Chức năng phổi giảm rõ rệt, giảm sự hồi phục tắc nghẽn sau phun hít thuốc giãn phế quản. Hoạt động nhẹ cũng khó thở (tắm, mặc quần áo). Ăn kém, chán ăn, sút cân, phát triển cao áp động mạch phổi và tâm phế mạn..
2.1.3. Các thể lâm sàng của bệnh phổi tắc nghẽn mạn tính
- Týp BB (blue bloater): týp tím tái, phù, là týp suy hô hấp tăng CO2 máu. Thường gặp ở người trên 60 tuổi, có ho khạc đờm kéo dài thường trên 10 năm, xen kẽ các đợt nhiễm khuẩn hô hấp .
+ Lâm sàng: thường tím tái cả khi nghỉ hoặc khi gắng sức, thường béo phệ, phù hai chi dưới. Nghe phổi có ran rít, ran ngáy, ran nổ ở nền phổi, thường phát triển tâm phế mạn sớm .
+ Xquang phổi: bóng tim to, rốn phổi rộng, mạng lưới mạch máu tăng đậm rườm rà
tạo nên hình ảnh phổi bẩn (dirty lung) .
- Týp PP (Pink puffer): týp khó thở môi hồng: Týp này nổi bật là khó thở, khi thở phải gắng sức, không có tím tái. Suy hô hấp thường xuất hiện ở giai đoạn cuối. Ho khạc đờm không rõ ràng. Cơ thể gầy lồng ngực hình thùng gõ vang. Nghe phổi rì rào phế nang giảm mạnh (phổi yên lặng) .
+ Xquang phổi: Có hình ảnh căng giãn phổi rõ, mạng lưới mạch máu phổi thưa thớt, vòm hoành dẹt, tim hình giọt nước .
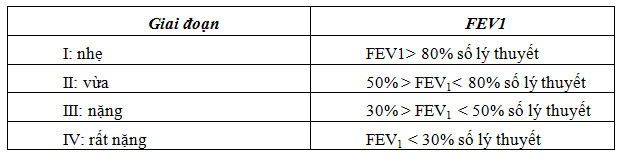
2.1.4. Giai đoạn bệnh của bệnh phổi tắc nghẽn mạn tính

GOLD 2011 không phân chia giai đoạn bệnh của COPD thành các giai đoạn I, II, III, IV nữa mà dựa vào thông khí phổi để đánh giá mức độ nặng của giới hạn luồng khí và phân các giai đoạn thành GOLD1, 2, 3, 4 như sau:
2.1.5. Lâm sàng đợt bùng phát của bệnh phổi tắc nghẽn mạn tính
Đợt bùng phát của COPD được định nghĩa dựa vào 3 tiêu chuẩn:
+ Tăng số lượng đờm khạc ra .
+ Đờm trở thành có mủ .
+ Khó thở xuất hiện và nặng lên .
Ba tiêu chuẩn này có thể phối hợp với nhau hoặc không. Hoặc khi triệu chứng nặng lên trong 2 ngày liên tiếp đòi hỏi phải áp dụng biện pháp điều trị mới .
Theo GOLD 2006 thì đợt cấp bệnh phổi tắc nghẽn mạn tính là một tình huống xảy ra trong diễn tự nhiên của bệnh, đặc trưng bởi sự thay đổi các triệu chứng căn bản của bệnh nhân như khó thở, ho kèm khạc đờm khác những diễn biến thường ngày, khởi phát cấp tính và có thể đòi hỏi thay đổi phương pháp điều trị .
Nguyên nhân đợt bùng phát .
+ Thường do nhiễm khuẩn đường hô hấp dưới (nhiễm khuẩn phổi-phế quản là nguyên nhân chủ yếu) .
+ Nghẽn tắc mạch phổi, tràn khí màng phổi tự phát, suy tim phải, loạn nhịp...
+ Do điều trị oxy không đúng hoặc do dùng thuốc an thần .
Biểu hiện lâm sàng của đợt bùng phát: bệnh nhân có sốt, ho và khạc đờm tăng, đờm chuyển thành đờm mủ. Bệnh nhân khó thở tăng, tím tái. Giảm oxy máu nặng lên, có hình ảnh thâm nhiễm mới trên Xquang .
Tiêu chuẩn về mức độ nặng đợt bùng phát của COPD .
- Bệnh sử: bệnh nhân phải dùng liệu pháp oxy dài ngày, kèm theo có bệnh tim trái, nghiện rượu, có tổn thương thần kinh .
+ Sốt T0> 3805; phù hai chi dưới; tần số hô hấp lớn hơn 25 lần/ phút .
+ Tím tái nặng hơn; cơ hô hấp phụ hoạt động mạnh; xuất hiện rối loạn chức năng đường thở trên; tThẫn thờ minh mẫn giảm; PEF < 100lít/ 1 phút; PaO2 < 60mmH, PaCO2 > 45mmHg; SaO2 < 90% .
Dấu hiệu suy hô hấp nặng:
+ Lâm sàng có rối loạn ý thức như lú lẫn, ngủ gà ngủ gật, hôn mê, cơ hô hấp kiệt sức (hô hấp bụng đảo nghịch), mất phản xạ ho, có dấu hiệu schock .
+ Khí máu:PaO2< 45mHg, PaCO2 > 70mHg, pH< 7,3; các dấu hiệu này không tiến bộ nhanh mặc dầu thực hiện liệu pháp oxy .
2.2. Cận lâm sàng bệnh phổi tắc nghẽn mạn tính
2.2.1. Xquang phổi
2.2.1.1. Xquang phổi chuẩn
Có các dấu hiệu sau:
- Hình ảnh viêm phế quản mạn tính:
+ Hình ảnh dày thành phế quản .
+ Dấu hiệu giãn nhẹ lòng phế quản .
+ Dấu hiệu ùn tắc dịch trong lòng phế quản. Các dấu hiệu trên tạo nên các hình ống sáng, các vòng nhẫn, hình đường ray xe lửa, kết hợp với các dấu hiệu lờ mờ của bờ mạch máu, dấu hiệu rốn phổi đậm và các mạch máu tăng đậm tạo nên hình ảnh phổi bẩn (Durty lung) .
- Hình ảnh mạch máu:
+ Động mạch phổi ngoại vi thưa thớt tạo nên vùng giảm động mạch kết hợp với hình ảnh căng giãn phổi .
+ Hình ảnh động mạch phổi tăng đậm: mạch máu nhìn rõ, khi có cao áp động mạch phổi thì rốn phổi to và vồng ra trong khi các nhánh mạch máu ngoại vi thưa thớt .
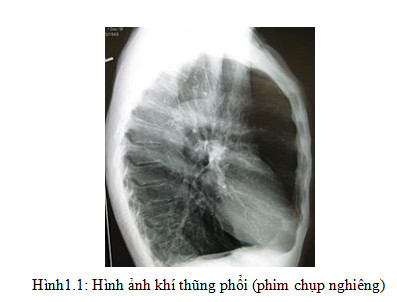
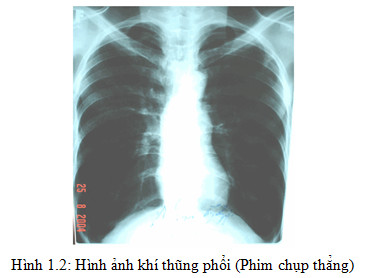
- Hình ảnh giãn phế nang gồm các triệu chứng:
+ Căng giãn phổi (Overinflation) .
+ Giảm mạng lưới mạch máu (Oligema) .
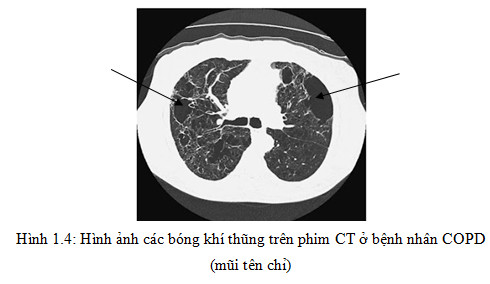
+ Có các bóng khí (Bullae) .
Mạch máu phổi thưa thớt biểu hiện: kích thước mạch máu phổi giảm kèm theo giảm nhanh độ thuôn của các mạch máu .
Khí phế thũng trên phim Xquang biểu hiện: phổi tăng sáng do nền mạch bị phá huỷ; có các bóng khí ở đỉnh hoặc ở đáy phổi, đó là những vùng có ổ sáng đường kính > 1cm. Vòm hoành dẹt, hạ thấp xuống dưới cung xương sườn 7 phía trước, góc sườn hoành mở rộng, khoảng sáng sau xương ức > 4,5cm. Trường hợp khí thũng phổi nặng, vòm hoành có thể bị đảo ngược, trên phim nghiêng và phim thẳng thấy tim treo lơ lửng trên vòm hoành. Chỉ số tim/lồng ngực < 1/2 .
2.2.1.2. Chụp CT lồng ngực
Hình ảnh tổn thương phế quản và tiểu phế quản:
Các dấu hiệu chụp CT biểu hiện tổn thương đặc hiệu của đường thở có thể phân loại tuỳ theo:
+ Tổn thương ở đường thở lớn đó là những phế quản có đường kính> 2mm mà bình
thường có thể nhìn rõ trên các lớp cắt mỏng ở chụp HRCT .
+ Tổn thương các đường thở nhỏ có đường kính < 2mm bình thường không phát hiện được trên CT .
+ Dấu hiệu dày thành phế quản .
Hình ảnh ùn tắc dịch trong lòng phế quản: thường gặp trong các phế quản bị giãn, có thể tạo nên hình chữ Y hoặc chữ V .
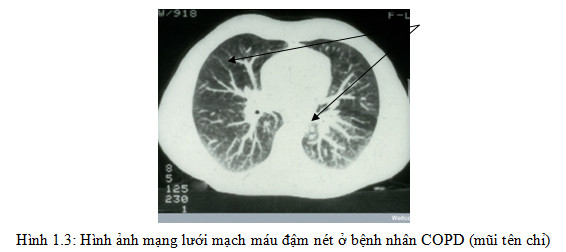
Hình ảnh khí phế thũng:
- Khí phế thũng xung quanh tiểu thuỳ có kích thước nhỏ, giới hạn rõ nhưng không nhìn thấy bờ vì vị trí ở trong tiểu thuỳ. Các khoang khí phế thũng này nằm ở trong tiểu thuỳ, không trực tiếp tiếp xúc với màng phổi tạng hoặc các thành phần của phế quản mạch máu của phân thuỳ, dưới phân thuỳ. Khí phế thũng trung tâm tiểu thuỳ thường gặp ở người hút thuốc lá và chiếm ưu thế ở vùng cao hai phổi .
- Khí phế thũng đa tiểu thuỳ: các khoang chứa khí có kích thước lớn không có giới hạn rõ ràng và mất động mạch trung tâm tiểu thuỳ .
- Khí phế thũng cạnh vách: các khoang khí phế thũng có giới hạn rõ khu trú ở dưới màng phổi hoặc tiếp xúc với mô kẽ chung quanh phế quản mạch máu .
- Khí phế thũng bong bóng: bao gồm các bệnh nhân khí phế thũng týp cạnh vách hoặc týp trung tâm tiểu thuỳ kết hợp với các bóng khí; khi các bóng khí này rất lớn sẽ chèn ép vào nhu mô phổi xung quanh. Các dấu hiệu chèn ép như: di chuyển cấu trúc phế quản và mạch máu, di chuyển vị trí rãnh liên thuỳ và trung thất .
- Khí phế thũng cạnh tổn thương xơ: có đặc điểm là nhu mô phổi bị phá huỷ cục bộ ở chỗ tiếp xúc với tổn thương xơ ở nhu mô. Trên CT là các khoang khí thũng ở gần các đường mờ đi qua vùng phổi bị phá huỷ, kết hợp với giãn phế quản với xẹp các phần phổi do xơ sẹo .
2.2.2. Thăm dò chức năng hô hấp
2.2.2.1 Thông khí phổi ở bệnh phổi tắc nghẽn mạn tính
- Test hồi phục phế quản để phân biệt hen và COPD: để thực hiện nghiệm pháp salbutamol (test hồi phục phế quản), người ta tiến hành đo chỉ tiêu thông khí phổi (FEV1) cho bệnh nhân, sau đó cho khí dung salbutamol hoặc bơm hít định liều với liều lượng 200mg- 300mg Salbutamol (2-3 nhát xịt); sau 20-30 phút tiến hành đo lại FEV1 . Nếu FEV1 tăng trên 15% và 200ml so với trước xịt salbutamol thì đó là test hồi phục phế quản dương tính và rối loạn thông khí tắc nghẽn có hồi phục. Nếu FEV1 không tăng hoặc tăng không được 15% so với trước xịt salbutamol là test hồi phục phế quản âm tính .
- Thông khí phổi (TKP) có vai trò trong chẩn đoán xác định COPD, giai đoạn bệnh, theo dõi kết quả điều trị, tiến triển và tiên lượng bệnh .
Đo TKP cho những bệnh nhân có ho, khạc đờm mạn tính hoặc những bệnh nhân có
tiếp xúc với những yếu tố nguy cơ cho phép chẩn đoán sớm COPD. Khi FEV1/FVC < 70%, FEV1 < 80% SLT là tiêu chuẩn chẩn đoán COPD. TLC, RV, sức cản đường thở (Raw) đều tăng .
2.2.2.2. Khí máu động mạch
Thăm dò khí động mạch cũng là một xét nghiệm quan trọng giúp phát hiện tình trạng suy hô hấp cấp hoặc mạn và rối loạn thăng bằng kiềm toan trong COPD. Đặc biệt là giai đoạn nặng, hầu hết đều có giảm PaO2 , tăng PaCO2, nên đo khí máu động mạch là rất cần thiết. Giảm PaO2 trong COPD chủ yếu là do giảm thông khí phế nang và mất cân bằng giữa thông khí với tuần hoàn . Giai đoạn nhẹ và trung bình của COPD có thể giảm PaO2 nhưng không tăng PaCO2 .
3. CHẩN ĐOáN Và đIềU TRị
3.1. Chẩn đoán
3.1.1. Chẩn đoán bệnh
+ Bệnh nhân trên 40 tuổi, có tiến sử hút thuốc lá, có ho khạc đờm nhiều năm (ho khạc đờm tổng cộng ít nhất 3 tháng một năm, ít nhất trong 2 năm liên tiếp), khó thở tăng dần, hay có các đợt nhiễm khuẩn tái diễn .
+ Lâm sàng: biểu hiện khí thũng phổi (lồng ngực căng giãn, gõ vang, có dấu hiệu hoover, campbell); ran rít ran ngáy, ran ẩm, ran nổ ở nền .
+ Xquang phổi chuẩn có hình ảnh phổi bẩn, hình ảnh khí thũng phổi .
+ Có dấu hiệu tâm phế mạn khi bệnh phát triển nhiều năm .
+ Thông khí phổi: có tắc nghẽn lưu lượng khí thở hồi phục không hoàn toàn (FEV1 < 80% số lý thuyết, FEV1/ FVC < 70%) .
+ Test hồi phục phế quản âm tính .
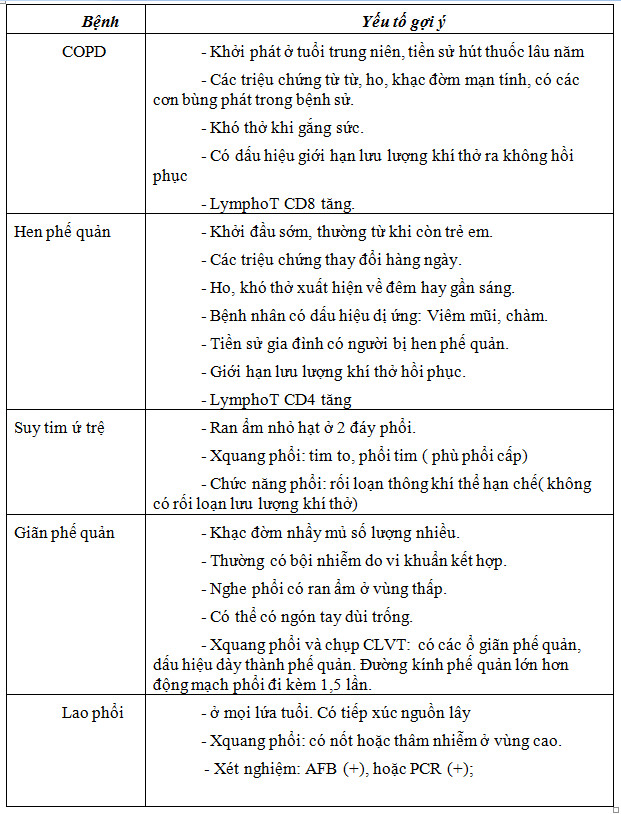
3.1.2.Chẩn đoán phân biệt
Cần chẩn đoán phân biệt COPD với một số bệnh trong bảng dưới đây:
3.2. Điều trị bệnh phổi tắc nghẽn mạn tính
3.2.1. Điều trị bằng thuốc
Là biện pháp chủ yếu trong điều trị ĐBP của BPTNMT. Các loại thuốc thường dùng là:
+ Kháng sinh: tác dụng chống nhiễm khuẩn phổi-phế quản, thường dùng kháng sinh phổ rộng, phối hợp trong vòng 7-10 ngày .
+ Thuốc giãn phế quản: có thể dùng phối hợp giữa nhóm chủ vận b2 adrenergic và kháng cholinergic. Nhóm xanthine ít sử dụng hơn. Đường dùng các thuốc thường phối hợp đường tại chỗ và đường toàn thân .
+ Glucocorticoid: thường dùng đường tiêm truyền hoặc đường uống, có thể kết hợp với Glucocorticoid đường tại chỗ. Liều lượng: 40mg đường uống/ngày, trong 10ngày.
+ Thuốc long đờm: hay sử dụng nhóm có hoạt chất N-axetylcystein .
+ Thuốc kích thích hô hấp, thuốc giãn động mạch phổi, điều trị suy tim...
3.2.2. Điều trị không dùng thuốc
+ Liệu pháp điều trị oxy: thở oxi để duy trì PaO2 ở mức> 8,0 kPa hoặc SaO2>90% .
Liệu pháp oxy dài ngày chỉ định khi: PaO2 < 55mmHg, SaO2 < 88%. Khi có tâm phế mạn tính hoặc khi có suy tim ứ trệ .
+ Thông khí cơ học : thông khí cơ học xâm nhập hoặc không xâm nhập. Hiện nay có xu hướng dùng thông khí áp lực dương không xâm nhập; áp dụng khi có suy hô hấp cấp, nhược cơ hô hấp .
3.2.3. Biện pháp khác
+ Phẫu thuật giảm thể tích phổi .
+ Ghép phổi.
- Điều trị giảm thể tích phổi qua nội soi phế quản:
+ Gây xẹp phổi vùng bị khí phế thũng bằng hơi nhiệt (Bronchoscopic thermal vaporablation): dùng hơi nhiệt bơm vào vùng phế quản phổi bị khí phế thũng gây xơ hoá sau đó phổi xẹp lại .
+ Giảm thể tích phổi bằng đặt ống xoắn (Lung volum reduction coil treatment for heterogenous emphysema): qua ống soi mềm, luồn catheter vào vùng khí phế thũng, đẩy ống xoắn kim loại vào và gây xẹp phổi .
+ Đặt van phế quản:
Qua ống soi mềm, luồn catheter có chứa van và đẩy van vào lòng phế quản của vùng phổi bị khí phế thũng, van sẽ bung ra và tự cố định trong lòng phế quản. Van có tác dụng chỉ cho không khí đi qua một chiều ở thì thở ra, không cho đi qua ở thì hít vào, do đó vùng phổi khí phế thũng sẽ xẹp lại .
+ Điều trị khí phế thũng bằng keo sinh học (endobronchial lung sealant therapy in advanced heterogenous emphysema): bơm chất keo sinh học gọi là chất bịt kín (sealant) vào vùng phổi khí phế thũng làm phổi xẹp lại .
- Phẫu thuật giảm thể tích phổi .
- Ghép phổi .
3.2.4. Điều trị đợt bùng phát
Là biện pháp chủ yếu:
+ Kháng sinh: dùng kháng sinh phổ rộng, phối hợp trong vòng 7-10 ngày .
+ Thuốc giãn phế quản: có thể dùng phối hợp giữa nhóm chủ vận b2 adrenergic và kháng cholinergic .
+ Glucocorticoid: tiêm truyền hoặc uống, có thể kết hợp với Glucocorticoid đường tại chỗ. Liều lượng: 40mg đường uống/ngày, trong 10ngày .
+ Thuốc long đờm, kích thích hô hấp, điều trị suy tim...
+ Thở oxy: lưu lượng 2-3lít/phút để duy trì PaO2 ở mức> 8,0 kPa hoặc SaO2>90% .
+ Thông khí cơ học : thông khí cơ học xâm nhập hoặc không xâm nhập. Hiện nay có xu hướng dùng thông khí áp lực dương không xâm nhập; áp dụng khi có suy hô hấp cấp, nhược cơ hô hấp .
3.2.5. Điều trị dự phòng
Bỏ thuốc lá, tránh tiếp xúc với bụi độc hại, điều trị tốt các nhiễm khuẩn đường hô hấp; luyên tập hồi phục chức năng phổi .
Theo benhvien103.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












