Trên bệnh nhân hút thuốc lá ở cùng một mức độ tắc nghẽn, các biến đổi của nhu mô xảy ra theo hai dạng hoàn toàn khác nhau: khí phế thũng ưu thế trung tâm tiểu thùy và khí phế thũng toàn bộ tiểu thùy. Hai dạng này có thể biểu hiện khá đơn độc hoặc chồng lấp với ưu thế rõ ràng của từng dạng.
3. Khí phế thũng và Bệnh đường thở nhỏ:
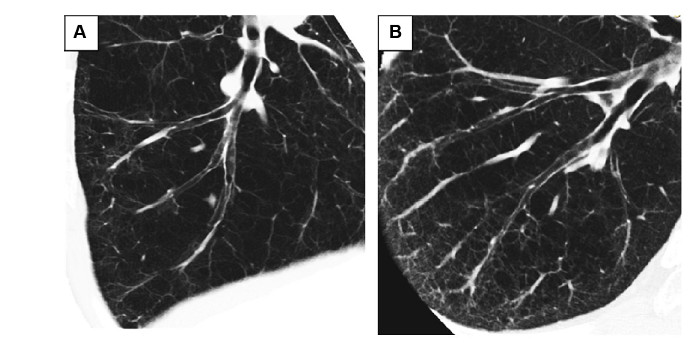
Hình 3. Hai dạng khí phế thũng. Bệnh nhân A (trái) có cấu trúc nhu mô quanh phế quản ít hơn bệnh nhân B (phải). Bệnh nhân A có chức năng phổi kém hơn và tốc độ giảm chức năng phổi nhanh hơn trong khi có cùng giá trị DLCO. Hình cắt dọc phế quản B9 phải ra ngoại vi (Nguồn: Kazuyoshi Kurashima và cs. International Journal of COPD 2015:10 1027–1033)
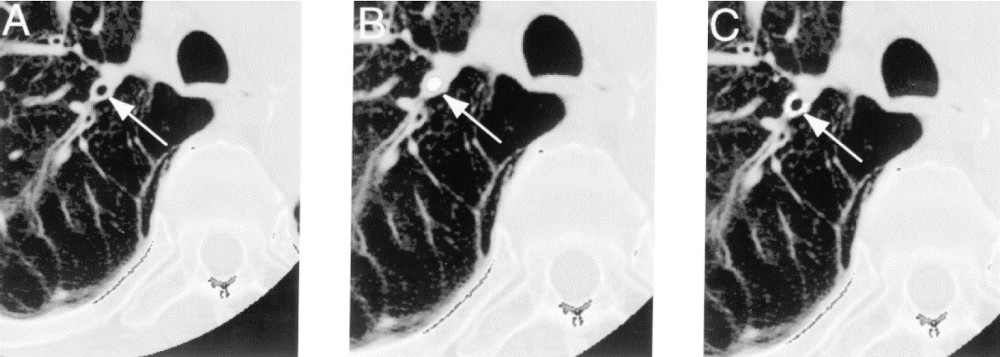
Hình 4. Phân tích đường thở bằng sử dụng một hình ảnh CT xoắn ốc đi qua phế quản phân thùy đỉnh thùy trên (mũi tên A). Sử dụng thuật toán xác định diện tích lòng (mũi tên B) và độ dày thành (mũi tên C). Lưu ý việc xác định độ dày thành đường thở được thực hiện thành công ngay cả khi các mạch máu phổi chạy song song với các phế quản (Nguồn: Nakano et al. Am J Respir Crit Care Med Vol 162. pp 1102–1108, 2000).
Trên bệnh nhân hút thuốc lá ở cùng một mức độ tắc nghẽn, các biến đổi của nhu mô xảy ra theo hai dạng hoàn toàn khác nhau: khí phế thũng ưu thế trung tâm tiểu thùy và khí phế thũng toàn bộ tiểu thùy. Hai dạng này có thể biểu hiện khá đơn độc hoặc chồng lấp với ưu thế rõ ràng của từng dạng. Mức độ bất thường của đường thở và đặc tính cơ học của nhu mô phổi thay đổi phụ thuộc vào dạng tổn thương này (59). Bằng phân tích Xquang thường quy và CT trong COPD, các nghiên cứu cho rằng bệnh nhân COPD nếu không có biểu hiện khí phế thũng trên Xquang ngực có thể sẽ là dạng COPD có tổn thương chỉ đơn thuần (exclusively) là đường thở (60).
Tình trạng tắc nghẽn cố định đặc trưng của COPD là kết quả của hai hình thái tổn thương giải phẫu bệnh: khí phế thũng và các biến đổi trên đường thở nhỏ. Khi các biến đổi tập trung chủ yếu ở nhu mô phổi, hình ảnh bệnh học là phá hủy cấu trúc nhu mô phổi và tình trạng tắc nghẽn được tạo nên do giảm độ co hồi trun (elastic recoil) của cấu trúc mô phổi và thu hẹp lòng đường thở nhỏ do giảm lực kéo ly tâm từ cấu trúc phế nang kết nối với chúng. Ngược lại, khi các biến đổi tập trung ở đường thở nhỏ sẽ tạo ra tình trạng tắc nghẽn do thu hẹp, bít tắc, biến dạng lòng đường thở (hình 3,4). Trong trường hợp này, trở kháng đường thở tăng lên do nhiều cơ chế (như thu hẹp lòng, dầy thành, tăng dịch tiết). Khi các biến đổi giải phẫu đã hình thành, có một mối tương quan chặt chẽ giữa tiến triển suy sụp chức năng hô hấp và mức độ tổn thương ở đường thở nhỏ. Ở bệnh nhân COPD nặng, tình trạng gia tăng đáp ứng viêm ở đường thở ngoại vi đã được chứng minh với tăng gấp 3 lần số lượng bạch cầu, nhất là lymphocytes và macrophages cho thấy tình trạng viêm khởi đầu do khói thuốc lá diễn biến xấu đi cùng thoái giảm chức năng hô hấp (tắc nghẽn, căng phồng phổi quá mức, giảm khuếch tán CO) và khí phế thũng (61,62). Điều này cho thấy tình trạng viêm của đường thở nhỏ đóng vai trò quan trọng trong các thoái biến chức năng có trong COPD ngay cả trên những trường hợp khí phế thũng.
Trên bệnh nhân COPD, tình trạng gia tăng đáp ứng viêm cũng được nhận thấy ở nhu mô phổi bệnh nhân khí phế thũng nặng (63). Điều đáng lưu ý ở cùng một mức độ tắc nghẽn, người hút thuốc lá có ít tổn thương khí phế thũng hơn sẽ có tổn thương phế quản nhỏ nhiều hơn và ngược lại (63). Trong một nghiên cứu hình ảnh bằng microCT, John E. McDonough và cs (năm 2011) (64) còn nhận thấy bên cạnh các biến đổi trên đường thở nhỏ như mô tả còn có hiện tượng biến mất của trên 70% số lượng hình ảnh cắt ngang tiểu phế quản và giảm trên 80% diện tích cắt ngang của các tiểu phế quản tận. Đây cũng là nguyên nhân quan trọng làm tăng trở kháng đường thở trong COPD. Những nhận định về tổn thương đường thở nhỏ cho thấy tính không đồng nhất về cách phản ứng của cơ thể đối với tác động của thuốc lá và hiển nhiên đặc tính tổn thương bệnh học cũng sẽ có tác động tới biểu hiện lâm sàng và đáp ứng điều trị.
4. Vấn đề đợt cấp trong sinh bệnh học COPD và xác định yếu tố dự đoán:
Thuật ngữ bệnh nhân COPD nhiều đợt cấp (frequent exacerbator) lần đầu xuất hiện năm 1998 trong nghiên cứu của Seemungal TA và cs (65). Điểm cắt số đợt cấp trung bình là 3 đợt cấp/năm (≤2 hoặc ≥3) cũng được đề xuất từ nghiên cứu này. Seemungal TA và cs nhận định nhiều đợt cấp biểu hiện như là một kiểu hình với tiên lượng xấu hơn (65).
Mặc dù đợt cấp COPD sẽ trở nên thường xuyên hơn và nặng hơn khi COPD tiến triển tới giai đoạn nặng nhưng có vẻ như tính tăng đợt cấp là một biểu hiện kiểu hình trên một nhóm bệnh nhân. Trong một nghiên cứu mô tả theo dõi dọc trong 3 năm (nghiên cứu ECLIPSE) đã ghi nhận một số nhận xét quan trọng về tần suất đợt cấp (66). Đợt cấp tăng theo mức độ nặng của phân loại GOLD. Số bệnh nhân có từ 2 đợt cấp trở lên theo dõi trong năm đầu 22% ở giai đoạn II, 33% ở giai đoạn III và 47% ở giai đoạn IV. Yếu tố dự đoán đợt cấp tốt nhất ở tất cả các giai đoạn là tiền sử đợt cấp. Qua theo dõi trong 3 năm, kiểu hình nhiều đợt cấp tỏ ra là khá ổn định và có thể dự đoán được trên cơ sở khả năng nhớ của người bệnh. Trên cơ sở của kết quả nghiên cứu này, các tác giả cho rằng một chiến lược hướng tới phòng đợt cấp nên thực hiện trên tất cả bệnh nhân COPD ở các giai đoạn.
Trị liệu kết hợp ICS/LABA đã được khuyến cáo trên bệnh nhân COPD nhiều đợt cấp và nặng. Tuy nhiên lợi ích của ICS kết hợp luôn được tranh luận do vấn đề về hiệu quả, tính an toàn và chi phí, nhất là khi cần điều trị kéo dài. Trong 1 nghiên cứu gần đây, nghiên cứu WISDOM (năm 2014) (67) đã kết luận trên bệnh nhân COPD nặng đang sử dụng tiotropium kết hợp salmeterol, nguy cơ có các đợt cấp trung bình, nặng là như nhau trên nhóm điều trị ICS liên tục và trên nhóm giảm dần và ngưng ICS. Tuy nhiên ở thời điểm 18 và 52 tuần, nhóm ngưng ICS có tốc độ giảm FEV1 nhanh hơn nhóm tiếp tục sử dụng ICS. Cũng cần lưu ý rằng nghiên cứu cũng không phân tích dưới nhóm và chỉ ra được có phân nhóm bệnh nhân nào có lợi từ việc sử dụng ICS trong việc làm giảm đợt cấp hay không. Cung cấp thêm thông tin để có thể lý giải hiện tượng giảm chức năng khi ngưng trị liệu ICS này bằng dữ liệu từ một nghiên cứu gần đây (năm 2017) (68) đã cho thấy có hiện tượng tăng tế bào viêm (trên bệnh phẩm sinh thiết, đàm) trên bệnh nhân COPD trung bình-nặng sau khi ngưng sử dụng ICS một thời gian dài và theo dõi. Như vậy chúng ta thêm một lần nữa phải chú ý rằng mối quan hệ giữa tăng viêm và tăng thoái giảm chức năng hô hấp có thể nằm chung trong bệnh cảnh nhiều đợt cấp và cũng có thể không.
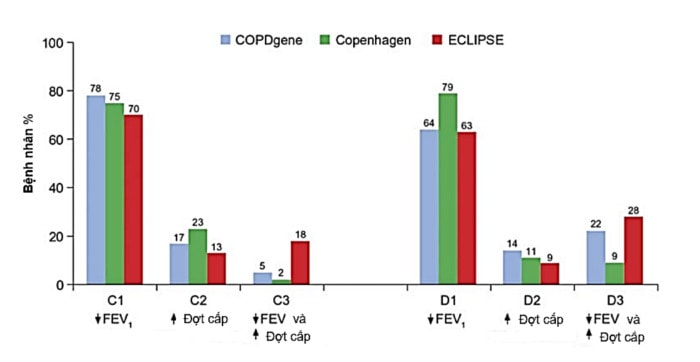
Hình 5. Phân bố tỷ lệ bệnh nhân theo GOLD nhóm C và D. Theo FEV1 < 50% giá trị ước tính: C1, D1; Theo tiền sử đợt cấp: C2, D2; Và theo cả 2: C3, D3 (số liệu từ 3 nghiên cứu lớn là COPD gene, Copenhagen và ECLIPSE). Số liệu cho thấy hầu hết bệnh nhân vào nhóm C-D là do giảm FEV1 đơn thuần (Nguồn: A. D’Urzo et al. Expert Opin. Pharmacother. 2015. 16 (12):1845-1860).
Chiến lược GOLD thiết kế vẫn hướng tới nguy cơ hơn là hướng tới kiểu hình. Chúng ta thấy rằng ICS/LABA được khuyến cáo sử dụng như là lựa chọn đầu tiên trên nhóm C và D, nhóm nguy cơ cao đợt cấp và/hoặc tắc nghẽn nặng. Với cách phân loại này, hầu hết bệnh nhân vào nhóm C và D với lý do duy nhất là tắc nghẽn (70-78% ở nhóm C và 63-79% ở nhóm D) trong khi chỉ có một tỷ lệ thấp bệnh nhân có nhiều đợt cấp (nhiều đợt cấp 9-23% hoặc vừa nhiều đợt cấp vừa giảm FEV1 2-28%) (hình 5) (69). Về đặc tính bệnh nhân được xếp vào các nhóm theo phân loại A-D, một nghiên cứu thực hành đa khoa ở Anh (năm 2014) (70) cũng cho kết quả tương tự, 70% trên 2.282 bệnh nhân có tắc nghẽn nặng có nguy cơ có đợt cấp thấp (≤1). Nhóm nặng và nhiều đợt cấp nhưng có kèm dãn phế quản tỏ ra là ít hiệu quả với điều trị ICS. Nhóm có dãn phế quản đồng thời, có thể chiếm tới 50% bệnh nhân COPD nặng, có nhiều đợt cấp, đợt cấp nhập viện và colonization (71,72).
Khái niệm kể lại mang tính chủ quan “nhiều đợt cấp” do vậy cần được xác định một cách khách quan hơn, trong đó hướng tới xác định bằng biomarker viêm toàn thân là một cách tiếp cận. Một số nghiên cứu đã xác định mối quan hệ giữa các marker viêm và tần suất đợt cấp. Có 8 biomarker viêm toàn thân được xem có khác biệt ý nghĩa giữa người hút thuốc COPD và người hút thuốc không COPD, trong đó có CRP (73). Một phân tích dưới nhóm trên 1.755 bệnh nhân COPD cho thấy có một nhóm bệnh nhân (16% trên tổng số) có ít nhất 2 trong 4 marker viêm (gồm tăng bạch cầu, tăng CRP, tăng IL-6 và tăng fibrinogen trên mức trung vị 1/4) tồn tại sau 1 năm theo dõi gắn liền với tăng đợt cấp cũng như tăng tử vong do các nguyên nhân có ý nghĩa (74). Một nghiên cứu khác (75) phân tích cohort trên 6.574 bệnh nhân COPD kết luận tăng đồng thời 3 marker kèm theo tăng đợt cấp: CRP (>3 mg/l), fibrinogen (>14 µmol/l), và bạch cầu máu (>9 x 109/l). Hơn nữa các marker viêm này có thể xác định những bệnh nhân tăng nguy cơ đợt cấp ngay cả trên những trường hợp tiền sử không có đợt cấp và nhiều đợt cấp làm tăng các marker này theo thời gian.
Thực hành lâm sàng COPD thông thường là ở y tế đa khoa và chăm sóc ban đầu. Việc xác định phenotype nhiều đợt cấp sớm là rất quan trọng. Trong 1 nghiên cứu với định hướng tìm marker có tính thực hành lâm sàng cao: có kết quả nhanh, rẻ, dễ nhận định kết quả, Aida M. Yousef (năm 2016) (76) cho rằng bên cạnh CRP, bạch cầu máu, tỷ lệ BCĐNTT/Lymphocyte cũng là một marker viêm quan trọng trong COPD. Tuy nhiên, không có 1 marker nào có thể phản ánh được đầy đủ bản chất đa hệ thống (multiscale) của phenotype COPD mà trong đó thể hiện mối tương tác gen-tế bào, tế bào-mô, mô-tạng, tạng-toàn thân (77). Trong một bài tổng quan gần đây, Brendan J. Carolan và cs (năm 2013) (78) cho rằng phenotype COPD có thể xác định dựa trên đặc điểm lâm sàng, chức năng, phân tử và hình ảnh học. Việc đánh giá cẩn thận COPD sẽ giúp cho xây dựng kế hoạch tiếp cận điều trị phù hợp với từng người bệnh. Tuy nhiên, cũng còn những điều chúng ta chưa biết như phương pháp lâm sàng nào thích hợp nhất để xác định phenotype, tính ổn định của phynotype theo thời gian, hiệu quả thực của cách tiếp cận điều trị theo phenotype.
Theo hoihohaptphcm.org
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












