Tóm tắt:
Căng phồng phổi quá mức (CPPQM) thông thường được hiểu như là hiện tượng tăng một cách bất thường dung tích cặn chức năng (FRC), tức là tăng thể tích phổi cuối thì thở ra bình thường. Tình trạng này có thể do nhiều yếu tố tham gia và đây là rối loạn chính trong sinh lý bệnh học COPD.
Hậu quả lâm sàng quan trọng của CPPQM là làm cho rối loạn vận động thành ngực, giảm chức năng hoạt động cơ hô hấp hít vào, tăng tiêu thụ oxy cho hoạt động hô hấp, tăng khả năng làm tăng CO2 máu, giảm gắng sức và tăng khó thở. Hiểu được bản chất của tình trạng bệnh lý này sẽ giúp có những tác động điều trị hiệu quả.
Summary: Lung hyperinflation and management
Lung hyperinflation is usually defined as an abnormal increase in functional residual capacity, i.e. lung volume at the end of tidal expiration. This condition can be caused by many factors involved and this is the major disturbances in the pathophysiology of COPD. Important clinical consequences of hyperinflation include distortions of chest wall motion, impaired inspiratory muscle function, increased oxygen cost of breathing, greater likelihood of hypercapnia, impaired exercise performance and greater severity of breathlessness. Understanding the nature of this pathological condition will help to have effective treatment.
1. Định nghĩa và sinh bệnh học
Thuật ngữ căng phồng phổi quá mức (lung hyperinflation) được đề cập tới nhiều trong y văn trong khoảng hai thập niên trở lại đây trên nền tảng nghiên cứu về bệnh học bệnh phổi tắc nghẽn mạn tính (COPD).
Phổi thực hiện chức năng hô hấp bằng hai động tác thở ra và hít vào, tương ứng với nó là tình trạng phổi thu nhỏ lại và căng phồng ra. Hiện tượng căng phồng phổi quá mức (CPPQM) xảy ra khi bệnh nhân bắt đầu hít vào trước khi động tác thở ra thực sự kết thúc (1). Hậu quả là tạo ra một lượng khí bị giữ lại trong phổi từ mỗi nhịp thở. Căng phồng phổi động học (dynamic hyperinflation) là hiện tượng khởi đầu một chu kỳ thở mới khi mà phổi chưa đạt được thể tích thăng bằng tĩnh (static equilibrium volume). Tình trạng này xuất hiện hay trở nên rõ ràng khi bệnh nhân cần gắng sức. CPPQM dẫn đến hiện tượng căng dãn quá mức phế nang và hậu quả là tạo ra các rối loạn sinh lý thông khí, tưới máu tại phổi và xa hơn là các biến đổi trong lồng ngực.
Hoạt động sinh lý của phổi luôn trong tình trạng ổn định dưới các thay đổi áp lực. Ở trạng thái khỏe mạnh, cấu trúc thành phế nang có khả năng đàn hồi rất tốt để có thể chấp nhận được các thay đổi áp lực sinh lý này. Tuy nhiên, trong một số bệnh lý, có hiện tượng tăng áp lực bất thường và làm căng phồng phổi quá mức do hiện tượng thông khí cạm (entrapped air), hiện tượng phá hủy cấu trúc collagen hoặc xơ hóa vách phế nang (2). Dưới tiêu đề “căng phồng phổi quá mức: bạn hay là thù” M. Eichinger và cs (năm 2008) cho rằng đây là tình trạng thích nghi có tính sinh lý và bảo vệ (3). Năm 1971 William Keith C. Morgan và cs nghiên cứu trên 1.455 công nhân mỏ than Pennsylvania (Mỹ) nhận thấy thể tích cặn tăng theo phân độ nặng dựa vào Xquang ngực và hiện tượng này xảy ra bất kể công nhân mỏ có bệnh tắc nghẽn đường thở hay không. Sự hiện diện của tình trạng tắc nghẽn đường thở có tác động cộng thêm trên nền những bất thường do bụi than gây ra. Những công nhân vừa có bệnh bụi than, vừa có tắc nghẽn sẽ có thể tích cặn tăng cao nhất. Điều này cho thấy hiện tượng căng phồng phổi quá mức thể hiện trên Xquang ngực và thể tích cặn có liên quan tới các bất thường ở cấu trúc phế nang và tắc nghẽn lưu thông khí trên đường thở (4). Năm 1994, J Marchant và cs nghiên cứu chức năng hô hấp và Xquang ngực trên trẻ bị bệnh xơ hóa nang nhận định có sự đồng thuận cao trong việc xác định tình trạng CPPQM giữa đo chức năng phổi và nhận định trên Xquang ngực. Tuy nhiên về mức độ tăng TLC thì không thể suy diễn chính xác được từ Xquang ngực (tính bằng điểm) (5).
Về Xquang, thuật ngữ CPPQM hàm ý có hiện tượng tăng dung tích phổi toàn bộ (TLC). Nhưng về lâm sàng, CPPQM có nghĩa là tăng thể tích khí trong phổi ở cuối thì thở ra thông thường (tidal expiration). Trong y văn, có tác giả đề nghị viết tắt thể tích phổi cuối thì thở ra thông thường là EELV (end-expiratory lung volume) và được xem như là dung tích cặn chức năng (FRC) (6). Trên bệnh nhân có tình trạng tắc nghẽn đường thở và CPPQM, FRC thường tăng do hiện tượng căng phồng phổi động học. CPPQM đôi khi cũng tăng trong những tình huống khác, không phải tắc nghẽn đường thở, trong trường hợp này thể tích cặn tăng do những cơ chế khác như bệnh nhược cơ, bệnh van hai lá. Tuy nhiên trong thực hành, thuật ngữ CPPQM chủ yếu được xem như là rối loạn trong bệnh thu hẹp đường thở toàn bộ như COPD, hen, dãn phế quản, khí phế thũng và bệnh xơ hóa nang (cystic fibrosis).
Trong điều kiện sinh lý bình thường, các thể tích phổi đạt được ở cuối thì hít vào (end-inspiratory lung volume, EILV) và cuối thì thở ra (EELV) là do mối tương quan giữa thể tích và áp lực thụ động của hệ thống hô hấp quyết định. Ở người khỏe mạnh, áp lực của lực đàn hồi chun của hệ thống hô hấp giảm từ từ trong thì thở ra và sẽ đạt mức O ở ngưỡng FRC hoặc EELV. Và công của lực chun cho hoạt động thở sẽ được giảm khi duy trì VT 20-80% VC. Khi lớn tuổi, các thoái biến cấu trúc mô liên kết phổi xảy ra, áp lực đàn hồi chun của phổi giảm. Điểm thăng bằng (FRC hoặc EELV) do vậy sẽ ở mức thể tích phổi cao hơn so với người trẻ, với tình trạng là tăng thể tích khí tồn dư trong phổi vào cuối thì thở ra tự nhiên. Đây được xem như là CPPQM tĩnh, tồn tại ngay trong trạng thái nghỉ (7). Ở người COPD có khí phế thũng, lực co hồi chun của phổi bị giảm thêm do tình trạng bệnh lý nên áp lực co hồi chun của hệ thống hô hấp xuống mức O ở vị trí FRC hoặc EELV lớn hơn do có hiện tượng CPPQM tĩnh nhiều hơn.
Thuật ngữ CPPQM động học là để nói đến hiện tượng tăng EELV tạm thời vượt trên giá trị khi nghỉ trong tình trạng mà cơ thể phải cần tăng thông khí (thí dụ khi gắng sức). Nó phụ thuộc vào các thể tích hoạt động của phổi (operational lung volumes) và thời gian thở ra, và do đó là hệ quả cơ học quan trọng của hạn chế lưu lượng khí thở thở ra (8). Trong lúc gắng sức, nhịp thở tăng và VT cũng tăng để phù hợp với nhu cầu tăng hô hấp. Trong tình huống này, các cơ hô hấp thở ra cũng phải tăng hoạt động. Ở người khỏe mạnh bình thường, nỗ lực thở ra được tăng lên để làm giảm EELV và luồng khí (airflows ) thở ra đủ để cho phép thở ra hoàn toàn VT khí đã hít vào trước khi mà thì hít vào kế tiếp bắt đầu. Điều này vẫn duy trì ngay cả khi hoạt động thở đạt đỉnh thông khí. Ngược lại, có sự tác động kết hợp giảm áp lực co hồi chun của phổi và tăng trở kháng đường thở ở bệnh nhân COPD làm tăng liên tục thời gian hoạt động cơ học để phổi đẩy được hết khí ra khỏi phế nang. Như vậy, hoạt động hô hấp vừa cần tăng nhịp thở và vừa cần tăng luồng khí thở ra nên thời gian đủ để thì thở ra thực hiện sẽ dần trở nên thiếu và do vậy việc tống không hết khí dần xuất hiện, EELV thông thường sẽ tăng cùng với tăng nhịp thở (8). Cũng giống như cơ chế tăng thông khí ở người khỏe mạnh, các cơ hô hấp thở ra tác động làm tăng áp lực trong khoang màng phổi và áp lực ở phế nang để tạo điều kiện thuận lợi cho việc thở ra. Tuy nhiên trên bệnh nhân COPD, các đường thở nhỏ đã thực sự bị xẹp lại khi áp lực này trở nên dương tính nên tác động này trên luồng khí thở ra bị cản trở (9). Hiện tượng tích dần khí tồn lại trong phổi ở cuối thì thở ra được gọi là “cạm khí”. Thuật ngữ này muốn nói đến hiện tượng CPPQM động, hiện tượng có thể xảy ra độc lập với CPPQM tĩnh. Thông thường được thấy khi hoạt động gắng sức, khởi đầu của CPPQM động cũng sẽ xuất hiện khi thông khí phút (minute ventilations) thấp trong tình trạng bệnh nặng nên cũng có thể thấy khi bệnh nhân thở bình thường hoặc trong tình trạng đợt cấp (10).
Cơ chế hình thành CPPQM có thể khác nhau, tùy thuộc vào bệnh lý nguyên nhân, thí dụ trong hen khác COPD (6). Ở hệ thống hô hấp, có hai cơ chế chủ đạo dẫn đến CPPQM là cơ chế tĩnh (static) và cơ chế động (dynamic). Cơ chế tĩnh hình thành do các biến đổi về đặc tính chun (elastic) của phổi và thành ngực. Cơ chế động hình thành do tăng trở kháng đường thở. Ở cơ chế động, thì thở ra kéo dài chưa chấm dứt trong khi thì hít vào đã bắt đầu làm cho một phần khí còn tồn lại thêm trong phổi. Trong điều kiện này, bên cạnh việc phải đối kháng với tình trạng tăng trở kháng đường thở, để khởi động thì hít vào cơ hô hấp hít vào phải tăng tải để vượt qua ngưỡng kháng lực của tính đàn hồi phổi ở cuối thì thở ra. Tình trạng này sẽ trở nên xấu hơn trong các đợt cấp. Cơ hô hấp hít vào sẽ duy trì hoạt động theo hướng làm chậm thì thở ra để tạo thuận lợi bảo vệ cho chiều dài và độ cong cơ hoành bằng cách tăng thể tích lồng ngực và giảm tác động của ổ bụng (10). CPPQM luôn làm cho cơ hô hấp phải ở trong tình trạng bất lợi cơ học và các cơ hô hấp phải thích nghi với tình trạng này. Tình trạng thích nghi đáng ghi nhận nhất là cơ hoành.
Tăng FRC hầu như đều kết hợp với tắc nghẽn quan trọng lan tỏa trong lồng ngực. Tuy nhiên, nếu tình trạng này kết hợp với các bệnh lý khác làm giảm thể tích phổi, thí dụ bệnh xơ hóa phổi thì sẽ không còn thấy hiện tượng này. Nhìn chung có một sự tương quan giữa mức độ nặng của CPPQM và thu hẹp lòng đường thở. Sự kết hợp này sẽ đưa đến các biến chứng cũng tùy thuộc vào mức độ nặng của từng yêu tố: CPPQM và tắc nghẽn. Trên bệnh nhân COPD, hiện tượng tăng TLC quan trọng nhất thường thấy trên bệnh nhân bị khí phế thũng nặng. Trên bệnh nhân hen mạn tính, các biến đổi Xquang của tình trạng CPPQM thường thấy trên những trường hợp khởi phát bệnh sớm. Trong tình huống này, yếu tố khởi phát bệnh sớm lại quan trọng hơn thời gian mắc bệnh (11,12). Tăng TLC cũng gặp ở một tỷ lệ quan trọng các trường hợp dãn phế quản lan tỏa (13), xơ hóa nang (14,15). Tăng thể tích phổi, trong những trường hợp này, có lẽ là hiện tượng bù trừ cho các khu vực bị xơ hóa do nhiễm trùng tái diễn (15).
Tăng công thở hay nói cách khác là tăng tải cơ hô hấp và đây là nguyên nhân của giảm cân thường thấy trên nhiều bệnh nhân COPD tắc nghẽn đường thở và CPPQM. Hao phí oxy cho hoạt động hô hấp cao hơn ở những người dinh dưỡng kém so với những người dinh dưỡng tốt (16). Ngược lại, những người dinh dưỡng kém cũng có tình trạng CPPQM nặng hơn (đánh giá bằng tỷ lệ RV/TLC) (16). Các chỉ số trao đổi khí ở phổi giảm tương quan với mức độ nặng các thay đổi thông số chức năng hô hấp có trong CPPQM (17,18). Mối tương quan này rõ rệt hơn trên bệnh nhân COPD so với bệnh nhân yếu cơ hô hấp đơn thuần (19,20).
Ở bệnh nhân COPD, tình trạng khó thở hít vào khi nghỉ sẽ có kết hợp tăng FRC cao hơn so với người không khó thở và giá trị FEV1 cũng thấp hơn (21). Khi bệnh nhân COPD gắng sức, ngược lại với người bình thường, do hiệu ứng khí cạm tăng lên nên FRC sẽ tăng. Mức độ tăng FRC tùy thuộc vào mức độ nặng của hẹp lòng đường thở, tuy nhiên hiện tượng tăng FRC cũng thấy cả trong COPD mức độ nhẹ và trung bình. Ý nghĩa của hiện tượng tăng FRC là sẽ tạo điều kiện thuận lợi cho việc duy trì lưu lượng khí thở ra, đảm bảo hiệu quả thông khí trong điều kiện gắng sức nhưng hiệu ứng này sẽ làm cho tăng công hô hấp.
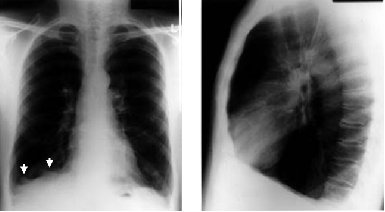
Hình 1. Hình ảnh CPPQM trên Xquang ngực thẳng và nghiêng
2. Triệu chứng Xquang ngực
Xquang thường quy ghi nhận hình ảnh của dung tích phổi toàn bộ (TLC) do vậy cảm nhận về Xquang thường là đánh giá dưới mức mức độ nặng của CPPQM ở trạng thái thở bình thường (tidal breathing). Xquang ngực biểu hiện bằng lồng ngực dài ra, giảm độ cong cơ hoành và tăng khoảng sáng sau xương ức. Trên phim thẳng, do cơ hoành hạ thấp, chúng ta có thể thấy được chỗ bám của cơ hoành vào xương sườn (mũi tên) và góc sườn hoành tù (hình 1).
Trong thực hành lâm sàng, ghi nhận CPPQM bằng Xquang ngực thường mang nhiều tính chủ quan. Có một số chỉ số cần áp dụng để tăng tính khách quan khi đánh giá Xquang gồm: Vòm hoành phải thấp hơn đầu trước xương sườn 7, bờ cong cơ hoành ngắn <1.5cm, chiều rộng khoảng sáng sau ức trên phim nghiêng (tính từ bờ sau xương ức ngang mức chuôi ức tới đường ranh giới quai động mạch chủ) rộng >2.5cm (hình 2). Trên nguyên tắc, những hình ảnh trên cần được xem xét kết hợp với các hình ảnh biến đổi lồng ngực khác như khoang sườn dãn rộng, lồng ngực hình thùng. Cũng cần nhớ rằng các hình ảnh vừa mô tả không phải luôn đồng bộ và tương quan thực sự với TLC .
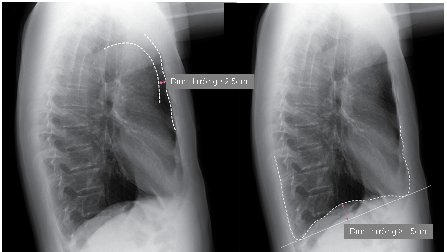
Hình 2. Xác định thay đổi trên phim nghiêng trong CPPQM.
3. CT scan trong CPPQM
Dấu hiệu thể hiện CPPQM trên CT ngực thông thường là biểu hiện của khí cạm. Trong COPD, hiện tượng khí cạm hình thành do kết hợp của cả các biến đổi cấu trúc (remodeling) của đường thở nhỏ và mất độ co hồi chun của nhu mô phổi. Việc điều trị COPD tùy thuộc tương đối vào sự tham gia và mức độ nặng của các yếu tố sinh bệnh học kể trên trong khi điều này lại rất thay đổi giữa người này và người khác ngay cả khi ở cùng mức độ giảm chức năng hô hấp. Các biến đổi bệnh học của đường thở và khí phế thũng lại có thể được đánh giá tốt hơn bằng phân tích định lượng (quantitiative) hình ảnh từ chụp CT đa đầu dò (detector). Dựa trên phân tích CT định lượng có thể rút ra những kết luận về kiểu hình (phenotype) COPD để từ đó có tiếp cận điều trị thích hợp.
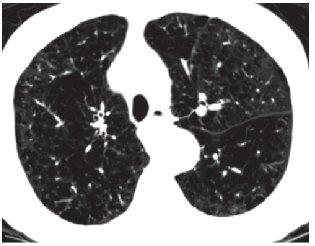
Hình 3. Hình ảnh CT cắt ngang một bệnh nhân có nhiều
khu vực có hình ảnh giảm đậm độ (low-attenuation).
Trong COPD, hiện tượng hạn chế luồng khí (airflow) chỉ liên quan một phần tới phá hủy phổi tạo khí phế thũng cho nên hiện tượng khí phế thũng rộng trên CT ngực (hình 3) không phải luôn liên quan tới mức độ nặng của hạn chế luồng khí (24). Các biểu hiện đường thở nhỏ có thể nhìn thấy được và đo một cách trực tiếp ở cả thì hít vào và thở ra (hình 4) (24). Trên cơ sở các thông số đo đạc được có thể ngoại suy mức độ nặng của bệnh, phân loại bệnh (ưu thế khí phế thũng, ưu thế bệnh đường thở nhỏ hay hỗn hợp).
Theo hoihohaptphcm.org
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












