Điều trị
Điều trị phẫu thuật
Rò ĐMC-đường tiêu hóa cần phải được phẫu thuật, nếu không tử vong do xuất huyết hoặc nhiễm trùng huyết là chắc chắn. Trong hầu hết các nghiên cứu chỉ có 10% -20% BN cần phẫu thuật cấp cứu. Tuy nhiên, tỷ lệ sống sót tỷ lệ nghịch với khoảng cách giữa thời điểm bắt đầu chảy máu và thời điểm phẫu thuật.
Điều trị truyền thống của rò ĐMC-đường tiêu hóa bao gồm loại bỏ mạch ghép và bắc cầu ngoài giải phẫu. Lựa chọn thay thế này đã bao gồm thay thế mạch ghép tại chỗ và cắt bỏ ghép đơn độc. Kể từ khi được ứng dụng, can thiệp nội mạch đã cung cấp một phương pháp ít xâm lấn hơn cho việc điều trị bệnh ĐMC.
Với can thiệp phẫu thuật, tỷ lệ sống thay đổi trong khoảng từ 18% tới 93%. Có đến 40% các trường hợp xuất hiện các biến chứng và tỷ lệ tử vong sau phẫu thuật tổng thể là hơn 30%. Rò ĐMC-đường tiêu hóa tiên phát ở BN phồng ĐMC nhiễm trùng có tiên lượng xấu hơn, tỷ lệ tử vong sau phẫu thuật là hơn 50%.
Các mục tiêu chính của điều trị phẫu thuật là: (1) khẳng định chẩn đoán, (2) kiểm soát chảy máu, (3) sửa chữa các tổn thương ruột, (4) loại bỏ nhiễm trùng liên quan, và (5) phục hồi lưu thông mạch máu
Đối với các BN lựa chọn phẫu thuật bao gồm các phương án sau: (1) bắc cầu nách đùi 2 bên trước khi lấy bỏ mạch ghép và sửa chữa rò, (2) bắc cầu nách đùi sau khi lấy bỏ đoạn mạch ghép và sửa chữa rò, và (3) thay đoạn ĐMC bằng vật liệu chống nhiễm trùng. Phẫu thuật kèm theo dẫn lưu rộng rãi và, khi có thể nên đặt mạc nối lớn vào giường ghép ĐMC. Sửa chữa tổn thương đường tiêu hóa bao gồm, đóng lỗ rò tái lập lưu thông tiêu hóa, tạo hình mạc nối lớn.
Đối với BN ổn định, ít bệnh đi kèm và kỳ vọng sống cao, điều trị ưu tiên đối với rò ĐMC-đường tiêu hóa là bắc cầu ngoài giải phẫu sau loại bỏ mảnh ghép vì nó điều trị triệt để, hạn chế thiếu máu chi dưới, và cho phép BN phục hồi tốt sau phẫu thuật, nhưng tỷ lệ tử vong vẫn lên đến 27% . Sửa chữa bắc cầu ngoài giải phẫu trước sau đó loại bỏ mạch nhân tạo ghép là một sự thay thế chấp nhận được, đã được chứng minh là có tính khả thi, tỷ lệ mắc bệnh và tử vong có thể chấp nhận được. Điều trị lỗ rò của đường tiêu hóa bằng làm sạch-khâu lại lỗ thủng ruột đã được chứng minh có kết quả, tuy nhiên một số BN cần thiết vẫn phải cắt bỏ đoạn ruột. Bắc cầu ngoài giải phẫu có thể là bắc cầu nách đùi một bên kèm theo cầu nối đùi đùi hoặc bắc cầu nách đùi 2 bên để lưu lượng máu xuống tốt hơn. Ở BN đã từng được can thiệp ĐMC do bệnh mạch máu ngoại biên, khả năng bắc cầu nách-đùi 1 bên có kết quả tốt lên đến 97% trong năm đầu tiên và 81,1% trong 3 năm. Ở những BN đã được thay ĐMC do bệnh lý phồng mạch và không có bằng chứng của bệnh ĐM ngoại vi, khả năng phải bắc cầu nách-đùi 2 bên được dự kiến sẽ cao hơn.
Lựa chọn phẫu thuật khác bao gồm lấy bỏ đoạn mạch nhân tạo đơn thuần mà không tái lập mạch máu (nguy cơ cắt cụt hai chân rất cao, có thể áp dụng cho các trường hợp đã cắt cụt hai chân), thay thế đoạn mạch nhân tạo tại chỗ bằng các vật liệu chống nhiễm trùng. Vật liệu này có thể là một đoạn tĩnh mạch tự thân, mạch đồng loài (homograft), mạch nhân tạo tráng bạc. Kieffer mô tả kinh nghiệm 15 năm với việc sử dụng homograft được bảo quản lạnh. Một kết luận quan trọng trong kinh nghiệm của ông là nên sử dụng mạch cấy ghép tươi, còn mạch ghép được bảo quản lạnh có nguy cơ vỡ sau mổ cao. Ngoài ra, họ nhận thấy tỷ lệ biến chứng cao hơn khi sử dụng mảnh ghép ĐMC xuống vì vậy không nên sử dụng đoạn này trong ghép ĐMC. BN số 3 của chúng tôi sử dụng Homograft bảo quản lạnh, tuy nhiên cũng không thành công.
Tìm vi khuẩn phải được thực hiện sớm để điều trị theo kháng sinh đồ sau mổ. Cấy máu trước mổ và cấy dịch trong mổ cần được thực hiện. Điều trị kháng sinh ban đầu theo kinh nghiệm (mạnh, phổ rộng, phối hợp), sau đó tuân theo kháng sinh đồ. Vai trò của can thiệp nội mạch Trong những năm gần đây can thiệp nội mạch điều trị rò ĐMC-đường tiêu hóa tiên phát đã được báo cáo như là một phương pháp thay thế thành công mổ mở. Biện pháp điều trị này rất hữu ích trong trường hợp phẫu thuật không khả thi vì lý do giải phẫu, ví dụ ở BN đã trải qua xạ trị dẫn đến xơ hóa sau phúc mạc lan tỏa, hoặc ở BN huyết động không ổn định, có chống chỉ định phẫu thuật lớn. Can thiệp nội mạch ít xâm lấn hơn và có thể bịt lỗ rò, kiểm soát chảy máu. Mặc dù vậy can thiệp nội mạch vẫn bị giới hạn bởi nó không cho phép xử lý tổn thương ở đường ruột. Ở một số BN rò ĐMC-đường tiêu hóa có thể tự lành sau khi can thiệp nội mạch kết hợp với điều trị kháng sinh, đặc biệt là BN rò ĐMC-đường tiêu hóa dưới thận thứ phát mà không có bằng chứng của nhiễm trùng huyết. Đối với BN có biểu hiện nhiễm trùng huyết rõ ràng và có bệnh đi kèm, có chống chỉ định của phẫu thuật thì can thiệp nội mạch, khi kết hợp dẫn lưu rộng rãi, có thể sử dụng như một biện pháp điều trị tạm thời. Ngoài ra, trường hợp tối ưu nhất, can thiệp nội mạch có thể sử dụng như là một biện pháp tạm thời trước phẫu thuật, đặc biệt nếu bệnh nhân có nhiễm trùng huyết đang diễn ra hoặc biến chứng nhiễm trùng khác, để cầm máu và giảm nhẹ triệu chứng. Kakkos báo cáo 2 BN được điều trị bằng can thiệp nội mạch, tuy nhiên, cả hai BN đều phải mổ lại ở tháng thứ 9 và tháng thứ 16 sau can thiệp. Ông kết luận rằng “do tốc độ dòng chảy cao, chảy máu tái phát và nhiễm trùng huyết, can thiệp nội mạch chỉ nên được sử dụng như một biện pháp tạm thời trước phẫu thuật, bất cứ khi nào có thể thực hiện được”.
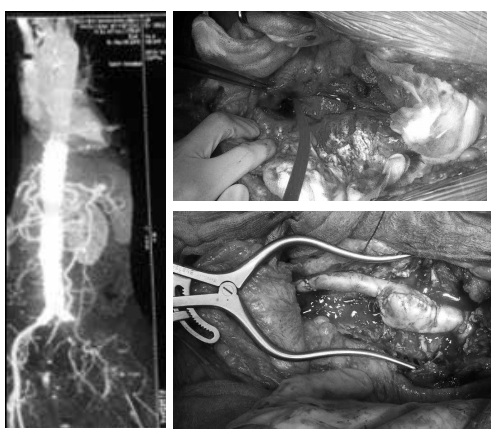
Một ca phẫu thuật dò ĐMC - hệ tiêu hóa
Điều trị sau mổ
Tất cả BN phải được bắt đầu dùng kháng sinh sinh phổ rộng tĩnh mạch ngay khi chẩn đoán rò ĐMC - đường tiêu hóa được đặt ra. Cần phải chuẩn bị tối ưu các sản phẩm máu thích hợp và kiểm tra chéo và dịch truyền theo, dõi bằng monitor xâm lấn. Đặt catheter trung tâm theo dõi trước mổ. Điều trị kháng sinh phổ rộng nên bắt đầu càng sớm càng tốt trên bệnh nhân nghi ngờ. Kháng sinh nên bao phủ được các mầm bệnh vi khuẩn Gram dương, Gram âm, và vi khuẩn đường ruột. Việc điều trị kháng sinh nên được tiếp tục tối thiểu là 6 tuần sau mổ. Trong mổ phải cấy vi khuẩn dịch quanh mạch để làm kháng sinh đồ.
Việc cho ăn sau phẫu thuật chỉ nên tiến hành sau khí có bằng chứng phục hồi lưu thông tiêu hóa. Tốt nhất nên mở thông hỗng tràng hệ thống để nuôi dưỡng sớm. Những BN có giảm huyết sắc tố cần được đánh giá nội soi hậu phẫu để xác nhận chảy máu đã cầm. Tất cả BN cần phải được điều trị kháng sinh đường uống kéo dài sau khi can thiệp nội mạch. Chụp lại cắt lớp vi tính kiểm tra sau 1 tháng, 6 tháng, 12 tháng và hàng năm sau phẫu thuật.
KẾT LUẬN
Rò ĐMC - đường tiêu hóa là một bệnh đe dọa tính mạng, chẩn đoán khó, biến chứng và tử vong rất cao. Chậm trễ trong chẩn đoán và điều trị dẫn đến tỷ lệ tử vong. Can thiệp phẫu thuật sớm cải thiện tỷ lệ sống sót của những BN này. Việc điều trị rò ĐMC-đường tiêu hóa gồm xử trí một thì tổn thương mạch máu và tổn thương ruột, trong đó lựa chọn ưu tiên là lấy bỏ mạch nhân tạo nhiễm trùng, thắt ĐMC, bắc cầu ngoài giải phẫu (nách đùi 2 bên) và cắt đoạn ruột, đồng thời tìm kiếm bằng chứng nhiễm khuẩn và điều trị kháng sinh dài ngày. Dù kết quả điều trị đã được cải thiện trong những năm gần đây, nhiều BN rò ĐMC - đường tiêu hóa không qua khỏi do nhiễm trùng hoặc suy kiệt sau khi điều trị. Can thiệp nội mạch có thể được xem xét như là một phương pháp hiệu quả và an toàn để ổn định BN rò ĐMC - đường tiêu hóa, cầm máu và giảm đau trước phẫu thuật triệt để.
Theo vnha.org.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












