Tóm tắt:
Nghiên cứu tiến cứu trên 64 BN vỡ phình động mạch não với 69 túi phình động mạch não được điều trị bằng phương pháp can thiệp nội mạch nút vòng xoắn kim loại tại khoa đột quỵ não Bệnh viện 103 từ tháng 11 năm 2009 đến tháng 7 năm 2013.
Tóm tắt:
Nghiên cứu tiến cứu trên 64 BN vỡ phình động mạch não với 69 túi phình động mạch não được điều trị bằng phương pháp can thiệp nội mạch nút vòng xoắn kim loại tại khoa đột quỵ não Bệnh viện 103 từ tháng 11 năm 2009 đến tháng 7 năm 2013. Kết quả nghiên cứu: khởi phát đột ngột 100%, đau đầu 100%, nôn 92,1%, cứng gáy 89,0%, dấu hiệu vết nứt cảnh báo 48,4%, vỡ tái phát trước can thiệp 31,2%; CT sọ não không thấy hình ảnh máu trong khoang dưới nhện 17,1%, chọc dịch não tủy để chẩn đoán chảy máu dưới nhện là 6,2%; túi phình hình thùy múi có núm 68,1%, túi phình cổ rộng chiếm 36,2%; biến chứng co mạch 69,5%; Tỷ lệ nút kín phình mạch 67,6%. Tỷ lệ hồi phục tốt 78%. Tái thông trong vòng 12 tháng sau can thiệp 5,9%.
Từ khóa: phình động mạch não, vòng xoắn kim loại, can thiệp.
Summary: Result of coiling intervention for treatment cerebral ruptured aneurysm at stroke department - hospital No103.
Study prospectively on 64 ruptured cerebral vascular aneurysm patients with 69 aneurysms were treated by coiling intervention at Stroke department – hospital No 103 from November 2009 to Junly 2013. Result: onset suddenly 100%, headache 100%, vomitting 92,1%, nuchal rigidity 89,0%, waring leak 48,4%, recurrent rupture before intervention 31,2%; no blood was detected in brian computed tomography 17,1%, lumbar puncture 6,2%; aneurysm with knob and multilobar 68,1%, large neck aneurysm 36,2%; arteriospasm 69,5%;coiling completely 67,6%. Good outcome 78%. Recanalization during 12 months after intervention 5,9%.
Keywords: cerebral vascular aneurysm, coil, intervention.
1. Đặt vấn đề :
Tỷ lệ mắc phình động mạch não 2-8% dân số, trong số đó 1-2% sẽ bị vỡ gây đột quỵ chảy máu, hay gặp nhất là chảy máu dưới nhện, tỉ lệ tử vong rất cao. Khi túi phình động mạch não vỡ cần được xử trí loại bỏ túi phình đã vỡ khỏi hệ thống tuần hoàn sớm để tránh nguy cơ vỡ tái phát. Cho đến nay chỉ có hai phương pháp là phẫu thuật kẹp cổ túi phình và can thiệp nội mạch làm tắc phình động mạch đã vỡ. Tại Bệnh viện 103 đã triển khai thành công kỹ thuật can thiệp nội mạch làm tắc túi phình từ 11/2009. Để đánh giá kết quả sau can thiệp cũng như nghiên cứu sâu hơn về lâm sàng, hình ảnh của các bệnh nhân (BN) vỡ phình động mạch não chúng tôi tiến hành nghiên cứu nhằm 2 mục tiêu.
1. Nghiên cứu đặc điểm lâm sàng, hình ảnh của các bệnh nhân vỡ phình động mạch não.
2. Đánh giá kết quả điều trị can thiệp nút vòng xoắn kim loại phình động mạch não đã vỡ.
2. Đối tượng và phương pháp nghiên cứu :
2.1. Đối tượng nghiên cứu :
64 BN đột quỵ chảy máu do vỡ phình động mạch não điều trị nội trú tại khoa Đột Quỵ bệnh viện 103 từ tháng 11 năm 2009 đến tháng 7 năm 2013.
2.2. Phương pháp nghiên cứu :
- Nghiên cứu tiến cứu, theo dõi dọc đánh giá kết quả điều trị các thời điểm: ra viện, 3 tháng, 6 tháng, 1 năm, 3 năm sau khi can thiệp.
- Lâm sàng: khám nội chung và thần kinh theo bệnh án nghiên cứu.
- Cận lâm sàng: thu thập số liệu về hình ảnh cắt lớp vi tính, cộng hưởng từ, cộng hưởng từ mạch máu, chụp mạch số hóa xóa nền sọ não.
- Số liệu xử lý theo phương pháp thống kê y học bằng phần mềm SPSS 15.
3. Kết quả nghiên cứu :
3.1. Đặc điểm chung của bệnh nhân (n=64)
Tuổi trung bình 55,5 ±12,3, lứa tuổi gặp nhiều nhất là 50-60 chiếm 35,9%. Nam giới 57,8%, nữ giới 42,2%.
3.2. Tiền sử (n=64).
Tỷ lệ BN có tiền sử tăng huyết áp 46,8%, đau đầu kiểu Migraine 35,9%, hút thuốc 40,6%, lạm dụng rượu 39,0%.
3.3. Đặc điểm lâm sàng.
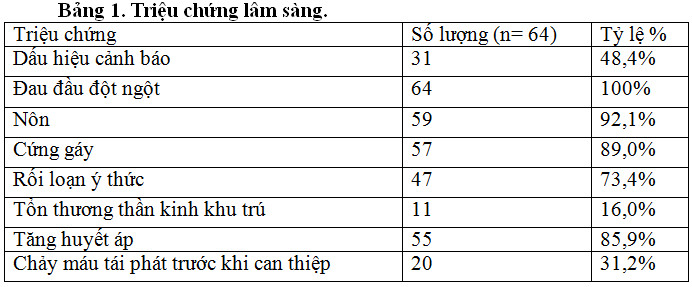
Có tới 48,4% số bệnh nhân có dấu hiệu cảnh báo. Các triệu chứng hay gặp: đau đầu đột ngột 100%, nôn 92,1%, rối loạn ý thức 73,4%. Tăng huyết áp chiếm 85,9%. Chảy máu tái phát trước can thiệp 31,2% (trong đó chảy máu tái phát trong vòng 24 giờ sau khởi phát 10,9 % , 24 đến 48 giờ là 7,8%).

Đa số bệnh nhân có phân độ Hunt-Hess ≤3 (80,7 %). Không tiến hành can thiệp các bệnh nhân có Hunt-Hess độ 5. Các bệnh nhân có Hunt-Hess độ 4 được hồi sức cấp cứu tương đối ổn định mới tiến hành can thiệp.
3.4. Đặc điểm cận lâm sàng.
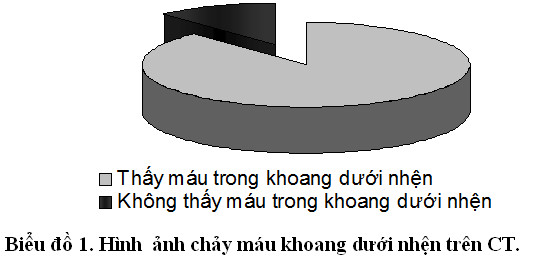
Hình ảnh CT thấy hình ảnh máu trong khoang dưới nhện 82,9%,
17,1% không thấy hình ảnh máu ở khoang dưới nhện.
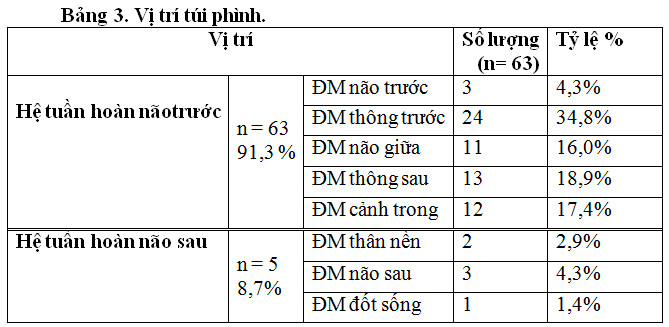
Vị trí túi phình hay gặp nhất tại động mạch thông trước (34,8%), sau đó là động mạch thông sau 18,9% và động mạch cảnh trong 19,0%
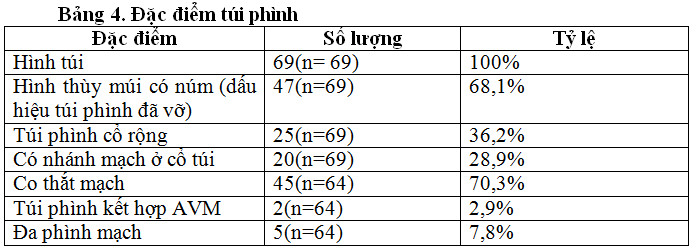
Phình mạch hình túi chiếm 100% (trong đó 68,1% có dấu hiệu đã vỡ). Túi phình cổ rộng chiếm 36,2%. Co mạch trong quá trình chụp DSA và can thiệp 70,3%. Kich thước chiều rộng túi phình trung bình là 6,1±2,3 mm, từ 4 đến 8 mm chiếm 62,3%.
3.5. Thời gian can thiệp
Can thiệp trong vòng 3 ngày đầu sau khởi phát 39,0%, số còn lại đa số can thiệp ở tuần thứ 2 trở đi. Có 5 BN được chụp DSA trong vòng 3 ngày đầu sau khởi phát không phát hiện phình động mạch, chụp lại ở tuần thứ 3 phát hiện phình động mạch được tiến hành can thiệp.
3.6. Kết quả điều trị
Kết quả nút phình mạch (n=64).
- Kết quả; 64 BN nghiên cứu với 69 túi phình có chỉ định nút 68 túi phình, kết quả đặt coil nút kín phình mạch 67,6% (46), di sót một phần cổ túi phình 20,5 %(14), nút bán phần 7,4%(5), thất bại 4,4%(3).
- Theo dõi sau can thiệp; Chảy máu lại sau can thiệp 0%. Tái thông sau can thiệp sau 1 năm có 4(5,9%) phình mạch ở 4 BN, tiến hành nút túi phình tái thông ở 2 BN, 2 BN không đồng ý tiếp tục tiến hành can thiệp.
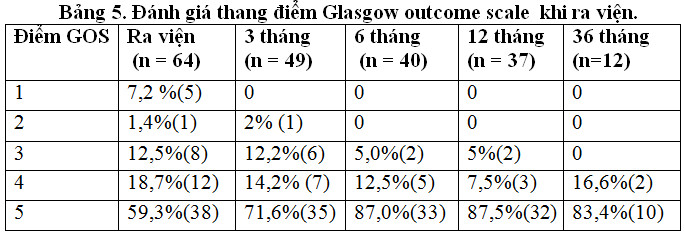
Tỷ lệ GOS độ 4 và 5 (tốt) khi ra viện 85,8%, sau ra viện 36 tháng là 100%, điểm GOS có xu hướng tăng theo thời gian.
Tai biến trong quá trình can thiệp(n=64).
Tắc mạch não 3 BN (4,3%), thò vòng coil ra động mạch mang 2 (2,9%), vỡ túi phình gặp ở 3 BN (4,6%), chảy máu động mạch đùi 1(1,4%).
4. Bàn luận.
Nghiên cứu trên 64 BN đột quỵ chảy máu do vỡ phình động mạch não với 69 túi phình được điều trị bằng phương pháp can thiệp nút vòng xoắn kim loại tại khoa đột quỵ Bệnh viện 103 cho thấy:
4.1. Đặc điểm lâm sàng và hình ảnh bệnh nhân đột quỵ chảy máu do vỡ phình động mạch não
4.1. 1. Đặc điểm chung nhóm nghiên cứu.
Các BN có độ tuổi trung bình 55,5 ±12,3. Tuổi mắc nhiều nhất từ 50 đến 60 (35,9%). tỷ lệ nam/nữ là 2/1. Khác với kết quả nghiên cứu của Camilo R. Gomez [5] (tỷ lệ nam/nữ là 2/3). Nguyên nhân có thể do thói quen uống rượu, hút thuốc lá ở phụ nữ Việt Nam ít hơn trên thế giới.
4.1.2. Đặc điểm lâm sàng.
Tiền sử: tăng huyết áp 46,8%, hút thuốc 41,4%, lạm dụng rượu 39,0%, đau đầu kiểu Migraine 35,9%. Các triệu chứng thường gặp; Nôn 92,1%, cứng gáy 89,0%, rối loạn ý thức 73,4%. Tương đương với nghiên cứu của Nguyễn Minh Hiện [3] và các nghiên cứu khác.
Triệu chứng lâm sàng quan trọng: Khởi phát đột ngột đau đầu 100%. Đây là triệu chứng quan trọng nhằm gợi ý chẩn đoán sớm, can thiệp kịp thời. Theo Eric M.Deshaies [6] khởi phát đột ngột đau đầu dữ dội chiếm 97% và được mô tả là “đau đầu sét đánh” (thunderclap headache). Khoảng 1/3 số BN chỉ có triệu chứng đau đầu đơn độc và khoảng 1/10 số bệnh nhân đột quỵ chảy máu do vỡ phình mạch đi khám vì lý do đau đầu.
Dấu hiệu cảnh báo “waring leak” chiếm tỷ lệ cao 48,4% đây là dấu hiệu lâm sàng rất quan trọng thực chất là phình mạch đã vỡ, chỉ có ít máu thấm qua thành phình mạch . Thường xảy ra trước khi vỡ phình mạch nghiêm trọng từ 1 đến 2 tuần. Đây là dấu hiệu sớm của vỡ phình mạch não biểu hiệu: bệnh nhân chỉ đau đầu đột ngột, buồn nôn bệnh nhân vẫn đi lại sinh hoạt bình thường. Chụp CTscan sọ não không thấy bất thường nào vì vậy triệu chứng này hay bị bỏ sót. Theo ý kiến đồng thuận của các nhà can thiệp mạch tất cả các bệnh nhân này cần chọc ống sống thắt lưng để chẩn đoán đồng thời khảo sát mạch máu não bằng chụp CTangio hoặc chụp cộng hưởng từ mạch nếu thấy phình động mạch não thì xử trí sớm tránh vỡ tái phát phình mạch
Đánh giá mức độ lâm sàng theo thang điểm Hunt-Hess: độ Hunt-Hess ≤ 3 chiếm 80,7%, số BN có Hunt-Hess độ 5 không có chỉ định can thiệp.
BN vỡ tái phát trước can thiệp chiếm 31,2%, vỡ tái phát trong vòng 24 giờ sau khởi phát 10,0%, 24 đến 48 giờ là 7,2%, chủ yếu rơi vào thời điểm 1 tuần sau khởi phát, theo Eric M.Deshaies [6] vỡ tái phát 4% trong vòng 24 giờ, 20% trong vòng 2 tuần, 50 % trong vòng 6 tháng. Đây là biến chứng nguy hiểm nhất có trạng thái lâm sàng nặng nề, tỷ lệ tử vong cao vì vậy các bệnh nhân cần được chẩn đoán và can thiệp sớm để tránh nguy cơ vỡ tái phát.
4.2.2. Đặc điểm hình ảnh.
Khi vỡ phình động mạch não máu chảy vào khoang dưới nhện chiếm tỷ lệ cao và ngược lại thấy máu trong khoang dưới nhện thì nguyên nhân do vỡ phình động mạch não cũng chiếm đa số. Theo Pearse Morris [7] hay Camilo R. Gomez[5] 80% nguyên nhân xuất huyết dưới nhện không do chấn thương là do vỡ phình động mạch não.
Có 17,1 %(11) BN vỡ phình mạch không thấy hình ảnh máu trong khoang dưới nhện. Gồm 6 trường hợp chỉ thấy ở tổ chức não (vùng thùy trán(3), liên thùy trán(1), thùy thái dương trên đường đi của động mạch não giữa gần rảnh sylvius(2)), chỉ thấy máu ở não thất bốn 1 trường hợp, 4(6,2%) trường hợp không thấy hình ảnh máu trên CT. Theo Phạm Đình Đài [2]: không thấy hình ảnh máu trong khoang dưới nhện trên CT sọ não ở bệnh nhân vỡ phình mạch não gặp 16,7%. Các trường hợp này thường do phình mạch vỡ không nằm trong khoang dưới nhện hay có đáy của phình mạch không nằm trong khoang dưới nhện, xa đa giác Willis, thời gian đến viện muộn hoặc bệnh nhân chỉ mới vỡ nứt lượng máu chưa đủ để phát hiện được hình ảnh trên CT. Đây là số bệnh nhân rất dễ bị bỏ sót khi chúng ta tách rời lâm sàng và hình ảnh. Vì vậy những BN có lâm sàng điển hình hoặc vị trí chảy máu trên CT có nghi ngờ vỡ phình mạch cần được khảo sát kỹ tránh bỏ sót phình động mạch. Ở nhóm bệnh nhân có lâm sàng điển hình nhưng không thấy hình ảnh máu trên CT sọ não chúng tôi sử dụng biện pháp chọc dịch não tủy để sàng lọc chẩn đoán chảy máu dưới nhện trước khi sử dụng biện pháp chẩn đoán khác, trong nghiên cứu 110 bệnh nhân Phạm Đình Đài[2] sử dụng phương pháp chọc dịch não tủy chẩn đoán là 3,7%.
Vị trí phình mạch hay gặp nhất tại động mạch thông trước 34,5%, sau đó là động mạch thông sau chiếm 20,7%, động mạch cảnh trong 19,0%.
Đặc điểm túi phình: hình túi 100% với kích thước chiều rộng túi phình trung bình là 6,1±2,3mm, túi phình hình túi và kích thước chiều rộng lớn hơn 5mm là hai nguy cơ gây vỡ túi phình. Túi phình méo mó có núm 68,1% đây là đặc điểm nhận diện phình mạch đã vỡ. Theo Phạm Minh Thông và CS [4]: phát hiện dấu hiệu vỡ túi phình trên hình ảnh DSA là 100%. Tỷ lệ này của chúng tôi thấp so với các tác giả khác do kỹ thuật chúng tôi thực hiện trên máy DSA một bình diện nên góc độ quan sát hạn chế. Phát hiện dấu hiệu túi phình đã vỡ rất quan trọng giúp lựa chọn ưu tiên can thiệp túi phình đã vỡ ở bệnh nhân đa túi phình. Túi phình cổ rộng chiếm 36,2%. Quá trình can thiệp các túi phình cổ rộng thì nguy cơ trôi coil ra lòng mạch mang hoặc cục máu đông bám vào khối coil cổ túi phình gây tắc mạch mang cao hơn bình thường.
Co mạch trong quá trình chụp DSA và can thiệp chiếm tỉ lệ cao 69,5%, theo Phạm Minh Thông và CS [4] là 47%, Sự co thắt động mạch trong vỡ phình động mạch não liên quan đến số lượng, thời gian máu chảy vào khoang dưới nhện, vị trí động mạch. Trong thời điểm co thắt mạch kỹ thuật tiến hành thường khó khăn, tiên lượng hiệu quả điều trị kém. Do vậy, nên tiến hành can thiệp sớm trước 3 ngày để tránh co thắt mạch và vỡ tái phát. Tỷ lệ BN trong nghiên cứu của chúng tôi được can thiệp trong vòng 3 ngày đầu sau khởi phát là 39,0%.
Có 7,8%(5) BN chỉ tìm thấy túi phình ở lần chụp DSA thứ 2 sau 3 tuần, theo Pearse Morris [7] là 11%. Nguyên nhân có thể sau khi vỡ hình thành cục máu đông trong lòng phình mạch, co thắt tại cổ túi phình hoặc do khối máu tụ chèn ép lại mất dòng chảy vào phình mạch. Vì vậy, mọi trường hợp chảy máu dưới nhện có kết quả DSA không phát hiện phình mạch phải được kiểm tra lại sau 3 tuần bằng CTA, MRA hoặc DSA để tránh bỏ sót túi phình.
4.3. Kết quả điều trị.
Kết quả nút thành công đạt 95,6%. Nút kín túi phình 67,6%, còn một phần cổ túi chưa lấp kín chiếm 20,5%, chưa lấp kín ở túi 7,4%. theo Phạm Minh Thông và CS [4] lấp kín hoàn toàn 79%, còn một phần cổ 18%, một phần túi chưa lấp kín 2,6%.
Thất bại không nút 3(4,4%) trường hợp, trong đó 2 trường hợp không xác định cổ túi phình, 1 trường hợp tắc động mạch cảnh trong phải rút lui kỹ thuật.
Đánh giá mức độ hồi phục theo thang điểm GOS ở 4 thời điểm ra viện, 3 tháng, 6 tháng, 1 năm và 3 năm cho thấy tỷ lệ GOS độ 4 và 5 khi ra viện 78,0%, tỷ lệ nhóm điểm GOS tốt có xu thế tăng theo thời gian. Điều đó phản ánh quá trình hồi phục vẫn tiếp tục sau khi can thiệp.
Vỡ túi phình trong can thiệp gặp ở 2 BN, tắc mạch não 3 BN, chảy máu động mạch đùi1BN, thò vòng coil ra động mạch mang 2 BN. Không có trường hợp nào chảy máu lại sau can thiệp. Tỷ lệ tái thông sau 1 năm 5,9%.
5. Kết luận.
Nghiên cứu tiến cứu trên 64 BN đột quỵ chảy máu do vỡ phình động mạch với 69 túi phình được can thiệp nút vòng xoắn kim loại tại khoa Đột quỵ não Bệnh viện 103, chúng tôi có kết luận như sau:
5.1.Đặc điểm lâm sàng, hình ảnh của vỡ phình động mạch não
Lâm sàng: khởi phát đột ngột 100%, đau đầu 100%, nôn 92,1%, cứng gáy 89,0%, rối loạn ý thức 73,4%. Dấu hiệu vết nứt cảnh báo chiếm 48,4%.
Có 17,1% BN vỡ phình mạch không thấy hình ảnh chảy máu trong khoang dưới nhện, 6,2% được sử dụng phương pháp chọc dịch não tủy phát hiện máu trong khoang dưới nhện . 7,8% BN chỉ tìm thấy túi phình ở lần chụp DSA thứ 2 sau 3 tuần.
Vị trí, tính chất túi phình: hình túi 100%, có dấu hiệu túi phình đã vỡ 68,1%, cổ rộng chiếm 36,2%, túi phình ở động mạch thông trước chiếm 34,5%.
Vỡ tái phát trước can thiệp 31,2%, co thắt mạch là 69,5%. Can thiệp sớm trước 3 ngày đầu sau khởi phát chiếm 39,0%.
5.2. Kết quả điều trị can thiệp nút vòng xoắn kim loại phình động mạch não đã vỡ.
Kết quả nút thành công đạt 95,6%, thất bại không nút được 4,4%. Nút kín túi phình 67,6%, còn một phần cổ túi chưa lấp kín chiếm 20,5%, chưa lấp kín ở túi 7,4%. Tai biến vỡ túi phình trong can thiệp 4,3%, tắc mạch 4,3%, cháy máu tại vết chọc động mạch đùi 1,4%, thò vòng coil ra động mạch mang 2,9%.
Kết quả tốt khi ra viện 78%. Đa số bệnh nhân lâm sàng phục hồi tốt sau can thiệp trong vòng 6 tháng , có xu hướng tốt tăng lên theo thời gian.
Không có bệnh nhân nào bị chảy máu lại sau can thiệp.
Tỷ lệ tái thông sau can thiệp trong vòng 12 tháng là 5,9%.
Theo benhvienquany103
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












