Biến chứng tim mạch xảy ra sau tổn thương não đã được nhiều báo cáo đề cập trước đây, biểu hiện rất đa dạng từ biến chứng nhẹ như rung nhĩ thoáng qua sau chấn thương đầu, hay những bất thường ECG và tổn thương cơ tim sau xuất huyết dưới nhện, đến loạn nhịp nguy hiểm ở bệnh nhân chấn thương sọ não nặng và xuất huyết trong não kéo dài.
Tóm tắt
Biến chứng tim mạch xảy ra sau tổn thương não đã được nhiều báo cáo đề cập trước đây, biểu hiện rất đa dạng từ biến chứng nhẹ như rung nhĩ thoáng qua sau chấn thương đầu, hay những bất thường ECG và tổn thương cơ tim sau xuất huyết dưới nhện, đến loạn nhịp nguy hiểm ở bệnh nhân chấn thương sọ não nặng và xuất huyết trong não kéo dài. Những biến chứng này được cho là làm tăng tỉ lệ biến chứng và tử vong ở bn bị tổn thương não. Rối loạn chức năng cơ tim sau tổn thương não vẫn còn là 1 thách thức ngay cả với các bác sĩ giàu kinh nghiệm nhất. Trong các đơn vị chăm sóc thần kinh chuyên sâu, thứ tự ưu tiên hàng đầu là bảo vệ não rồi sau đó mới đánh giá các biến chứng thứ phát do đó có thể gây ra các biến chứng ngoài thần kinh. Các nghiên cứu gần đây cho thấy rối loạn chức năng tim mạch do tổn thương não có thể ảnh hưởng đáng kể đến kết quả điều trị. Mục đích của bài viết này nhằm tìm hiểu sâu hơn về tỷ lệ mắc bệnh, nguyên nhân và hậu quả của các biến chứng tim mạch ở bn tổn thương não nặng tại ICU (CTSN nặng, XHDN do vỡ túi phình…) để giúp cho việc phòng ngừa, điều trị và tiên lượng bệnh hiệu quả hơn.
Abstract
Cardiovascular complications occur after brain injury are well recognized in many previous reports, with varied clinical features such as transient atrial fibrillation after minor head injury, ECG abnormalities and myocardial injury after subarachnoid hemorrhage or malignant arrhythmias in patients with severe traumatic brain injury and intracranial haemorrhage sustained. Cardiovascular complications are common afterbrain injury and associated with increased morbidity and mortality.Myocardial dysfunction after brain injury still can be challenging even for the most experienced clinicians. In the neurovascular intensive care unit, priorities historically have focused on preserving brain tissue and subsequently assessing secondary complications which can be caused of non-neurological complications. Recent research suggests that cardiac dysfunction after brain injury may have a significant effect on outcomes. The purpose of this article to show more about the incidence, causes and consequences of cardiovascular complications in patients with severe brain injury in ICU (Severe traumatic brain injury, aneurysmal subarachnoid hemorrhage...) to promote optimal prevention, treatment and prognosis.
Biến chứng tim mạch xảy ra sau tổn thương não đã được nhiều báo cáo đề cập trước đây, biểu hiện rất đa dạng từ biến chứng nhẹ như rung nhĩ thoáng qua sau chấn thương đầu(Marshall - 1976)[6], hay những bất thường ECG và tổn thương cơ tim sau xuất huyết dưới nhện (XHDN) (Byer - 1947, Connor - 1969, Greenhoot - 1969, Koskelo -1964), đến loạn nhịp nguy hiểm ở bệnh nhân (bn)chấn thương sọ não (CTSN) nặng và xuất huyết trong não kéo dài (Marks - 1956, Bonofiglio, Bugaro, Pantaleoni - 1967, Palma - 1971)[4]. Những biến chứng này được cho là làm tăng tỉ lệ biến chứng và tử vong ở bn bị tổn thương não[1,3,5,7]. Hiện vẫn không rõ là liệu tổn thương tim do thần kinh là yếu tố độc lập với tiên lượng xấu hay nó chỉ là một triệu chứng phụ phản ánh mức độ nghiêm trọng của tổn thương não. Chuỗi bất thường này bao gồm THA, tụt HA, thay đổi ECG, rối loạn nhịp, giải phóng các chất chỉ thị sinh học do tổn thương tim và rối loạn chức năng thất trái.
Diễn biến lâm sàng ở những bn này có thể phức tạp do tái xuất huyết, do thăm khám và phẫu thuật và đôi khi do thiếu máu não lan tỏa[1]. Vì vậy, chỉ can thiệp nhằm bảo vệ tim có thể không làm thay đổi tiên lượng chung. Tuy nhiên, tổn thương cơ tim do tổn thương não ít được chú ý và không có nhiều nghiên cứu đánh giá tác động của biến chứng tim mạch do tổn thương não. Một nghiên cứu trước đây của Zygun cho thấy các rối loạn chức năng cơ quan không phải thần kinh không làm tăng tỷ lệ tử vong ở bn bị tổn thương thần kinh nặng sau CTSN hoặc XHDN, mặc dù thường xuyên ghi nhận có rối loạn chức năng tim phổi. Tuy nhiên, một nghiên cứu sau đó trên cùng nhóm bn có kết quả xấu hơn, các biến chứng tim mạch và hô hấp là những rối loạn thường gặp nhất[5]. Andrew A Mcleod nghiên cứu một nhóm bn trẻ tuổi không có tiền sử bệnh tim mạch bị chấn thương đầu nặng do tai nạn giao thông có diễn biến bệnh kéo dài và tìm thấy một tỷ lệ lớn bn bị tổn thương cơ tim góp phần làm tăng tỉ lệ biến chứng và tử vong chung[1].
Rối loạn chức năng cơ tim sau tổn thương não vẫn còn là 1 thách thức ngay cả với các bác sĩ giàu kinh nghiệm nhất. Trong các đơn vị chăm sóc thần kinh chuyên sâu, thứ tự ưu tiên hàng đầu là bảo vệ não rồi sau đó mới đánh giá các biến chứng thứ phát do đó có thể gây ra các biến chứng ngoài thần kinh. Các nghiên cứu gần đây cho thấy rối loạn chức năng tim mạch do tổn thương não có thể ảnh hưởng đáng kể đến kết quả điều trị
Mục đích của bài viết này nhằm tìm hiểu sâu hơn về tỷ lệ mắc bệnh, nguyên nhân và hậu quả của các biến chứng tim mạch ở bn tổn thương não nặng tại ICU (CTSN nặng, XHDN do vỡ túi phình…) để giúp cho việc phòng ngừa, điều trị và tiên lượng bệnh hiệu quả hơn.
II. TỔNG QUAN
1. Tần suất và sinh lí bệnh của tổn thương tim do thần kinh
Tỉ lệ biến chứng và tử vong trong tổn thương não nặng thường do chính hậu quả thần kinh của tổn thương não[5]. Tuy nhiên, biến chứng ngoài thần kinh cũng thường gặp, có thể là biến chứng tim mạch, hô hấp, nhiễm trùng và nguyên nhân khác. Theo nghiên cứu của Luisa Corral, các biến chứng ngoài thần kinh thường gặp tại ICU gồm: nhiễm trùng huyết chiếm 75%, nhiễm trùng hô hấp 68%, tụt HA 44%, suy hô hấp nặng (PaO2/FiO2 <200) 41% và tổn thương thận cấp 8% bn.
Biến chứng tim sau chấn thương đầu không được hoặc rất ít đề cập đến trong sách phẫu thuật thần kinh hiện hành. Ở các bn bị CTSN trừ bn bị máu tụ cấp tính đều bị suy giảm thần kinh tối đa ban đầu, nhưng sẽ cải thiện dần với điều trị thích hợp. Nhiều bn có sự phục hồi thần kinh rất tốt. Tuy nhiên, một số lại bị nhiều biến chứng và kéo dài thời gian nằm viện dù có tiến triển về thần kinh khả quan trên lâm sàng. Nghiên cứu của Andrew A Mcleod đưa ra bằng chứng cho thấy người trẻ tuổi và khỏe mạnh dù chỉ bị một chấn thương đầu nặng vẫn có nguy cơ bị tổn thương cơ tim thứ phát dù đã được điều trị tối ưu[1]. Luisa Corral cũng ghi nhận các biến chứng ngoài thần kinh xảy ra thường xuyên tại ICU ở nhóm bn CTSN nặng. Nghiên cứu này xác định tổn thương thận cấp và tụt HA ở bn có điểm Glasgow (GCS) thấp làm tăng tỷ lệ tử vong bệnh viện tương đương với các biến khác của CTSN nặng (GCS ban đầu thấp, kết quả CT ban đầu xấu và tăng ALNS). Tổn thương thận cấp trong bối cảnh này có thể liên quan đến tụt HA trong thời gian nằm ICU.
Sinh lý bệnh các biến chứng toàn thân sau tổn thương não không rõ. Các biến chứng có thể xảy ra do tác động trực tiếp của chấn thương hoặc do tác dụng phụ của điều trị[1,7]. Tổn thương tim có nguyên nhân thần kinh được cho là do giải phóng catecholamine ồ ạt do tổn thương não và đáp ứng viêm thần kinh (neuro-inflammatory responses)[3], thường xảy ra ở các trường hợp bị tổn thương thần kinh nặng và có thể làm nặng thêm biến chứng toàn thân. Kết quả tương tự có thể thấy sau truyền catecholamine và ở bn u tủy thượng thận[1]. Những tác động có hại hơn nữa có thể tăng lên do dùng corticosteroid. Hơn nữa, việc chăm sóc đặc biệt bn tổn thương não chủ yếu chỉ tập trung vào các vấn đề về thần kinh do đó có thể gây ra biến chứng ngoài thần kinh[5].
CTSN và XHDN tạo ra 1 “cơn bão” catecholamine hệ thống xuất phát từ trục thần kinh nội tiết trung ương kích thích tuyến thượng thận làm tăng ồ ạt tín hiệu giao cảm. Tuy nhiên, loại catecholamine nào gây ra hậu quả ban đầu này chưa được xác định, và hậu quả do sự phóng thích catecholamine vẫn còn chưa rõ ràng. Tổn thương thùy đảo và vùng dưới đồi cũng khởi đầu một dòng thác phức tạp các sự kiện, bao gồm sự hoạt hóa theo sau rối loạn chức năng của hệ thần kinh tự động và đáp ứng viêm mạnh mẽ tác động rất xấu lên tim (hình 1)[3]. Tín hiệu giao cảm cao vẫn tồn tại một thời gian sau tổn thương não với nồng độ catecholamine lưu hành còn tăng cao đến 10 ngày. Có thể đây là một cơ chế bảo vệ được thiết lập để duy trì tưới máu não khi có tăng áp lực nội sọ (ALNS) nhưng nó cũng có một số tác dụng phụ. Vì những kích thích giao cảm cùng cực như vậy có thể tạo ra những thay đổi lớn về tưới máu cơ tim và dẫn đến tổn thương cơ tim. Hơn nữa, nhu cầu năng lượng chuyển hóa cộng thêm do các amin giao cảm tạo ra có thể có hại. Tác dụng co bóp của các chất này gián tiếp làm tăng cung cấp canxi nội bào và sự tích lũy này có thể làm tăng tổn thương thiếu máu cục bộ[1]. Theo Andrew A Mcleod, hoạt động cường giao cảm thường xảy ra sớm sau CTSN nặng. Bất kể là yếu tố nào khởi đầu thì đợt sóng catecholamine được cho là kích thích một cơn bão giao cảm (Parr, 1996). Cơn bão giao cảm xảy ra khi ALNS tăng nhanh chóng (như sau vỡ túi phình) kích hoạt đợt sóng catecholamine. Cơn bão giao cảm có biểu hiện gồm sự thay đổi từng đợt nhiệt độ cơ thể, HA, nhịp tim và nhịp thở, kích thước đồng tử và mức độ ý thức đồng thời kèm theo tăng tiết mồ hôi, tăng tiết nước bọt và duỗi cứng cơ (Young, Finn, Pellegrini, Soloaga, Bruetman, 2006)[4]. Sau những thay đổi sinh lý ban đầu, bn có nguy cơ bị rối loạn chức năng tim phổi. Ví dụ trong kiểm soát bn XHDN người ta thường duy trì HA tâm thu dưới 120 mmHg để ngăn chặn vỡ các túi phình động mạch chưa được kiểm soát. Tuy nhiên, biện pháp này có thể làm tăng nguy cơ tổn thương cơ tim do giảm tưới máu cơ tim làm giảm lượng oxy cung cấp cho cơ tim (Parr, 1996)[4].
Sự co mạch hệ thống mạnh do cơn bão catecholamine làm tăng hậu tải, tăng hoạt động và nhu cầu oxy cơ tim. Do đồng thời làm co mạch vành, làm tăng nhu cầu oxy cơ tim nhưng không kèm theo tăng cung cấp oxy vì vậy có thể dẫn đến thiếu máu cục bộ nội mạc và suy giảm chức năng thất trái. Điều này có thể dẫn đến phù phổi do tim và tụt HA hệ thống. Tụt HA cũng có thể xảy ra do hư hại các trung tâm kiểm soát huyết động ở thân não, thường gặp ở bn tổn thương trục lan tỏa. Mặc dù, tụt HA do thần kinh không thường gặp sau chấn thương đầu ở người lớn, nhưng nó làm tăng tỷ lệ tử vong cao hơn so với tụt HA do chảy máu
Hội chứng choáng tim do thần kinh (Neurogenic stunned myocardium syndrome) và viêm thần kinh (Neuroinflammation)
Hội chứng choáng tim do thần kinh là tổn thương tim qua trung gian thần kinh có thể tự hồi phục, biểu hiện gồm thay đổi ECG, loạn nhịp, rối loạn chức năng thất tráivà phóng thích cácchất chỉ thị sinh họcdotổn thương tim. Trước đây, nó được cho là do bệnh động mạch vành ẩn hoặc thiếu máu cơ tim cục bộ thứ phát từ hệ thống, do nhịp nhanh và tăng HA do catecholamine gây ra, nhưng các nghiên cứu trên người và động vật đã xác nhận hội chứng choáng tim do thần kinh là do phóng thích norepinephrine quá nhiều từ đầu tận cùng của thần kinh giao cảm tim và độc lập với nồng độ catecholamine trong huyết tương[3]. Việc giải phóng catecholamine vào mô kẽ cơ tim làm các thụ thể b1- adrenergic mở các kênh canxi kéo dài và làm cạn kiệt adenosine triphosphate (ATP) nhanh chóng. Điều này dẫn đến rối loạn chức năng ty lạp thể và gây chết tế bào với hình ảnh mô học điển hình là hoại tử dãi cơ tim (myocardial contraction band necrosis) biểu hiện chính là tiêu cơ, thoái hóa tơ cơ và hình thành các dãi cơ bất thường. Những thay đổi mô học xảy ra chủ yếu ở vùng dưới nội mạc của tim tương ứng với các vùng phân bố thần kinh giao cảm hơn là các vùng phân bố mạch máu. Độ nặng của hội chứng choáng tim do thần kinh cũng như mức độ tổn thương cơ tim có mối tương quan với độ nặng của tổn thương não[7]. Mặc dù, hội chứng choáng tim do thần kinh thường gặp nhất sau XHDN nhưng cũng có thể thấy ở những tổn thương não khác không có nguyên nhân thần kinh như u tuyến thượng thận, gần chết đuối và chấn thương tâm lý nghiêm trọng[3]. Nó phát triển ngay sau tổn thương thần kinh và trên mô hình động vật người ta thấy bằng chứng của tổn thương tế bào cơ tim trong vòng 4 giờ sau XHDN.
CTSN cũng như XHDN kích hoạt một phản ứng viêm thần kinh rất mạnh dẫn đến việc phóng thích các chất trung gian miễn dịch hoạt động, bao gồm các cytokine, phân tử kết dính và peptide đa chức năng khác từ não vào hệ tuần hoàn. Chúng khởi đầu cho hội chứng đáp ứng viêm toàn thân và đó là nguyên nhân quan trọng dẫn đến rối loạn chức năng và suy đa cơ quan sau chấn thương não. Những thay đổi này cũng được cho là cơ chế sinh bệnh của loạn nhịp thất sau XHDN[2]. Có một sự tương tác phức tạp giữa não, hệ miễn dịch và hệ thần kinh tự động (Hình 1)[3]. Hình như rối loạn chức năng phó giao cảm và hoạt hóa hệ giao cảm cũng đóng một vai trò trong tổn thương tim do thay đổi đáp ứng viêm cơ tim thông qua các thụ thể acetylcholine. Điều này dẫn đến rối loạn chức năng cơ tim và gây chết tế bào vì viêm cơ tim không kiểm soát.
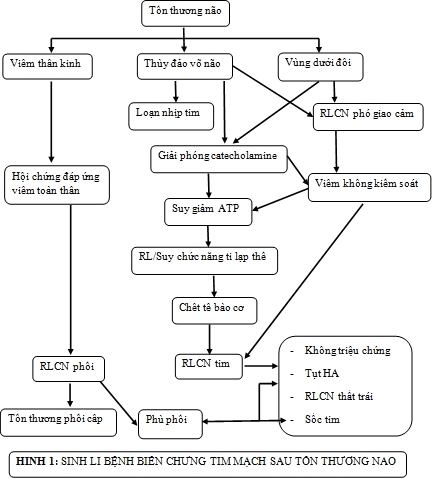
2. Đặc điểm lâm sàng của biến chứng tim mạch, chẩn đoán và điều trị
Rối loạn chức năng tim mạch do tổn thương não thường tự hồi phục trong nhiều trường hợp hoặc có thể chỉ gây ra tác động lâm sàng tối thiểu, nhưng trong trường hợp nặng có thể dẫn đến sốc tim và phù phổi[3]. Đợt sóng catecholamine ban đầu gây tăng HA và nhịp nhanh, các nghiên cứu trước đây đã chứng minh ức chế beta-adrenergic làm giảm tổn thương cơ tim và cải thiện kết quả thần kinh sau XHDN. Mặc dù, ức chế giao cảm được cho là không thực tế vì tác dụng phụ tiềm ẩn trên HA động mạch và áp lực tưới máu não, tuy nhiên các nghiên cứu hồi cứu đã chứng minh tử vong giảm ở bn dùng thuốc chẹn beta sau XHDN. Những lợi ích tiềm năng mà nó có thể bảo vệ tim mạch ở bn bị hội chứng choáng tim do thần kinh là nhờ hạn chế nhu cầu tiêu thụ oxy của cơ tim bằng cách giảm nhịp tim, thể tích nhát bóp, HA và có thể có tác dụng bảo vệ thần kinh trực tiếp thông qua điều chỉnh lưu lượng máu não và chuyển hóa. Mặc dù vẫn cần phải xác minh thêm lợi ích của việc dùng ức chế beta sau tổn thương não nhưng một siêu phân tích gần đây cho thấy nhịp tim chậm có liên quan với giảm nguy cơ tử vong sau XHDN[7]. Liệu pháp ức chế giao cảm khác như magnesium sulphate và clonidin đã được nghiên cứu, nhưng không có bằng chứng lâm sàng ủng hộ việc sử dụng chúng sau tổn thương não. Khi đợt sóng tăng catecholamine giảm xuống, đáp ứng tăng động ban đầu thường theo sau bởi tụt HA đáng kể vì giãn mạch ngoại vi và rối loạn chức năng tâm thất. HA thường đáp ứng với truyền dịch và thuốc vận mạch/co bóp cơ tim. Norepinephrine được sử dụng nhiều và dễ điều chỉnh để kiểm soát HA và áp lực tưới máu não sau tổn thương não. Vasopressin có thể có hiệu quả trong tụt HA kháng trị nhưng có thể gây co mạch não và thiếu máu não cục bộ vì vậy nên sử dụng một cách thận trọng. Dobutamine dùng hiệu quả để bình thường hóa chỉ số tim ở bn bị hội chứng choáng tim do thần kinh có cung lượng tim thấp sau XHDN[3].
Nghiên cứu của Luisa Corral trên 224 bn CTSN nặng (GCS <9), ghi nhận tổn thương thận cấp bất kể GCS làm tăng 6,17 lần nguy cơ tử vong và tụt HA tại ICU ở bn có GCS ban đầu thấp (3-5) làm tăng 4,28 lần nguy cơ tử vong. Ngược lại, GCS ban đầu thấp (3-5) tăng nguy cơ phát triển tụt HA tại ICU lên 3,37 lần cho thấy nguyên nhân thần kinh gây ra tụt HA làm tăng tỷ lệ tử vong ở bn GCS thấp[5]. Mặc dù, sử dụng thuốc vận mạch và hồi sức tích cực hơn ở bn bị tụt HA có cải thiện kết quả nhưng cần nghiên cứu thêm. Tiên lượng thần kinh xấu ở những bn này cũng là một hạn chế trong việc dùng các biện pháp hồi sức tích cực nâng cao tại ICU. Thời gian nằm ICU trung bình cũng dài hơn khi có tụt HA (30 ngày so với 16 ngày). Tụt HA tại thời điểm nhập viện cũng như tại ICU đều có tiên lượng xấu ở bn CTSN nặng. Thời gian tụt HA cũng được xem là 1 trong những yếu tố tiên lượng xấu nhất ở những bn này.
Theo bacsinoitru.com
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












