IV. CMR VÀ CÁC NGUYÊN NHÂN SUY TIM CHUYÊN BIỆT
1. BỆNH CƠ TIM THIẾU MÁU CỤC BỘ(bệnh cơ tim TMCB)
Bệnh cơ tim TMCB đặc trưng bởi kiểu phân bố sẹo cơ tim ở vùng dưới nội mạc, có thể lan tới lớp dưới thượng mạc hay xuyên thành (hình 1). CMR hiện nay đã trở thành tiêu chuẩn vàng không xâm lấn cho xác định tổn thương cơ tim không hồi phục và đánh giá mức độ xuyên thành của sẹo nhồi máu.
Hình ảnh LGE với độ phân giải không gian cao, cho phép phát hiện sẹo dưới nội mạc dù là vùng sẹo nhỏ có thể bị bỏ qua nếu dùng các phương tiện chẩn đoán hình ảnh có độ phân giải không gian thấp hơn, như SPECT [4]. Khả năng của LGE trong tiên đoán hồi phục chức năng vùng sau điều trị tái thông mạch vành thực sự là một bước đột phá. Một số nghiên cứu đã cho thấy mối tương quan nghịch giữa mức độ nhồi máu cơ tim (NMCT) xuyên thành và sự hồi phục chức năng co bóp vùng sau tái thông mạch vành. Các nghiên cứu cũng đã xác nhận khả năng của LGE trong tiên đoán hồi phục co bóp sau tái thông mạch cả trong bệnh cảnh NMCT cấp và NMCT cũ [5, 6] mà không cần stress.
Hình 1.Hình ảnh một trường hợp bệnh nhân nam, 67 tuổi, NMCT dưới nội mạc vùng đáy thành dưới, đáy thành bên và nhồi máu xuyên thành đáy dưới vách (vùng tăng tín hiệu có màu trắng) trên hình LGE.
Sau điều trị tái thông mạch vành, LGE còn giúp xác định các vùng không được tái tưới máu, gọi là hiện tượng no-reflow hay hiện tượng tắc nghẽn vi mạch (microvascular obstruction = MVO) do một số nguyên nhân như tổn thương rộng của vi tuần hoàn, hoại tử cơ tim, phù khu trú gây chèn ép các mạch máu trong thành tim (intramural vessels). Hậu quả là lõi của vùng nhồi máu ngấm chất tương phản từ muộn, tạo nên hình ảnh một vùng màu đen ở trung tâm trong khi vùng xung quanh tăng tín hiệu (hình 2). Một số nghiên cứu cho thấy hình ảnh MVO trên CMR có liên quan đến gia tăng tái cấu trúc thất trái và các biến cố tim mạch sau NMCT cấp.
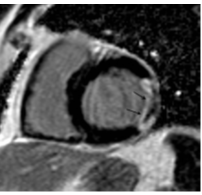
Hình 2.Bệnh nhân NMCT gần đây với hình ảnh tắc nghẽn vi mạch (MVO) trên hình LGE ở vị trí thành bên (mũi tên) [1]
Hình LGE và T2w của CMR có thể giúp phân biệt tổn thương của NMCT cấp với NMCT cũ. Trên hình T2w, NMCT cấp với mô cơ tim bị phù sẽ có hình ảnh tăng tín hiệu, khác với sẹo NMCT cũ không tăng tín hiệu. Thêm vào đó, phù cơ tim là tổn thương do TMCB cấp tính có thể đảo ngược được. T2w giúp xác định vùng cơ tim bị tổn thương TMCB trong vòng 3 ngày sau biến cố, ngay cả khi bệnh nhân đã được điều trị tái thông mạch vành.
CMR cũng phát hiện được các biến chứng của NMCT như huyết khối thành, phình vách. Mặc dù huyết khối nhỏ có thể thấy trên hình cine, khuyến cáo nên chẩn đoán xác định huyết khối bằng hình ảnh early Gadolinium enhancement (EGE). Huyết khối là cấu trúc không có mạch máu, trên hình EGE huyết khối có tín hiệu thấp bao bọc bởi vùng có tín hiệu cao như máu trong buồng tim và / hoặc mô sẹo cơ tim trên hình LGE (hình 3). CMR cũng có thể giúp phân biệt phình vách thật và giả phình vách, hở van hai lá liên quan rối loạn chức năng cơ trụ, thủng vách liên thất.
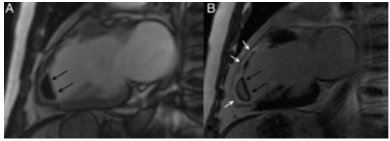
Hình 3.Huyết khối mỏm thất trái (mũi tên) trên bệnh nhân NMCT xuyên thành vùng trước rộng: hình ảnh sớm (hình A: 1 đến 3 phút) và muộn (hình B: 10 phút) sau tiêm gadolinium
1.1.Phát hiện TMCB cơ tim do stress
Nhiều nghiên cứu đã chứng minh tính khả khi, tính an toàn và độ chính xác cao của hình ảnh tưới máu first-pass perfusion CMR kết hợp với gắng sức bằng thuốc dãn mạch adenosine phát hiện vùng giảm tưới máu (hình 4) trong chẩn đoán BĐMV . Phân tích gộp từ 14 trung tâm (1183 bệnh nhân) cho thấy độ nhậy của kỹ thuật này là 91% và độ chuyên biệt là 81% so với chứng chụp mạch vành [7]. Dobutamine stress CMR cũng có tính an toàn và giá trị chẩn đoán cao theo một số nghiên cứu, tuy nhiên kỹ thuật này tốn nhiều thời gian hơn adenosine stress.
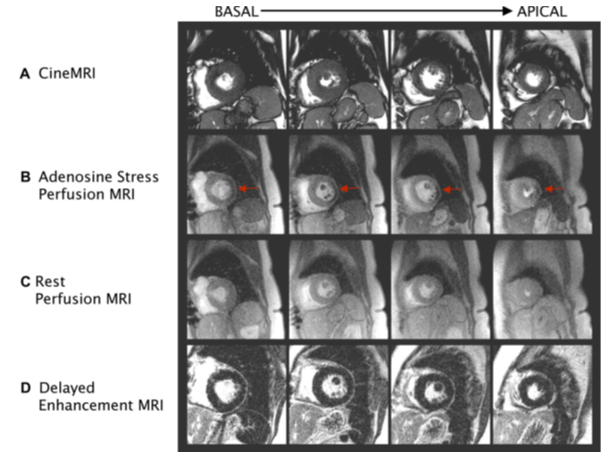
Hình 4. Các giai đoạn của CMR Adenosine stress. Hình cine MRI (A), adenosine stress (B), hình tưới máu khi nghỉ (C), hình DE –CMR (D). Các hình ảnh cắt ngang từ đáy (basal) đến mỏm tim (apical) được đánh giá, so sánh giữa các giai đoạn. Mũi tên đỏ hình B chỉ vùng giảm tưới máu thành bên khi tiêm adenosine, không thấy khi nghỉ, không tăng tín hiệu muộn trên DE-CMR, chứng tỏ thiếu máu cục bộ vùng này. [Nguồn: Cardiol Clin 25 (2007) 57–70].
1.2. Hình ảnh mạch vành
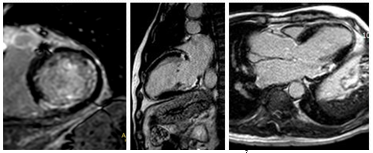
CMR không phải là phương tiện chuẩn đánh giá hình ảnh mạch vành trong thực hành lâm sàng. Mạch vành với đường kính nhỏ, đường đi ngoằn nghoèo, di chuyển nhanh theo co bóp của tim và vận động của hô hấp đòi hỏi phương tiện chẩn đoán hình ảnh phải có độ phân giải không gian và thời gian cao. Để có được hình ảnh mạch vành chất lượng đủ tốt để đánh giá hẹp mạch vành bằng CMR hiện vẫn còn là một thách thức, với độ nhạy và độ chuyên biệt thay đổi trong một khoảng khá rộng (độ nhạy 50% – 94%, độ chuyên biệt 50% - 100%) [8]. Chính vì vậy trong thực hành lâm sàng, CMR thường chỉ được ứng dụng trong khảo sát bất thường vị trí xuất phát và đường đi của mạch vành (hình 5) hoặc theo dõi dãn, phình mạch vành trong bệnh Kawasaki.
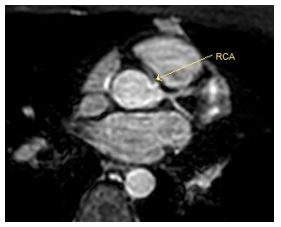
Hình 5.Trên hình khối 3D whole heart thấy RCA xuất phát từ xoang vành trái, có đoạn 1 chạy giữa động mạch chủ và động mạch phổi.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












