5. ĐIỀU TRỊ
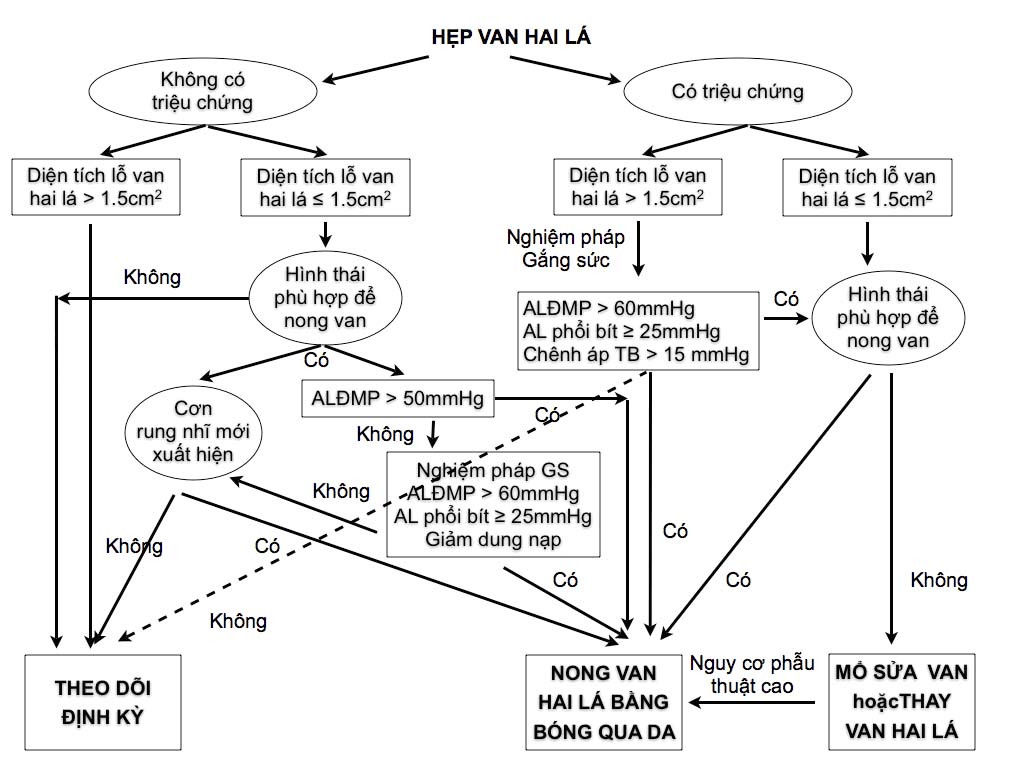
Những bệnh nhân hẹp 2 lá nhẹ (diện tích lỗ van 2 la > 1.5cm2; chênh áp trung bình < 5mmHg) và không có triệu chứng cơ năng thì thường sẽ ổn định nhiều năm mà không cần điều trị hay thăm dò gì thêm. Đối với những bệnh nhân hẹp hai lá nặng hơn, quyết định thăm dò tiếp theo sẽ phụ thuộc vào khả năng van 2 la bị hẹp đó có thể nong được bằng bóng hay không (Hình 1).
5.1. Điều trị nội khoa
Nguyên nhân hàng đầu của hẹp van 2 lá là do thấp tim, vì thế cần điều trị phòng thấp thứ phát. Nếu bệnh nhân không có triệu chứng cơ năng thì chỉ cần dự phòng viêm nội tâm mạc nhất là khi có kèm theo hở van 2 la hoặc van ĐMC.
Nếu bệnh nhân chỉ khó thở khi gắng sức ở mức độ nhẹ thì điều trị thuốc lợi tiểu để làm giảm áp lực nhĩ trái. Hạn chế muối kèm theo điều trị thuốc lợi tiểu từng đợt được chỉ định nếu bệnh nhân có dấu hiệu ứ huyết phổi. Bệnh nhân hẹp 2 lá mức độ vừa trở lên cần tránh các gắng sức bất thường. Điều trị thuốc chẹn â giao cảm (tác dụng giảm đáp ứng tăng nhịp tim khi gắng sức) sẽ tăng được khả năng gắng sức. Các thuốc nhóm chẹn bêta giao cảm hoặc chẹn kênh canxi có thể được chỉ định ở bệnh nhân nhịp xoang nếu khó thở khi gắng sức xảy ra lúc nhịp tim nhanh. Tránh dùng các thuốc dãn động mạch. Phù phổi cấp có thể xảy ra đột ngột ở bệnh nhân hẹp hai lá nặng không có triệu chứng cơ năng từ trước, nhất là khi mới xuất hiện cơn rung nhĩ nhanh, có thể dẫn tới tử vong, vì thế bệnh nhân cần được tuyên truyền để tới các cơ sở y tế gần nhất ngay khi mới xuất hiện khó thở nhiều, đột ngột.
Rung nhĩ là nguyên nhân gây nặng bệnh, làm tăng rõ rệt nguy cơ tắc mạch, vì thế cần điều trị triệt để rung nhĩ (chuyển về nhịp xoang) hoặc ít nhất phải khống chế nhịp thất để tăng thời gian tâm trương đổ đầy thất trái và giảm chênh áp qua van 2 la. Những thuốc thường dùng là digitalis và nhóm chẹn b giao cảm.
Điều trị đợt cấp rung nhĩ nhanh bao gồm điều trị chống đông bằng heparin và khống chế tần số thất bằng các thuốc như digoxin tiêm TM; chẹn kênh canxi hay chẹn bêta giao cảm; amiodarone uống hay tiêm TM (nếu có chống chỉ định dùng chẹn bê ta giao cảm hay chẹn kênh canxi). Nếu tình trạng huyết động không ổn định, sốc điện chuyển nhịp cấp cứu được chỉ định, phối hợp với heparin dùng trước, trong và sau thủ thuật. Dùng các thuốc chống loạn nhịp hoặc sốc điện chuyển nhịp có thể chuyển rung nhĩ về nhịp xoang. Có thể chỉ định chuyển nhịp bằng thuốc ở một vài nhóm bệnh nhân nhất định. Quyết định tiến hành sốc điện chuyển nhịp điều trị dựa trên rất nhiều yếu tố như khoảng thời gian xuất hiện rung nhĩ, ảnh hưởng của rung nhĩ đến huyết động, tiền sử rung nhĩ hoặc tắc mạch... Những bệnh nhân đã rung nhĩ 24-48 giờ, chưa điều trị chống đông kéo dài và cần sốc điện chuyển nhịp, có thể lựa chọn một trong hai chiến lược điều trị sau: (i) dùng thuốc chống đông liên tục trong 3 tuần sau đó sốc điện chuyển nhịp[12] hoặc (ii) siêu âm thực quản phát hiện huyết khối nhĩ trái, nếu không có huyết khối thì sốc điện chuyển nhịp phối hợp với heparin dùng trước, trong và sau thủ thuật[13]. Phải dùng thuốc chống đông sau khi sốc điện ít nhất 4 tuần. Có thể ngừa các cơn rung nhĩ kịch phát bằng các thuốc chống loạn nhịp nhóm IC hoặc duy trì nhịp xoang bằng các thuốc chống loạn nhịp nhóm III, song hiệu quả lâu dài để tránh tái phát rung nhĩ còn phụ thuộc vào việc giải quyết mức độ hẹp van. Tuy nhiên, dần dần rung nhĩ sẽ tái phát liên tục, trơ với sốc điện chuyển nhịp, trở thành rung nhĩ dai dẳng và chiến lược điều trị chính sẽ là kiểm soát tần số thất. Bệnh nhân có những cơn rung nhĩ kịch phát hoặc dai dẳng nên được điều trị bằng các thuốc kháng vitamin K để ngăn ngừa các biến chứng tắc mạch. Những bệnh nhân hẹp van 2 lá mức độ vừa-nặng chưa có triệu chứng, nếu mới xuất hiện rung nhĩ, nên được nong van 2 la bằng bóng qua da (nếu tổn thương van phù hợp để nong).
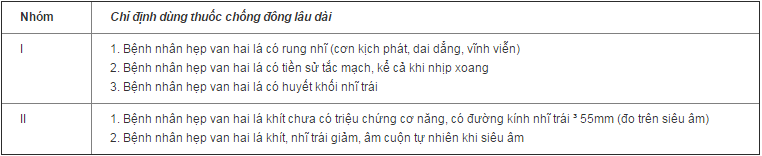
Điều trị phòng ngừa tắc mạch đại tuần toàn: 10-20% bệnh nhân hẹp van 2 la sẽ có biến chứng tắc mạch đại tuần hoàn[5,6], nguy cơ cao hơn ở nhóm bệnh nhân lớn tuổi hoặc đã có rung nhĩ[5, 6, 14]. Vì vậy, dù chưa có những thử nghiệm lâm sàng lớn về hiệu quả của điều trị chống đông dự phòng biến chứng tắc mạch ở bệnh nhân hẹp hai lá, nhưng vẫn có chỉ định (nhóm I) dùng thuốc chống đông lâu dài ở bệnh nhân hẹp van 2 la có rung nhĩ, có tiền sử tắc mạch hay có huyết khối nhĩ trái (nên duy trì INR trong khoảng từ 2-3). Hiện cũng còn nhiều tranh luận quanh việc có điều trị thuốc chống đông lâu dài cho bệnh nhân hẹp hai lá không có rung nhĩ và không có tiền sử tắc mạch nhưng có nguy cơ huyết khối (hẹp hai lá nặng, nhĩ trái dãn to...) song cũng có một số tác giả khác có xu hướng điều trị thuốc chống đông cho tất cả bệnh nhân HHL cho dù mức độ hẹp và kích thước nhĩ trái tới đâu.
Nếu triệu chứng cơ năng nặng lên (NYHA ³ 2) bệnh nhân cần được chỉ định mổ hoặc can thiệp qua da. Một số tác giả còn coi tăng áp lực ĐMP (³ 55 mmHg) hoặc rung nhĩ cũng là chỉ định để can thiệp hoặc mổ do việc can thiệp sớm giúp kiểm soát rung nhĩ tốt hơn và giảm bớt tỷ lệ nguy cơ, biến chứng về lâu dài. Nếu không can thiệp hoặc mổ thì tỷ lệ tử vong sau 10 năm là 40% ở bệnh nhân trẻ, tăng lên gấp đôi sau 20 năm và tỷ lệ này là 60-70% sau 10 năm ở bệnh nhân già.
Các xét nghiệm định kỳ: với bệnh nhân chưa có triệu chứng cơ năng, nên đánh giá lại mỗi năm một lần. Mỗi lần khám lại cần hỏi lại bệnh sử (lưu ý các biến cố tắc mạch hay rối loạn nhịp), khám lâm sàng, ghi điện tâm đồ và chụp lại phim Xquang tim phổi. Không nhất thiết phải làm lại siêu âm tim hàng năm nếu bệnh nhân không thay đổi/tiến triển các triệu chứng cơ năng hoặc nếu bệnh nhân không hẹp hai lá khít. Ghi điện tim 24 giờ (Holter điện tim) được chỉ định để phát hiện các cơn rung nhĩ kịch phát nếu bệnh nhân có biểu hiện hồi hộp trống ngực.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












