5. ĐIỀU TRỊ
Lựa chọn phương hướng điều trị: chủ yếu là phải xác định nguyên nhân, ổn định tình trạng huyết động, xác định nhu cầu và thời điểm phẫu thuật tùy thuộc vào bệnh cảnh HoC cấp tính, HoC mạn tính, còn bù hoặc mất bù.
5. ĐIỀU TRỊ
Lựa chọn phương hướng điều trị: chủ yếu là phải xác định nguyên nhân, ổn định tình trạng huyết động, xác định nhu cầu và thời điểm phẫu thuật tùy thuộc vào bệnh cảnh HoC cấp tính, HoC mạn tính, còn bù hoặc mất bù.
5.1. Điều trị nội khoa
Không có phác đồ điều trị thuốc nào dành riêng cho những bệnh nhân chưa xuất hiện triệu chứng cơ năng ngoại trừ các chỉ định (1) điều trị kháng sinh dự phòng viêm nội tâm mạc nhiễm khuẩn trước khi tiến hành các thủ thuật có nguy cơ nhất là đối với hở van ĐMC nặng hoặc (2) điều trị phòng thấp thứ phát đối với những bệnh nhân hẹp van ĐMC do thấp tim. Trường hợp bệnh nhân hẹp van ĐMC có tăng huyết áp phải hết sức thận trọng với các thuốc hạ áp. Khi bệnh nhân đã xuất hiện triệu chứng cơ năng thì phải phẫu thuật chứ không chỉ điều trị nội khoa.
Có thể duy trì hoạt động thể lực bình thường (gắng sức nhẹ, chơi thể thao) song nên tránh dạng gắng sức tĩnh nếu chức năng thất trái bình thường và chưa biểu hiện triệu chứng. Nên làm nghiệm pháp gắng sức để đánh giá khả năng hoặc mức dung nạp gắng sức với yêu cầu hoạt động cụ thể.
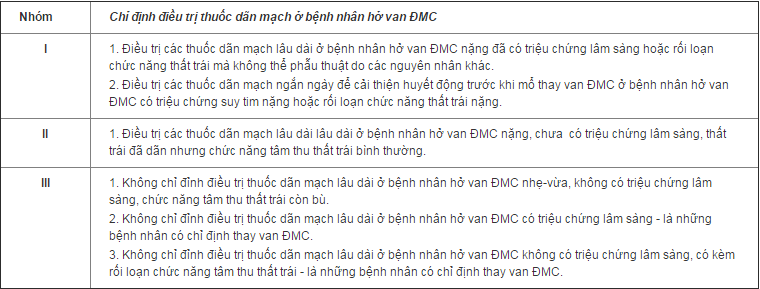
Các thuốc dãn mạch như Nitroprusside, Hydralazine, Nifedipine tác dụng chậm và thuốc ức chế men chuyển: có tác dụng giảm thể tích hở và tăng thể tích tống máu từ đó làm giảm thể tích cuối tâm trương, giảm hậu tải và sức căng lên buồng tim, giúp tái cấu trúc thất trái, duy trì hoặc tăng phân số tống máu, giảm khối lượng cơ thất trái. Hydralazine và Nifedipine làm giảm thể tích cuối tâm trương và tăng phân số tống máu; Nifedipine làm giảm khối lượng cơ thất trái. Ức chế men chuyển như Enalapril, Quinalapril giảm thể tích cuối tâm trương thất trái và khối lượng cơ thất trái nhưng không làm thay đổi phân số tống máu.
Đối với bệnh nhân hở van ĐMC còn bù: chưa có triệu chứng, thất trái đã dãn nhưng chức năng tâm thu thất trái còn bù: cả nifedipine lẫn enalapril đều không ngăn ngừa được tiến triển của các triệu chứng lâm sàng, không làm thay đổi kích thước và chức năng thất trái cũng như khối lượng cơ thất trái so với giả dược. Do vậy, không nên chỉ định điều trị thuốc dãn mạch kéo dài cho nhóm bệnh nhân này.
Thuốc dãn mạch được chỉ định ở bệnh nhân HoC có:
- Tăng huyết áp động mạch.
- Suy tim và/hoặc rối loạn chức năng thất trái nhưng chống chỉ định mổ.
- Cải thiện tình trạng lâm sàng và huyết động trước mổ ở bệnh nhân rối loạn chức năng thất trái chưa xuất hiện triệu chứng cơ năng và bệnh nhân có triệu chứng lâm sàng nhưng chức năng thất trái còn tốt hoặc bắt đầu giảm. Không nên điều trị lâu dài thuốc dãn mạch nếu đã có chỉ định mổ vì nhóm bệnh nhân này nên được mổ ngay, không trì hoãn.
- HoC nặng, chưa có triệu chứng, thất trái dãn (đường kính cuối tâm trương > 60-65 mm) với mục đích cải thiện tiên lượng và trì hoãn thời điểm phải mổ. Tuy nhiên, khi:
+ HoC nhẹ-vừa: nếu chưa có triệu chứng không cần điều trị.
+ HoC nặng: nếu chưa có triệu chứng, chức năng tâm thu thất trái bình thường, thất trái không to hoặc dãn nhẹ (đường kính cuối tâm trương < 60 mm) thì chưa phải mổ, nên cũng không cần điều trị thuốc.
Thuốc ức chế men chuyển còn được chỉ định ở bệnh nhân có rối loạn chức năng tâm thu thất trái kéo dài sau mổ thay van. Nifedipine (so với Digoxin) đã chứng tỏ lợi ích rõ rệt, giảm tỷ lệ xuất hiện triệu chứng, bảo tồn chức năng tâm thu thất trái sau mổ song hiện chưa đầy đủ thông tin về các tác dụng của các thuốc khác như Hydralazine và ức chế men chuyển. Không nên dùng kéo dài Digoxin, Nitrate, thuốc lợi tiểu hoặc các thuốc tăng co bóp cơ tim ở nhóm bệnh nhân không có triệu chứng. Liều dùng thuốc phải được điều chỉnh đủ để làm giảm huyết áp động mạch.
5.2. Điều trị can thiệp
Chống chỉ định đặt bóng trong động mạch chủ (IABP) khi HoC từ vừa-nhiều. Bệnh nhân phối hợp hở và hẹp van ĐMC không nên nong van bằng bóng qua da do khuynh hướng tăng nhiều mức độ HoC cấp sau nong.
5.3. Phẫu thuật thay/sửa van ĐMC
Đa số bệnh nhân hở van ĐMC nặng cần phải thay van ĐMC. Tuy nhiên ở một số trung tâm phẫu thuật lớn, có thể tiến hành sửa van ĐMC với những kinh nghiệm và kỹ thuật phù hợp, trên những nhóm bệnh nhân nhất định nếu kết quả phẫu thuật cho thấy tương đương với thay van ĐMC. Chỉ định phẫu thuật sửa và thay van ĐMC là tương đương.
Với những bệnh nhân hở van ĐMC mạn tính đơn thuần, phẫu thuật thay/sửa van ĐMC chỉ nên đề cập đến nếu hở van ĐMC nặng. Những bệnh nhân HoC nhẹ không có chỉ định phẫu thuật và nếu những bệnh nhân này có triệu chứng cơ năng hoặc có rối loạn chức năng thất trái thì phải đi tìm các nguyên nhân khác như bệnh mạch vành, tăng huyết áp hoặc bệnh cơ tim. Các chỉ định phẫu thuật bàn luận dưới đây chỉ dành cho bệnh nhân HoC nặng đơn thuần.
Các khả năng phẫu thuật cũng tương tự như hẹp van động mạch chủ. Nhiều bệnh nhân có sa lá van ĐMC hoặc viêm nội tâm mạc nhiễm khuẩn gây hở chủ thì có thể xem xét khả năng mổ sửa van ĐMC nếu thương tổn phù hợp.
Phẫu thuật là điều trị tất yếu cho bệnh nhân HoC nặng cho dù nguyên nhân gì, nhất là khi đã suy tim. Chỉ định mổ gồm:
- Hở van động mạch chủ nặng, cấp tính.
- Bệnh ĐMC: khi đường kính gốc ĐMC ³ 50 mm dù hở van ở mức độ nào.
- Hở van động mạch chủ mạn tính có kèm theo:
+ Triệu chứng suy tim ứ huyết (NYHA ³ 2) hoặc có đau ngực.
+ Phân số tống máu thất trái EF £ 50%.
+ Đường kính thất trái cuối tâm thu ³ 55 mm.
+ Đường kính thất trái cuối tâm trương ³ 75mm.
+ Phân số tống máu giảm khi gắng sức.

5.4. HoC đã có triệu chứng cơ năng, chức năng tâm thu thất trái bình thường
Thay/sửa van ĐMC được chỉ định (Nhóm I) ở những bệnh nhân có triệu chứng cơ năng dù chức năng tâm thu thất trái bình thường (phân số tống máu thất trái > 50%). Đối với một số bệnh nhân, có thể dùng nghiệm pháp gắng sức để xác định các triệu chứng cơ năng: nếu các triệu chứng cơ năng nhẹ, không rõ nguyên nhân, không ảnh hưởng đến cuộc sống bình thường của người bệnh, thì có thể theo dõi thêm. Tuy nhiên chỉ cần mới xuất hiện, các triệu chứng cơ năng đã ảnh hưởng rất nặng nề đến tiên lượng của HoC nhất là những bệnh nhân đã có dãn buồng tim hoặc rối loạn chức năng thất trái. Vì thế, sự xuất hiện các triệu chứng cơ năng dù nhẹ vẫn là một chỉ định để thay/sửa van ĐMC ở những bệnh nhân mới chỉ có dãn vừa buồng thất trái hoặc rối loạn nhẹ chức năng tâm thu thất trái.
5.5. HoC đã có triệu chứng cơ năng và rối loạn chức năng tâm thu thất trái
Thay/sửa van ĐMC được chỉ định (Nhóm I) ở những bệnh nhân đã có rối loạn chức năng tâm thu thất trái mức độ nhẹ-vừa (phân số tống máu thất trái từ 25-50%). Những bệnh nhân đã suy tim nặng (NYHA IV) cho dù có tỷ lệ sống sau mổ và khả năng hồi phục chức năng thất trái thấp hơn nhóm suy tim nhẹ song phẫu thuật thay/sửa van ĐMC vẫn cải thiện tình trạng quá tải cho thất trái giúp điều trị rối loạn chức năng thất trái.
5.6. HoC không có triệu chứng cơ năng
Thay/sửa van ĐMC được chỉ định (Nhóm I) ở những bệnh nhân HoC đã có dãn thất trái nặng (khi đường kính thất trái cuối tâm trương ³ 75mm hoặc đường kính thất trái cuối tâm thu ³ 55mm) kể cả khi phân số tống máu thất trái còn trong giới hạn bình thường vì đây là nhóm có nguy cơ đột tử cao, nếu mổ thay van ngay thì kết quả rất tốt trong khi nếu cứ chờ đợi đến lúc xuất hiện triệu chứng lâm sàng hoặc rối loạn chức năng tâm thu thất trái thì tỷ lệ tử vong sau mổ sẽ cao hẳn lên
Thay/sửa van ĐMC cũng nên được chỉ định (Nhóm II) ở những bệnh nhân dãn thất trái tương đối (đường kính thất trái cuối tâm trương từ 70-75mm hoặc đường kính thất trái cuối tâm thu từ 50-55mm) khi giảm dung nạp với gắng sức hoặc xuất hiện rối loạn huyết động lúc gắng sức (ví dụ áp lực mao mạch phổi bít ³ 25 mmHg khi gắng sức) do sẽ nhanh chóng có rối loạn chức năng thất trái hoặc suy tim trong vòng 2-3 năm, vì thế nên được xét mổ có chuẩn bị. Nếu chưa có chỉ định thay/sửa van ĐMC như trên thì những bệnh nhân này cần được theo dõi sát (Nhóm I) siêu âm Doppler tim định kỳ 4-6 tháng/lần và có thể điều trị bằng các thuốc dãn mạch (nhóm bệnh nhân đạt mức gắng sức 8 MET theo quy trình chuẩn).
Lưu ý: (1) để đánh giá các thông số về kích thước buồng tim và chức năng tim nên làm siêu âm tim liên tiếp 2 lần khác nhau hoặc sử dụng thêm một biện pháp độc lập khác như xạ hình cơ thất trái, chụp buồng thất trái bằng thuốc cản quang hoặc chụp cộng hưởng từ sau khi đã làm siêu âm tim. (2) có thể hiệu chỉnh các thông số đo kích thước thất trái theo giới, diện tích da, chỉ số khối cơ thể hoặc chiều cao (hiệu chỉnh theo chiều cao và giới có lẽ là tốt hơn cả) để tránh bỏ sót các trường hợp thất trái đã dãn quá mức ở những bệnh nhân thấp, nhẹ cân: trong trường hợp này phân số tống máu thất trái cần theo dõi định kỳ sát sao hơn kích thước buồng thất trái.
5.7. Hở van ĐMC ở người cao tuổi
Đa số bệnh nhân lớn tuổi có bệnh van ĐMC đều là hẹp van ĐMC hoặc hẹp hở van ĐMC chứ ít khi có hở van ĐMC đơn thuần. Bệnh nhân tuổi cao > 75 thường có xu hướng phát triển các triệu chứng lâm sàng hoặc rối loạn chức năng thất trái trong giai đoạn sớm khi thất trái mới dãn; thường có rối loạn chức năng thất trái triệu chứng suy tim dai dẳng sau phẫu thuật, có tiên lượng sống sau phẫu thuật xấu hơn nhóm bệnh nhân trẻ tuổi hơn. Rất nhiều bệnh nhân có bệnh ĐMV phối hợp cần phải cân nhắc tới khi đánh giá các triệu chứng lâm sàng, đánh giá các rối loạn chức năng thất trái hoặc khi đưa ra chỉ định phẫu thuật.
5.8. Hở van ĐMC phối hợp với bệnh gốc ĐMC
Ngoài khả năng gây ra hở chủ cấp tính, bệnh lý ở đoạn ĐMC lên có thể gây hở van ĐMC mạn tính. Đối với những bệnh nhân này, hở van ĐMC lại trở nên ít quan trọng khi quyết định chiến lược điều trị so với bệnh lý gốc của ĐMC chẳng hạn như hội chứng Marfan, tách thành ĐMC, dãn gốc ĐMC mạn tính do tăng huyết áp hoặc bệnh ĐMC hai lá van. Nói chung, phẫu thuật thay van ĐMC và tạo hình gốc ĐMC (đoạn ĐMC lên) được chỉ định ở những bệnh nhân có bệnh lý ở ĐMC lên hay gốc ĐMC kèm theo hở van ĐMC (bất kể mức độ HoC nào) khi ĐMC/gốc ĐMC dãn quá 5cm trên siêu âm tim. Tuy nhiên một số tác giả chỉ định mổ sớm hơn khi ĐMC dãn > 4,5cm hoặc mức độ dãn > 0,5cm/năm nhất là ở những trung tâm đã có kinh nghiệm trong việc sửa/tạo hình gốc ĐMC/ĐMC lên.
6. HỞ VAN ĐỘNG MẠCH CHỦ CẤP TÍNH
Hở van ĐMC nặng cấp tính gây tăng gánh thể tích cuối tâm trương thất trái nhanh chóng, trong khi cơ thất trái chưa thể phì đại để dung nạp, nên dễ dàng vượt quá áp lực nhĩ trái tạo ra tình trạng phù phổi cấp. Đồng thời áp lực cuối tâm trương thất trái tăng nhanh, có thể gây đóng sớm van động mạch chủ, giảm thể tích tống máu, giảm cung lượng tim đưa đến tình trạng sốc tim. Định luật Frank-Starling được áp dụng nhưng thất trái không đủ khả năng dãn bù cấp tính do đó gây giảm thể tích tống máu, tuy cơ thể đáp ứng bằng cách tăng nhịp tim để đảm bảo cung lượng tim song vẫn không đủ. Do đó bệnh nhân hở van ĐMC nặng cấp tính thường có bệnh cảnh lâm sàng phù phổi cấp và/hoặc sốc tim. Bệnh nhân cũng có các triệu chứng của thiếu máu cơ tim.
Rất nhiều triệu chứng điển hình của hở van ĐMC mạn tính bị thay đổi thậm chí không có khi hở van cấp tính, dẫn tới việc đánh giá thấp tình trạng nặng của hở van ĐMC. Siêu âm tim là chỉ định bắt buộc để khẳng định chẩn đoán, đánh giá mức độ nặng của hở van ĐMC, xác định nguyên nhân và xác định liệu có sự cân bằng nhanh chóng về áp lực giữa ĐMC và thất trái hay không (van 2 la đóng sớm, thời gian giảm tốc qua van 2 la ngắn < 150ms, thời gian bán giảm áp lực qua van ĐMC trong kỳ tâm trương ngắn < 300ms). Hở van ĐMC cấp do phình tách ĐMC là một cấp cứu ngoại khoa đòi hỏi phải xác định và xử trí kịp thời. Siêu âm qua thực quản được chỉ định khi nghi ngờ hở van ĐMC cấp do tách thành ĐMC. Trong một số trường hợp, nếu có thể chụp nhanh chóng để chẩn đoán so với siêu âm qua thực quản, thì có thể chụp cắt lớp vi tính hoặc cộng hưởng từ. Thông tim thăm dò huyết động, chụp ĐMV, chụp ĐMC thường ít khi cần, đồng thời làm tăng nguy cơ và có thể kéo dài không cần thiết khoảng thời gian quý báu để mổ cấp cứu. Chụp ĐMV chỉ nên đặt ra khi chẩn đoán bằng các biện pháp không xâm lấn không rõ ràng hoặc khi bệnh nhân có bệnh ĐMV, nhất là những bệnh nhân đã có mổ bắc cầu nối chủ vành từ trước.
Tử vong do phù phổi cấp, rối loạn nhịp thất, phân ly điện cơ hoặc sốc tim vẫn thường xảy ra khi hở van ĐMC cấp cho dù đã điều trị nội khoa tích cực. Do đó cần chỉ định phẫu thuật cấp cứu nhất là khi chẩn đoán HoC cấp do phình tách động mạch chủ hoặc do chấn thương. Các thuốc dãn mạch đường tĩnh mạch như Nitroprusside có thể kết hợp với một vài thuốc vận mạch như Dopamine hay Dobutamine được dùng để tăng thể tích tống máu, làm giảm áp lực thất trái cuối tâm trương.. có tác dụng tạm thời điều trị bệnh nhân trước khi phẫu thuật. Chống chỉ định đặt bóng ngược dòng ĐMC. Mặc dù thuốc chẹn bêta giao cảm thường được dùng để điều trị phình tách ĐMC, song phải hết sức thận trọng khi dùng trong bệnh cảnh hở van ĐMC cấp do thuốc chẹn bêta ức chế luôn cơ chế bù trừ bằng tăng nhịp tim. Nếu ổn định, có thể dùng thuốc uống như Nifedipine, ức chế men chuyển, Hydralazine để làm giảm tiền gánh, cải thiện thể tích tống máu và cung lượng tim.
Trường hợp HoC cấp do phình tách động mạch chủ, nếu tình trạng huyết động còn ổn định, có thể điều trị tích cực bằng thuốc chẹn bêta giao cảm để kiểm soát được huyết áp trước khi khi dùng thuốc dãn mạch. Mục đích của điều trị nội khoa chỉ là để tăng tối đa thể tích tống máu và hạn chế tối đa tiến triển lan của phình tách ĐMC.
Trường hợp HoC cấp do viêm nội tâm mạc nhiễm khuẩn, cần mổ cấp cứu thay van ĐMC nhân tạo ngay không chậm trễ (khi đó van ĐMC đồng loài/tự thân thường được ưa chuộng hơn), đặc biệt là khi có các dấu hiệu như tụt huyết áp, phù phổi hoặc có bằng chứng cung lượng tim thấp. Đồng thời cần điều trị thuốc kháng sinh ngay (sau khi đã cấy máu).
Theo dõi bệnh nhân sau mổ thay van ĐMC
Sau khi thay van ĐMC, phải theo dõi sát ngay trong giai đoạn đầu và lâu dài sau phẫu thuật để đánh giá hoạt động của van nhân tạo và đánh giá chức năng thất trái. Siêu âm tim cần làm sớm ngay sau mổ để đánh giá kết quả của phẫu thuật lên kích thước và chức năng thất trái như những thông số cơ bản lúc đầu để so sánh sau này. Trong những tuần đầu sau mổ, hầu như có rất ít sự thay đổi về chức năng tâm thu thất trái, thậm chí phân số tống máu còn có thể giảm so với trước mổ do giảm tiền gánh mặc dù phân số tống máu thất trái sẽ tăng dần trong mấy tháng kế tiếp. Tuy nhiên rối loạn chức năng tâm thu thất trái dai dẳng và/hoặc nặng nề sau mổ là yếu tố tiên lượng tồi đối với việc hồi phục chức năng thất trái sau này ở những bệnh nhân đã có rối loạn chức năng thất trái trước mổ. Một yếu tố dự báo tốt hơn đối với chức năng tâm thu thất trái sau này là việc giảm đường kính cuối tâm trương thất trái, thường giảm rõ rệt trong vòng 1-2 tuần đầu sau mổ thay van ĐMC. Đây có thể coi là một yếu tố dự báo rất tốt vì 80% mức độ giảm đường kính tâm trương thất trái khi theo dõi lâu dài xảy ra ngay trong vòng 10-14 ngày sau mổ thay van và mức độ giảm đường kính tâm trương thất trái sau mổ có tương quan rất chặt đối với mức độ tăng phân số tống máu thất trái sau mổ.
Bệnh nhân còn dãn thất trái kéo dài sau mổ cần được điều trị giống như những bệnh nhân khác có rối loạn chức năng thất trái (dù có hay không có triệu chứng) bằng các thuốc ức chế men chuyển và chẹn bêta giao cảm. Đối với những bệnh nhân này, cần theo dõi định kỳ bằng siêu âm tim để đánh giá lại kích thước và chức năng tâm thu thất trái sau 6 tháng và 12 tháng. Sau khoảng thời gian này, nếu chức năng thất trái vẫn còn rối loạn, cần theo dõi định kỳ bằng siêu âm tim theo các mốc thông thường (đã nêu ở phần trên).
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












