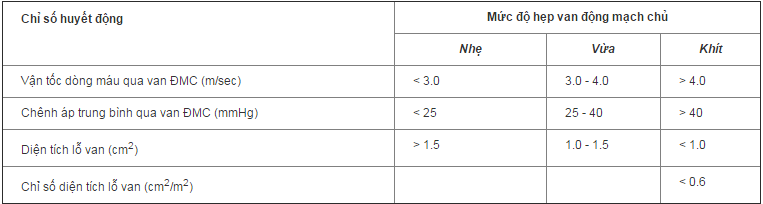
4. PHÂN LOẠI
Phân loại mức độ hẹp van động mạch chủ dựa trên cơ sở các thông số huyết động như vận tốc dòng máu qua van ĐMC (m/sec), chênh áp trung bình qua van ĐMC (mmHg) và diện tích lỗ van (cm2) được trình bày trong bảng 1. Đối với các trường hợp hẹp van ĐMC nặng mà cung lượng tim còn trong giới hạn bình thường thì chênh áp trung bình qua van ĐMC nói chung sẽ lớn hơn 40mmHg.
Tuy nhiên khi tim đã suy, cung lượng tim đã giảm thì dù hẹp van ĐMC nặng, chênh áp trung bình qua van ĐMC và vận tốc dòng máu qua van lại không cao. Các thông số huyết động này chỉ mang tính chất tương đối và không phải là yếu tố chủ yếu quyết định phương hướng điều trị phù hợp.
5.3. Phẫu thuật
Đối với bệnh nhân hẹp van ĐMC khít, van vôi, đã có triệu chứng lâm sàng, ở độ tuổi trưởng thành, phẫu thuật thay van ĐMC là biện pháp điều trị duy trì có hiệu quả. Thay van động mạch chủ được ưa chuộng hơn mổ sửa van vì nếu chỉ sửa, sau khi gọt mỏng và lấy vôi ở lá van, các lá van hay bị co rút, gây hở van ngay sau phẫu thuật và dần dần mức độ hở sẽ tăng lên. Tuy nhiên, những bệnh nhân trẻ tuổi hơn, bị hẹp van ĐMC bẩm sinh hoặc do di chứng thấp tim, van chưa vôi thì vẫn có thể mổ sửa van ĐMC. Mổ thay van ĐMC đơn thuần không kèm bệnh mạch vành hoặc các bệnh nặng khác thì tỷ lệ tử vong quanh phẫu thuật khoảng 2-3%. Tỷ lệ sống còn sau mổ thay van ĐMC vào khoảng 85% sau 10 năm.
Lựa chọn loại van để thay phụ thuộc vào rất nhiều yếu tố như tuổi, nguy cơ dùng/không dùng thuốc chống đông, đặc điểm giải phẫu, chức năng thất trái, mức độ hoạt động thể lực, dự tính mổ lại... Nói chung, bao gồm các loại như:
- Phẫu thuật Ross (ghép van tự thân): van và thân động mạch phổi được cắt luôn cả khối rồi thay vào vị trí của van động mạch chủ đồng thời cắm lại hai động mạch vành. Chỗ van động mạch phổi bị cắt sẽ được thay thế bằng một van động mạch phổi đồng loài. Van ghép tự thân kiểu này rất tốt về huyết động, không cần dùng thuốc chống đông, ít vôi hóa hơn so với các van sinh học khác, có thể lớn lên theo phát triển của cơ thể, có đặc tính chống nhiễm trùng rất cao... nên rất phù hợp để làm ở trẻ nhỏ hoặc ở bệnh nhân viêm nội tâm mạc nhiễm khuẩn song đòi hỏi kỹ thuật cao và thời gian kéo dài, dễ gây ra nhiều rối loạn sau mổ. Tiên lượng lâu dài phụ thuộc vào mức độ hở van động mạch chủ, bệnh lý van động mạch phổi (hở, hẹp) hay các rối loạn chức năng thất phải (thứ phát sau bệnh van ĐMP).
- Thay van ĐMC đồng loài: được dùng rộng rãi ở các bệnh nhân trẻ tuổi do đặc điểm huyết động tốt và không cần dùng thuốc chống đông. Tuy nhiên theo thời gian, các van loại này không hề lớn lên, sẽ bị thoái hóa, vôi và gây hở. Bản thân kỹ thuật thay van loại này cũng khá phức tạp vì thường phối hợp với việc tạo hình một phần gốc động mạch chủ và cắm lại động mạch vành, cho dù vẫn đơn giản hơn so với phẫu thuật Ross. Tuổi thọ trung bình của van là 15 năm. Phẫu thuật này có tỷ lệ nhiễm trùng rất thấp, kể cả khi đang có viêm nội tâm mạc và được chỉ định khi viêm nội tâm mạc nhiễm khuẩn trên van nhân tạo.
- Thay van sinh học (dị loài): thường được chỉ định cho bệnh nhân tuổi > 70. Trong vòng 10 năm, 80-90% van thoái hóa gây hở hoặc hẹp do thủng lá van, giảm vận động, rò quanh chân van. Không cần dùng chống đông lâu dài sau thay van vì nguy cơ huyết khối thấp. Phần lớn đều có chênh áp qua van ngay sau mổ (vì bị vòng van, khung đỡ cản trở một phần), ở mức độ nhiều hơn so với van cơ học vì thế khi thay, cần chọn loại van có kích thước lớn nhất có thể được để giảm bớt chênh áp qua van.
- Thay van cơ học: các loại van thường dùng là St. Jude Medical, Metronic-Hall và Carbomedics. Bệnh nhân sau thay van loại này phải uống thuốc chống đông để giảm nguy cơ tạo huyết khối ở van và các biến chứng tắc mạch khác. Độ bền của loại van này là cao nhất nếu duy trì được điều trị chống đông và dự phòng kháng sinh cẩn thận trong nhiều năm.
Biến chứng: những biến chứng tiềm tàng sau mổ thay van ĐMC là hư hỏng cấu trúc van, rối loạn hoạt động van, huyết khối kẹt van, tắc mạch, chảy máu do dùng thuốc chống đông, viêm nội tâm mạc nhiễm khuẩn van nhân tạo, huyết tán và bloc nhĩ thất. Phải dùng thuốc chống đông cẩn thận (đối với bệnh nhân nào có chỉ định) và phải dùng kéo dài suốt thời gian tồn tại van cơ học (đến suốt đời). Bệnh nhân hoạt động thể lực mức độ thấp sẽ ít ảnh hưởng hơn đến huyết động của van và do đó tốc độ thoái hóa van cũng sẽ chậm hơn
Thông thường, chỉ định mổ thay van ĐMC khi bệnh nhân có triệu chứng cơ năng (mức A) như đau ngực, ngất, suy tim) hoặc ở nhóm bệnh nhân không có triệu chứng cơ năng có kèm theo các yếu tố như: (1) cần làm thủ thuật/phẫu thuật lớn, có nguy cơ cao hoặc có chỉ định bắc cầu nối chủ vành (nhóm I); (2) có rối loạn chức năng tâm thu thất trái (nhóm I); hoặc bệnh nhân tuổi trẻ và chênh áp qua van ĐMC > 100 mmHg.

5.4. Hẹp van ĐMC cần phẫu thuật bắc cầu nối chủ vành hoặc phẫu thuật tim khác
Bệnh nhân hẹp van ĐMC khít, dù có hay không có triệu chứng, nếu cần phẫu thuật bắc cầu nối chủ vành (do bệnh ĐMV) cũng nên thay van ĐMC cùng thời điểm khi phẫu thuật bắc cầu nối chủ vành. Tương tự như vậy, bệnh nhân hẹp van ĐMC khít nếu cần phẫu thuật trên một van tim khác (ví dụ sửa van 2 lá) hoặc tạo hình gốc ĐMC cũng cần thay van ĐMC luôn khi phẫu thuật. Đối với những bệnh nhân hẹp van ĐMC vừa cần mổ bắc cầu nối chủ vành, thường vẫn có chỉ định mổ thay van ĐMC đồng thời[188-192]. Tuy nhiên đối với hẹp van ĐMC nhẹ không có chỉ định thay van ĐMC đồng thơi với các phẫu thuật tim khác[188, 189, 192-194].
5.5. Hẹp van ĐMC ở người cao tuổi
Do đối với bệnh hẹp van ĐMC, không hề có biện pháp điều trị nội khoa hiệu quả nào, đồng thời nong van ĐMC bằng bóng chưa thể đạt hiệu quả so sánh được với phẫu thuật, nên đối với hẹp van ĐMC đã có triệu chứng, luôn luôn cần nghĩ tới phẫu thuật thay van ĐMC kể cả ở người cao tuổi. Về mặt kỹ thuật, phẫu thuật thay van ĐMC có thể được thực hiện ở bất kỳ lứa tuổi nào[195] tuy nhiên quyết định phẫu thuật phụ thuộc vào rất nhiều yếu tố bao gồm cả mong muốn và trông đợi từ phía bệnh nhân. Những bệnh nhân cao tuổi có triệu chứng lâm sàng do hẹp van ĐMC nặng, hệ ĐMV bình thường và chức năng tâm thu thất trái còn tốt sẽ có tiên lượng tốt hơn những bệnh nhân có bệnh ĐMV hoặc đã rối loạn chức năng thất trái[196]. Những bệnh nhân đã hạn chế hoạt động thể lực thường cũng không thể trở thành người có hoạt động tích cực sau mổ, đồng thời sự có mặt những bệnh lý khác đồng thời cũng ảnh hưởng đáng kể đến tiên lượng của người bệnh.
5.6. Điều trị nội khoa cho những bệnh nhân không thể phẫu thuật được
Nhiều bệnh lý phối hợp (ví dụ ung thư) hoặc một số tình huống cụ thể của bệnh nhân khiến cho phẫu thuật thay van ĐMC không thể thực hiện được. Trong hoàn cảnh đó, không hề có biện pháp điều trị nào khả dĩ kéo dài tiên lượng sống của bệnh nhân mà chỉ có thể cải thiện phần nào các triệu chứng cơ năng. Bệnh nhân có các biểu hiện ứ huyết phổi có thể điều trị bằng thuốc trợ tim digitalis, lợi tiểu và ức chế men chuyển song phải điều chỉnh liều và phối hợp thuốc rất thận trọng. Bệnh nhân có cơn phù phổi cấp do hẹp van ĐMC, có thể truyền nitroprusside để làm giảm ứ huyết phổi và cải thiện hoạt động của thất trái song phải theo dõi thật sát huyết động trong lòng mạch tại các đơn vị điều trị tích cực[197]. Rung nhĩ ảnh hưởng rất xấu đến chức năng bơm máu của nhĩ trái và tần số thất đo đó nên chuyển nhịp bằng sốc điện hoặc nếu không thành công thì bắt buộc phải kiểm soát tần số thất bằng thuốc chống loạn nhịp.
5.7. Theo dõi
- Bệnh nhân hẹp van động mạch chủ chưa có triệu chứng cơ năng nên được giải thích về tiến trình của bệnh, được theo dõi sát và hướng dẫn để tới khám ngay khi có bất kỳ triệu chứng cơ năng nào như giảm dung nạp gắng sức, đau ngực khi gắng sức, khó thở choáng, ngất... Mỗi lần tái khám, bệnh nhân cần được hỏi bệnh sử, khám lâm sàng chi tiết kết hợp với siêu âm tim hay nghiệm pháp gắng sức ở một số bệnh nhân.
- Đối với bệnh nhân hẹp van ĐMC khít, nên làm siêu âm tim mỗi năm/lần hoặc khi có sự thay đổi/tiến triển của các triệu chứng cơ năng. Nên làm siêu âm tim 1-2 năm/lần với hẹp van ĐMC vừa và 3-5 năm/lần với hẹp van ĐMC nhẹ.
- Siêu âm Doppler tim 1-6 tuần sau mổ thay van ĐMC đánh giá hoạt động của van và chênh áp qua van nhân tạo để làm mốc theo dõi. Sau đó bệnh nhân được kiểm tra siêu âm định kỳ 6 tháng-1năm/lần.
- Kiểm tra hiệu quả chống đông máu (tỷ lệ prothrombin, INR) định kỳ để điều chỉnh liều phù hợp ở bệnh nhân có chỉ định dùng thuốc chống đông.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












