ĐẠI CƯƠNG
Khi William Heberden lần đầu tiên đặt tên và mô tả cơn đau thắt ngực vào năm 1772, vấn đề điều trị dường như là giấc mơ xa vời: “(…) Về khía cạnh điều trị này, tôi có ít hoặc không có gì để nói: thực ra cũng không mong đợi chúng ta sẽ đạt được nhiều tiến bộ trong điều trị bệnh lý này mà cho đến nay hầu như không được nhắc đến trong y văn”
ĐẠI CƯƠNG
Khi William Heberden lần đầu tiên đặt tên và mô tả cơn đau thắt ngực vào năm 1772, vấn đề điều trị dường như là giấc mơ xa vời: “(…) Về khía cạnh điều trị này, tôi có ít hoặc không có gì để nói: thực ra cũng không mong đợi chúng ta sẽ đạt được nhiều tiến bộ trong điều trị bệnh lý này mà cho đến nay hầu như không được nhắc đến trong y văn”
Thời thế thay đổi. Kể từ khi được mô tả cách đây gần 250 năm về biểu hiện lâm sàng của tình trạng đau ngực mà William Heberden ghi nhận, các nhà tim mạch học hiện đại đang đối mặt với một thử thách hoàn toàn khác: đề ra một chiến lược điều trị toàn diện cho các bệnh nhân đau thắt ngực ổn định sử dụng nhiều lựa chọn sẵn có bao gồm các thuốc giảm đau thắt ngực và tái thông mạch vành (qua da hoặc phẫu thuật). Nhưng đối với các bác sĩ trong quá khứ, viễn cảnh điều trị đã rất khác: gần một thế kỷ trôi qua sau mô tả của Heberden đến khi bác sĩ người Scotland Thomas Brunton [2] lần đầu tiên sử dụng amyl nitrite trong điều trị cơn đau thắt ngực vào năm 1867. “Trong cơn đau thắt ngực, chúng tôi mong ước một thuốc sẽ dãn mạch máu rất nhanh nhưng không kéo dài”, Brunton nói về loại tác dụng dược lý mà ông ấy nghĩ sẽ hữu ích [3]. Trong khi Brunton sử dụng amyl nitrite, một bác sĩ người Anh khác, William Murrell bắt đầu sử dụng nitroglycerine trong điều trị đau thắt ngực [4]. Sau gần một thế kỷ việc sử dụng nitrat đã trở nên phổ biến như là phương pháp điều trị nội khoa đau thắt ngực duy nhất, có hai thuốc mới quan trọng xuất hiện vào thế kỷ XX: ức chế beta [5] (đầu thập niên 1960) và ức chế canxi [6] (cuối thập niên 1960 đến giữa thập niên 1970). Các thuốc này đã hình thành cơ sở điều trị nội khoa mới để giảm triệu chứng ở bệnh nhân đau thắt ngực; có thể được sử dụng đơn trị hoặc phối hợp nếu dung nạp và không có chống chỉ định sử dụng.
Mặc dù nhiều bệnh nhân chắc chắn hưởng lợi từ phối hợp các thuốc ảnh hưởng huyết động nhưng rõ ràng là nhiều bệnh nhân vẫn còn triệu chứng dù sử dụng liều tối đa dung nạp được của các thuốc này. Hơn nữa, thậm chí sau khi tăng sử dụng các phương pháp tái thông mạch vành bao gồm sự bùng nổ số lượng can thiệp mạch vành qua da (CTMVQD), các bệnh nhân không đau thắt ngực trong một thời gian, trở lại than phiền đau thắt ngực một vài năm sau đó. Ví dụ, trong thử nghiệm ngẫu nhiên MASS (Medicine, Angioplasty, or Surgery Study) II [7], ở bệnh nhân đau thắt ngực bệnh nhiều nhánh mạch vành và chức năng thất trái bảo tồn ban đầu, 45% bệnh nhân lúc đầu được phân vào nhóm điều trị nội khoa tối ưu (phối hợp ức chế beta và/hoặc nitrat tác dụng dài và/hoặc ức chế canxi) vẫn còn triệu chứng sau 5 năm theo dõi; tuy nhiên, nên lưu ý rằng thậm chí những bệnh nhân được tái thông mạch vành, tỉ lệ đau thắt ngực là 22% (nhóm CTMVQD) và 25% ở nhóm phẫu thuật. Trong thử nghiệm COURAGE (Clinical Outcomes Utilizing Revascularization and Aggressive drug Evaluation) [8], bệnh nhân đau thắt ngực được điều trị nội khoa tối ưu có hoặc không CTMVQD, khoảng 40% bệnh nhân vẫn còn than phiền về đau thắt ngực chỉ sau 3 năm theo dõi bất kể chiến lược điều trị. Những quan sát này không phải duy nhất trong y văn, đã đặt ra câu hỏi “Khi cần kiểm soát triệu chứng tối ưu, thế nào là điều trị nội khoa tối ưu thực sự ở bệnh nhân đau thắt ngực ổn định?” Điều này dẫn đến việc tìm kiếm tích cực những thuốc với cơ chế tác dụng thay thế điều hòa huyết động để thêm vào chiến lược điều trị bệnh nhân bệnh tim thiếu máu cục bộ.
TỐI ƯU HÓA CHUYỂN HÓA NĂNG LƯỢNG LÀ MỘT MỤC TIÊU ĐIỀU TRỊ Ở BỆNH NHÂN ĐAU THẮT NGỰC ỔN ĐỊNH
Mặc dù đau thắt ngực là dấu hiệu lâm sàng tiêu biểu của bệnh mạch vành như mô tả của Heberden nhưng thiếu máu cục bộ cơ tim không thể chỉ được xem đơn thuần là một biến cố gồm khởi phát và thoái lui đau thắt ngực. Thực ra, việc nhận diện dòng biến cố sinh lý thiếu máu cục bộ [9] không chỉ mở rộng hiểu biết của chúng ta về các biểu hiện lâm sàng khác nhau của bệnh mạch vành mà còn mở ra những cơ hội mới cho các chiến lược điều trị mới.
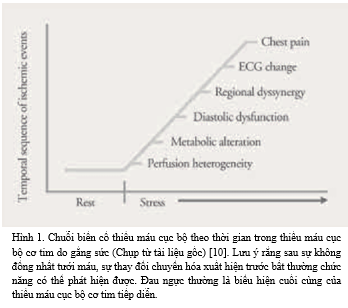
Những quan niệm cơ bản trong chuyển hóa tại cơ tim
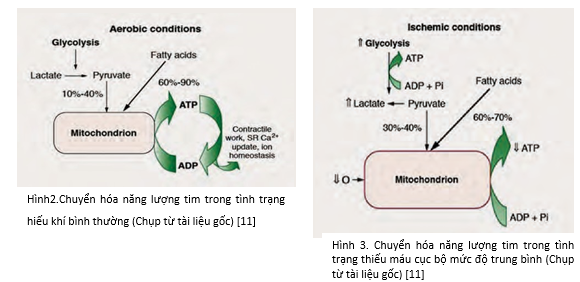
Vì rối loạn chuyển hóa xảy ra sớm trong thiếu máu cục bộ cơ tim nên nhà lâm sàng cần nhớ những quan niệm cơ bản liên quan chuyển hóa tại cơ tim. Ở tim người khỏe mạnh, axit béo tự do cung cấp khoảng 60% đến 90% năng lượng để tổng hợp adenosine triphosphate, trong khi 10% đế 40% năng lượng còn lại đến từ các cơ chất khác như glucose và lactate [11]. Trong ty thể, axit béo tự do được beta oxy hóa, một quá trình phức tạp gồm nhiều bước có sự tham gia của enzyme để sản xuất ATP cho công co bóp cơ tim, thu nhận canxi bởi lưới cơ tương và cân bằng ion nội mô [12]. Glucose được thu nhận bởi cơ tim và dự trữ dưới dạng glycogen hoặc phân giải thành pyruvate ở bào tương. Pyruvate được oxy hóa thành acetyl-CoA trong ty thể bởi enzyme pyruvate dehydrogenase. Oxy hóa glucose và lactate bị ức chế mạnh bởi tỉ lệ cao oxy hóa axit béo tự do ở tim (Hình 2) [11].
♦ Chuyển hóa tại cơ tim trong thiếu máu cục bộ
Giảm cung cấp oxy cho tế bào cơ tim trong thiếu máu cục bộ dẫn đến rối loạn chức năng chuyển hóa của ty thể, gây ra giảm hình thành ATP bởi phosphoryl hóa oxy và tăng ly giải glucose. Pyruvate được sản xuất bởi ly giải glucose không được oxy hóa trong ty thể, chuyển thành lactate trong bào tương và tăng nồng độ lactate mô [13]. Rối loạn chuyển hóa này trong thiếu máu cục bộ cơ tim làm phá vỡ đáng kể cân bằng nội mô với tình trạng tích tụ lactate và ion H+, giảm pH nội bào và giảm công co bóp (Hình 3) [11].
♦ Nhắm đến oxy hóa axit béo tự do và carbohydrat trong bệnh tim thiếu máu cục bộ
Ức chế trực tiếp oxy hóa axit béo tự do trong ty thể bằng ức chế 3-ketoacyl coenzyme A thiolase (3-KAT), trimetazidine làm tăng tỉ lệ thu nhận và oxy hóa glucose và/hoặc lactate [14]. Việc ức chế oxy hóa axit béo tự do và tăng oxy hóa pyruvate bởi pyruvate dehydrogenase trong ty thể làm giảm phá vỡ chuyển hóa tại cơ tim do thiếu máu cục bộ. Mặc khác, ức chế oxy hóa axit béo tự do và tăng oxy hóa pyruvate dẫn đến giảm sản xuất lactate và ít giảm pH tế bào, mang lại lợi ích lâm sàng cho bệnh nhân bệnh tim thiếu máu cục bộ. Tiếp cận chuyển hóa trực tiếp này thích hợp tối ưu cho những tình trạng không cung cấp đủ oxy tồn dư cho cơ tim để hỗ trợ oxy hóa pyruvate trong ty thể [15]. Mặt khác, điều quan trọng là có tỉ lệ oxy hóa acetyl-CoA và tiêu thụ oxy đầy đủ để tăng tỉ lệ oxy hóa pyruvate ảnh hưởng có ý nghĩa lên tỉ lệ sản xuất lactate. Sự thay đổi chuyển hóa từ oxy hóa axit béo tự do sang oxy hóa glucose đã chứng minh hiệu quả trong các bệnh cảnh khác nhau ở những bệnh nhân bệnh tim thiếu máu cục bộ và/hoặc suy tim.
Theo timmachhoc.vn
PK Duc Tin
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












