Sau Hướng dẫn cập nhật về hội chứng Brugada năm 2013 của các Hội chuyên ngành lớn trên thế giới, về chẩn đoán hội chứng Brugada có nhiều điểm đơn giản đi, nhưng thực tế lại gặp nhiều trở ngại do đơn giản.
Từ thực tế, cần phải có tiêu chuẩn chặt chẽ hơn cũng như thống nhất nhiều danh pháp về hội chứng sóng J bao gồm tái cực sớm và hội chứng Brugada. Chúng tôi xin giới thiệu Bản đồng thuận về hội chứng sóng J với mong muốn cung cấp cho các đồng nghiệp những cập nhật mới nhất về vấn đề này.
Hướng dẫn đồng thuận này được các Hội Nhịp tim Châu Á Thái Bình Dương (Asia Pacific Heart Rhythm Society: APHRS), Hội Nhịp Tim châu Âu (European Heart Rhythm Association: EHRA), Hội Nhịp Tim (Heart Rhythm Society: HRS), Hội Tạo nhịp Tim và Điện sinh lý Mỹ La tinh (Latin American Society of Cardiac Pacing and Electrophysiology) thông qua và xuất bản ngày 13/07/2016.
Các từ quan trọng
Đột tử tim (Sudden cardiac death); sóng J (J wave); Hội chứng Brugada (Brugada syndrome); Hội chứng tái cực sớm (Early repolarization syndrome); Rối loạn nhịp tim (Cardiac arrhythmia); Rung thất (Ventricular fibrillation); Hội chứng rối loạn nhịp tim di truyền (Inherited cardiac arrhythmia syndrome).
Lời mở đầu
Các hội chứng sóng J (J-wave syndromes: JWSs), gồm hội chứng Brugada (BrS) và hội chứng tái cực sớm (ERS), đã thu hút sự quan tâm của cộng đồng tim mạch học trong hơn 2 thập kỷ qua sau khi xác định BrS là một thực thể lâm sàng mới do Pedro và Josep Brugada đưa ra vào năm 1992. [1] Tác động lâm sàng của ERS chưa được đánh giá đầy đủ cho đến tận năm 2008. [2 - 4] Các hội nghị đồng thuận dành cho BrS đã được tổ chức vào năm 2000 và năm 2004 [5,6], nhưng một hội nghị đồng thuận đặc biệt tập trung vào ERS chưa được nhóm họp trước đây ngoại trừ bàn về thuật ngữ, cũng như các hướng dẫn cho cả hai hội chứng đã được xem xét lần cuối cùng vào năm 2013. [7] Rất nhiều thông tin mới đã xuất hiện từ đó. Diễn đàn hiện nay được tổ chức để đánh giá các thông tin mới và nêu bật các khái niệm mới về chẩn đoán phân biệt, tiên lượng, cơ chế tế bào và ion, cũng như cách tiếp cận điều trị JWSs. Các chuyên gia hàng đầu, bao gồm các thành viên của Hội Nhịp tim (HRS), Hội Nhịp Tim Châu Âu (EHRA), Hội Nhịp Tim Châu Á Thái Bình Dương (APHRS), đã họp tại Thượng Hải, Trung Quốc vào tháng 4 năm 2015. Nhóm Công tác với việc xem xét các khái niệm mới và đánh giá các bằng chứng mới cho hoặc là chống lại các thủ thuật chẩn đoán và điều trị riêng biệt. Mọi nỗ lực đã được thực hiện để tránh bất kỳ xung đột lợi ích thực tế, tiềm ẩn hoặc cảm nhận nào có thể nảy sinh do mối quan hệ bên ngoài hoặc lợi ích cá nhân. Báo cáo đồng thuận này nhằm hỗ trợ các nhà cung cấp dịch vụ chăm sóc sức khoẻ trong việc ra quyết định lâm sàng. Tuy nhiên, phán quyết cuối cùng về chăm sóc một bệnh nhân cụ thể phải do nhà cung cấp dịch vụ chăm sóc sức khoẻ thực hiện dựa trên tất cả các sự kiện và hoàn cảnh bệnh nhân biểu hiện.
Các thành viên của nhóm Công tác này được lựa chọn để đại diện cho các chuyên gia tham gia vào việc chăm sóc y tế cho bệnh nhân với JWS, cũng như những người tham gia nghiên cứu về các cơ chế gây ra các hội chứng này. Các chuyên gia được lựa chọn trong lĩnh vực này đã tiến hành rà soát toàn diện y văn. Đánh giá các phương pháp chẩn đoán, phân tầng nguy cơ, cách tiếp cận điều trị, cũng như nhìn nhận sâu sắc hơn về cơ chế được thực hiện, bao gồm đánh giá tỷ lệ nguy cơ /lợi ích. Mức độ bằng chứng và sức mạnh của việc khuyến cáo các lựa chọn điều chỉnh riêng biệt được cân nhắc và phân loại. Các khuyến cáo với các chỉ dẫn class được lấy từ các tuyên bố hoặc hướng dẫn của HRS, EHRA, APHRS và/hoặc ESC. [8,9] Các khuyến cáo không có chỉ định class được lấy từ sự đồng thuận nhất trí của các tác giả. Các khuyến nghị đồng thuận trong tài liệu này sử dụng các phân loại Class I, IIa, IIb và III thường được sử dụng và ngôn ngữ tương ứng: "được đề nghị" cho một khuyến cáo đồng thuận class I; "có thể hữu ích" hoặc "hợp lý" đối với khuyến cáo đồng thuận của class IIa; "có thể được xem xét" đối với khuyến cáo đồng thuận của class IIb; và "không được khuyến khích" đối với khuyến cáo đồng thuận class III.
Giới thiệu
Sự xuất hiện của các sóng J chiếm ưu thế trên điện tâm đồ (ECG) đã được báo cáo từ lâu trong các trường hợp hạ thân nhiệt [10-12] và tăng kali máu [13,14]. Gần đây, sóng J đã được nhấn mạnh liên kết với rối loạn nhịp thất. [15] Trong các tình huống này, sóng J điển hình có thể có bề rộng và cao khi suất hiện đoạn ST chênh lên, như ở các trường hợp BrS. Ở người, sóng J bình thường thường xuất hiện khi chênh lên của đoạn ST, với một phần của sóng J được xen vào bên trong QRS. Một mẫu tái cực sớm (ERP) trong ECG, bao gồm một sóng J riêng biệt hoặc điểm J chênh lên, hoặc sự chễ đôi (notch) hoặc líu díu (slur) ở phần đầu cuối của QRS có và không có sự chênh lên của đoạn ST, theo truyền thống được xem là lành tính. [16,17] Đặc tính lành tính của ERP đã được thử thách vào năm 2000.[18] Dựa trên số liệu thực nghiệm cho thấy biểu hiện ECG này có xu hướng phát triển nhịp nhanh thất đa hình (VT) và rung thất (VF) trong các can thiệp tưới máu mạch vành.[15,18 - 20] Xác nhận giả thuyết này đã được Haissaguerre và cộng sự,[2] Nam và cộng sự,[3] và Rosso cùng cộng sự đưa ra 8 năm sau. Các nghiên cứu trên cùng với các nghiên cứu dựa trên dân số khác đã cung cấp bằng chứng lâm sàng về nguy cơ gia tăng phát triển các biến cố loạn nhịp đe dọa tính mạng và tử vong đột ngột do tim (SCD) trong số các bệnh nhân có biểu hiện ERP, đặc biệt ở các chuyển đạo dưới và bên - dưới. Sự thiếu đồng thuận về thuật ngữ liên quan đến tái cực sớm (ER) đã dẫn tới nhiều nhầm lẫn và không nhất quán trong các báo cáo [21 - 23] Một báo cáo thống nhất gần đây của chuyên gia tập trung vào các thuật ngữ của ER khuyến cáo chóp (peak) của kết thúc QRS chẽ đôi (notch) và/hoặc khởi đầu (onset) của kết thúc QRS líu díu (slur) được gọi như là Jp và Jp cần vượt quá 0,1 mV ở ≥ 2 chuyển đạo dưới và/hoặc bên liên tiếp của ECG 12 chuyển đạo chuẩn đối với biểu hiện ER [24]. Nó đã được khuyến cáo thêm sự bắt đầu của kết thúc QRS chẽ đôi hoặc sóng J được gọi như Jo và kết thúc như Jt.
ERS và BrS được cho là đại diện cho 2 biểu hiện của JWS. Cả hai hội chứng này liên quan đến khả năng dễ bị tổn thương do sự phát triển VT đa hình và VF dẫn đến SCD [1-3,5] ở người trưởng thành trẻ tuổi mà không có bệnh tim cấu trúc rõ ràng và đôi khi là hội chứng đột tử ở trẻ sơ sinh.[25-27] Khu vực thường bị ảnh hưởng nhiều nhất trong BrS là đường ra thất phải (RVOT); Trong ERS, khu vực này là vùng dưới của thất trái (LV).[2,4,28 - 32] Do đó, BrS được đặc trưng bằng các sóng J chiến ưu thế biểu hiện như sự chênh lên của đoạn ST type vòm ở các chuyển đạo trước tim phải V1 -V3, trong khi ERS có đặc điểm sóng J, Jo chênh lên, chẽ đôi hoặc líu díu của phần kết thúc của QRS, đoạn ST hoặc Jt chênh lên ở chuyển đạo bên (type 1), bên dưới (type 2), hoặc dưới bên cộng với trước hoặc chuyển đạo thất phải (RV) (type 3).[15] ERP thường thấy ở những cá thể khoẻ mạnh, đặc biệt là ở nam thanh niên, cá nhân da đen và vận động viên. ERP cũng được quan sát thấy trong các điều kiện mắc phải, gồm hạ thân nhiệt và thiếu máu cục bộ.[15,33,34] Khi kết hợp với VT/VF khi không có bệnh tim, mẫu tái cực sớm (ERP) được gọi là hội chứng tái cực sớm (ERS).
Tỷ lệ hiện mắc của BrS với ECG type 1 ở người lớn ở các nước châu Á cao hơn ở các nước châu Á, như Nhật Bản (0,15% - 0,27%) [35,36] và Phi-líp-pin (0,18%), [37] và ở người Mỹ gốc Nhật ở Bắc Mỹ ( 0,15%) [38] so với các nước phương Tây, bao gồm châu Âu (0% - 0,017%) [39 - 41] và Bắc Mỹ (0,005% -0,1%). [42,43] Ngược lại, tỷ lệ ERP ở các chuyển đạo dưới và / hoặc bên với sự chênh lên của điểm J ≥ 0,1 mV dao động từ 1% đến 24% và đối với sự chênh lên của điểm J > 0,2 mV dao động từ 0,6% đến 6,4% [44-46]. Không có sự khác biệt khu vực có ý nghĩa trong tỷ lệ ERP đã được thông báo.[47] Tuy nhiên, ERP phổ biến đáng kể hơn ở người da đen so với người ở da trắng gốc đông nam châu Âu (Caucasians). Rất ít báo cáo về sự khác biệt giữa các vùng trong việc thể hiện ERS. ERP xuất hiện phổ biến hơn ở người Úc gốc Thổ Dân so với người Úc Da trắng.[48]
Cập nhật về chẩn đoán BrS
Theo báo cáo đồng thuận năm 2013 về rối loạn nhịp tim di truyền [8] và hướng dẫn năm 2015 cho điều chỉnh các bệnh nhân rối loạn nhịp thất và ngăn ngừa SCD [9] : "BrS được chẩn đoán ở bệnh nhân có chênh lên của ST với hình thái type 1 ≥2 mm ở ≥ 1 chuyển đạo trong số các chuyển đạo trước tim V1, V2, đặt ở các khoảng liên sườn thứ 2, 3 hoặc 4 xuất hiện hoặc tự phát hoặc sau test thuốc thúc đẩy bằng sử dụng các thuốc chống rối loạn nhịp Class I. BrS được chẩn đoán ở bệnh nhân có type 2 hoặc 3 với đoạn ST chênh lên ≥1 chuyển đạo trong số các chuyển đạo trước tim phải V1, V2 ở khoảng liên sườn thứ 2, thứ 3 hoặc thứ 4 khi test thuốc thúc đẩy bằng đường tĩnh mạch gồm các thuốc chống loạn nhịp Class I tạo ra hình thái ECG type I".
Nhóm công tác hiện nay lo ngại điều này có thể dẫn đến chẩn đoán BrS quá mức, đặc biệt ở những bệnh nhân biểu hiện ECG type 1 sau test thử bằng thuốc. Dữ liệu cho thấy dân số sau này có nguy cơ rất thấp và tỷ lệ dương tính giả được giả định do thử bằng thuốc không phải không đáng kể. Mặc dù đã tiến hành một quy trình nghiêm ngặt để đưa ra các hướng dẫn trước nhưng vẫn không có tiêu chuẩn vàng để xác định chẩn đoán, đặc biệt ở những bệnh nhân có ít bằng chứng về bệnh. Theo đó, người ta khuyến cáo nên áp dụng các tiêu chuẩn chẩn đoán và hệ thống điểm số cho BrS. Phù hợp với khuyến cáo của các hướng dẫn năm 2013 và 2015, chỉ có ST chênh lên type 1 ("kiểu vòm") được xem xét chẩn đoán BrS (Hình 1) và BrS có đặc điểm là đoạn ST chênh lên > 2 mm (0,2 mV) trong ≥ 1 chuyển đạo trước tim phải (V1 -V3) ở khoang liên sườn thứ 4, 3, hoặc 2. Tuy nhiên, như một sự khởi đầu từ hướng dẫn, báo cáo đồng thuận khuyến cáo khi đoạn ST chênh lên type 1 được bộc lộ bằng sử dụng block kênh natri (Bảng 1), chẩn đoán BrS cần yêu cầu bệnh nhân cũng có một trong các điều sau đây: VF hoặc VT đa hình, ngất có thể do nguyên nhân rối loạn nhịp tim, tiền sử gia đình có SCD ở tuổi < 45 với khám nghiệm tử thi âm tính, ECG kiểu vòm trong các thành viên trong gia đình, hoặc hô hấp ngắc ngoải ban đêm, có khả năng tạo ra VT/VF với các nhát bóp sớm 1 hoặc 2 giúp chẩn đoán BrS trong những trường hợp này. [50]
Type 2 ("type yên ngựa") hoặc type 3 ST chênh lên không thể thay thế type 1, ngoại trừ chuyển sang type 1 với sốt hoặc thử thuốc chẹn kênh natri. Thử thuốc - type 1 được tạo ra có thể được sử dụng để chẩn đoán BrS chỉ khi được kèm theo một trong các tiêu chí nêu trên. Loại 2 có đặc điểm là chênh lên của đoạn ST ≥ 0,5 mm (thường ≥2 mm ở V2) ở ≥ 1 chuyển đạo trước tim phải (V1 -V3), tiếp theo là ST lồi lên. Đoạn ST tiếp theo là sóng T dương ở V2 và hình thái có thể thay đổi V1. Type 3 được đặc trưng bằng một hình lưng ngựa hoặc vòm với đoạn ST chênh lên < 1mm. Vị trí của các chuyển đạo trước tim phải ở các vị tri trên hơn (ở các khoang liên sườn thứ 3 hoặc thứ 2) trên ECG 12 chuyển đạo lúc nghỉ hoặc ECG Holter 12 chuyển đạo làm tăng độ nhạy cảm của ECG. [51-53] Người ta khuyến cáo ghi ECG được thực hiện ở các vị trí chuẩn và vị trí cao hơn đối với các chuyển đạo V1 và V2. Veltman và cộng sự [54] cho thấy việc định vị RVOT bằng chụp cộng hưởng từ (MRI) tương quan với sự chênh lên của đoạn ST type 1 trong BrS và vị trí chuyển đạo theo khu vực RVOT cải thiện chẩn đoán BrS. Điều thú vị là, trong hầu hết các trường hợp, mẫu type 1 được xác định ở khoang liên sườn 3 ở vị trí xương ức và cạnh ức trái.[54] Trong việc xem xét ECGs của một thuần tập lớn bệnh nhân BrS, Richter và cộng sự[55]kết luận, chuyển đạo V3 không mang lại thông tin chẩn đoán trong BrS.
Hệ thống thang điểm chẩn đoán BrS được đề xuất, được gọi là Thang điểm BrS Thượng Hải, được trình bày ở Bảng 2. Các khuyến cáo này dựa trên tài liệu sẵn có và kinh nghiệm lâm sàng của các thành viên Nhóm Chuyên trách. [8; 56 - 60]Trọng số của các biến dựa trên ý kiến chuyên gia từ các nghiên cứu thuần tập được thông báo thường không bao gồm tất cả các biến được trình bày. Do đó, các hệ số trọng lượng nghiêm ngặt, khách quan không phải là nguồn gốc từ các yếu tố nguy cơ quy mô lớn và các tập dữ liệu kết quả. Tuy nhiên, các tác giả tin rằng một số trọng số suy diễn có thể có lợi khi áp dụng cho bệnh nhân. Như với tất cả các khuyến cáo như vậy, chúng sẽ cần phải trải qua quá trình xác nhận ban đầu và đang diễn ra trong các nghiên cứu trong tương lai.
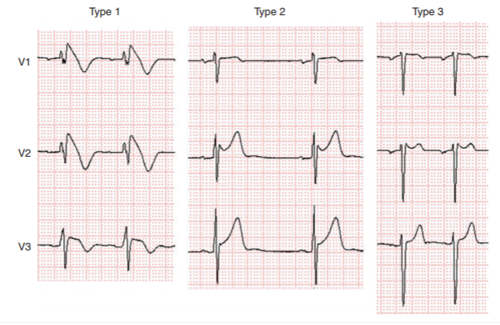
Hình 1. Ba type ST chênh lên kết hợp với Hội chứng Brugada. Chỉ có type 1 là chẩn đoán hội chứng Brugada.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












