Bệnh lõm ngực là một loại dị tật hay gặp nhất trong số các dị tật biến dạng về lồng ngực. Những bệnh nhân lõm ngực có triệu chứng rõ làm giảm chất lượng cuộc sống nên được phẫu thuật chỉnh sửa.
Bệnh lõm ngực là một loại dị tật hay gặp nhất trong số các dị tật biến dạng về lồng ngực. Những bệnh nhân lõm ngực có triệu chứng rõ làm giảm chất lượng cuộc sống nên được phẫu thuật chỉnh sửa. Có nhiều phương pháp phẫu thuật nâng ngực lõm đã được báo cáo nhưng thông dụng nhất vẫn là kỹ thuật của Ravitch và Nuss. Kỹ thuật Ravitch là một kỹ thuật tàn phá lớn thành ngực, để lại sẹo lớn và xấu và có nhiều tai biến phẫu thuật. Chúng tôi áp dụng phương pháp phẫu thuật của Nuss, đánh giá kết quả phẫu thuật sau 1 năm (từ tháng 9/2007 tới tháng 9 năm 2008) với 64 bệnh nhân ở một cơ sở phẫu thuật là Bệnh viện Chợ Rẫy.
Bệnh lõm ngực là một loại dị tật hay gặp nhất trong số các dị tật biến dạng về lồng ngực. Những bệnh nhân lõm ngực có triệu chứng rõ làm giảm chất lượng cuộc sống nên được phẫu thuật chỉnh sửa. Có nhiều phương pháp phẫu thuật nâng ngực lõm đã được báo cáo nhưng thông dụng nhất vẫn là kỹ thuật của Ravitch và Nuss. Kỹ thuật Ravitch là một kỹ thuật tàn phá lớn thành ngực, để lại sẹo lớn và xấu và có nhiều tai biến phẫu thuật. Chúng tôi áp dụng phương pháp phẫu thuật của Nuss, đánh giá kết quả phẫu thuật sau 1 năm (từ tháng 9/2007 tới tháng 9 năm 2008) với 64 bệnh nhân ở một cơ sở phẫu thuật là Bệnh viện Chợ Rẫy.
PT Nuss là loại PT can thiệp tối thiểu chỉ có 2 đường rạch da khoảng 2 cm ở 2 bên lồng ngực, qua đó luồn thanh kim loại qua trung thất trước, trước tim, sau xương ức, xoay thanh ngực tạo hình vòm nâng ngực lõm lên.
Trong số 64 ca đã phẫu thuật, có 2 bệnh nhân có di lệch thanh ngực. 62 bệnh nhân có kết quả rất tốt. Biến chứng sau mổ có 1 ca tràn khí sau mổ phải đặt lại ống dẫn lưu ngực. Sau này với kỹ thuật đuổi khí cuối cuộc mổ, chúng tôi không phải đặt ống dẫn lưu ngực nữa và biến chứng tràn khí cũng chỉ có ở 1 bn, phải đặt ống dẫn lưu ngực lại.
Tuổi trung bình bệnh nhân được phẫu thuật là 14, nhỏ nhất là 5 và lớn nhất là 24. Lượng máu mất trung bình trong phẫu thuật là 10 m l(qua ống dẫn lưu). Sau khi chuyển đổi kỹ thuật không đặt ống dẫn lưu thì không có lượng máu mất. Thời gian nằm viện sau mổ trung bình là 7 ngày. Không có bn nào bị nhiễm trùng vết mổ hay trong ngực.
Kết luận: Phương pháp phẫu thuật can thiệp tối thiểu của Nuss là một kỹ thuật an toàn với tỷ lệ thành công cao.
Pectus Excavatum is the most common type of congenital chest wall deformity. Patients with pectus excavatum who are symptomatic that reduced the quality of life should be corrected surgically. There have been many reported methods to correct the concave-in chest but the Ravitch and the Nuss techniques are most frequently applied. The Ravitch technique have been shown to be too invasive to the chest wall leaving large ugly scaring. The Nuss technique is gradually accepted worldwide as an effective and minimally invasive technique. We evaluated over one year at one center (Cho Ray Hospital; from Sept. 2007 to Sept. 2008) experience of pectus excavatum repair on 64 patients using the Nuss technique.
Nuss technique is a minimally invasive operation with only two small incisions(2 cm each) on each side of the chest. With one or two stainless pectus bars inserting through the mediastinum the sunken chest is elevated up.
Of 64 patients sugically repaired, only 2 had bar dislocation, 62 have excellent results. Of the two cases with bar dislocation, one required second operation and the bar was correctly positioned
Complications including 1 case with air trapping after taking out chest tubes which required a chest tube again to evacuate it. Lately we did not apply any chest tubes but performed a maneuver to expel air out of the pleural cavities before closing both side wounds. With this technique, only one patient had air trap problem that required a chest tube to assist evacuation.
The average age is 14, ranging from 5 to 25 years old. Average blood lost is 10 ml (with chest tube applying technique) and when we apply non-chest tube technique, the blood lost is zero. The post – op hospitalization is 7 days and no any infection were encountered
Conclusion: The minimally invasive technique of Nuss is safe with an excellent result rate.
Bệnh lõm ngực bẩm sinh (Pectus Excavatum) hay còn gọi là ngực phễu (funnel chest) là một thể bệnh phổ biến nhất trong nhóm các bệnh gây biến dạng lồng ngực bẩm sịnh. Lồng ngực bị lõm vào trong ở phía trước. Xương ức bị ảnh hưởng nhiều nhất, không còn ở vị trí bình thường mà một phần thường là phía dưới mũi ức bị lõm vào trong. Bệnh được mô tả từ những năm 1900 nhưng tới cuối những năm 1930 mới được Ochsner và De Bakey mô tả và điều trị. Cơ chế bệnh sinh là do tăng sản quá mức các sụn sườn trong quá trình phát triển của trẻ đẩy xương ức lõm vào trong lồng ngực.
Nguyên nhân gây bệnh: Chưa có bằng chứng về gen liên quan tới bệnh. Một vài nghiên cứu cho thấy có yếu tố gia đình (35% theo Andre Hebra, South Florida School of Medicine). Bệnh có thể gắn với dị tật khác: Marfan syndrome. Tuy vậy trong 75 bn ở Việt Nam đã phẫu thuật hoặc đã đăng ký tại khoa ngoại LN BV Chợ Rẫy, không thấy có yếu tố gia đình (đều là trẻ duy nhất trong gia đình bị bệnh, bố mẹ họ hàng không có ai bị cùng bệnh). Có 1 bn có H/C Marfan
Tỷ lệ mắc bệnh: 1/ 300 – 400 trẻ (Mỹ). VN chưa có thống kê.
Cơ chế bệnh sinh: Là quá trình quá phát các sụn sườn và sự phát triển không tương xứng giữa lồng ngực và các tạng trong lồng ngực làm xương ức lõm lại.
Trẻ bị lõm ngực thường mặc cảm, không tự tin, ngần ngại hoặc chối bỏ các hoạt động có lộ phần ngực trước đám đông như khi tắm biển, chơi thể thao.
Việc chèn ép tim và phổi cũng là một vấn đề. Tuy bình thường việc chèn ép này không thấy rõ nhưng khi lao động nặng hoặc leo thang gác, chơi thể thao thì việc chèn ép biểu hiện rất rõ, bệnh nhân thường thấy mệt nhanh và hụt hơi.
Đau cũng thường thấy ở trẻ lõm ngực. Lý do là do biến dạng xương, do căng cơ, do tư thế gò bó, không thoải mái trong sinh hoạt và nghỉ ngơi.
Tuổi phẫu thuật cho các cháu từ khoảng 6 – 18 tuổi. Dưới 6 tuổi chỉ mổ cho các cháu có chèn ép nặng và cũng chỉ nên làm cho cháu từ 5 tuổi trở lên. Các cháu nhỏ quá không biết nghe lời, không biết tự bảo vệ mình sau phẫu thuật. Trên 18 tuổi thì phẫu thuật khó và có nhiều biến chứng. Tuy nhiên chúng tôi đã mổ cho các cháu tới 24 tuổi mà không có biến chứng nào.
Lõm ngực được phân ra 1/3 trên, 1/3 giữa, và 1/3 dưới so với xương ức. Nó còn được chia theo đối xứng và không đối xứng, dạng hố sâu hay thung lũng.
Nếu không được phẫu thuật, bệnh sẽ diễn biến ngày một rõ nét hơn, xương cứng hơn. Các biện pháp không phẫu thuật như vật lý trị liệu, tập thể hình chưa cho thấy có kết quả cải thiện bệnh. Các triệu chứng như chèn ép tim phổi hoặc thái độ mặc cảm với bộ ngực của mình vì thế tồn tại suốt đới với người bệnh.
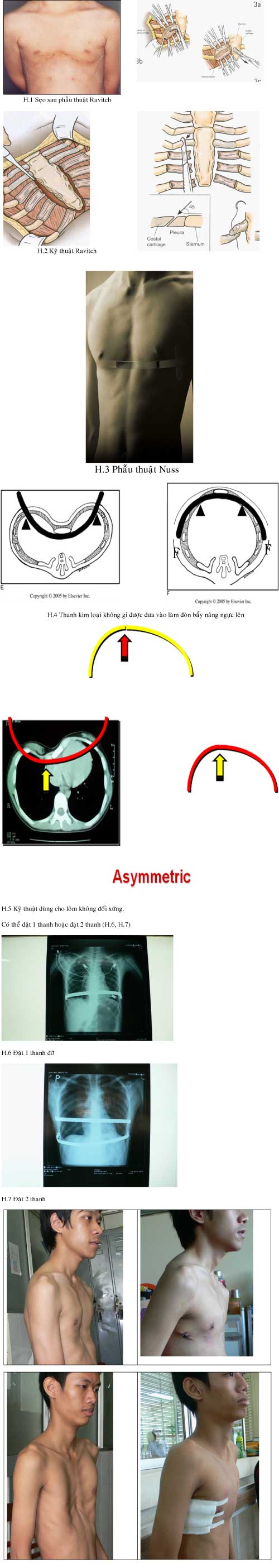
Năm 1949, Ravitch báo cáo kỹ thuật chỉnh sửa bằng cách lấy bỏ sụn sườn quá phát nhưng giữ lại màng sụn và cố định xương ức ở vị trí bình thường. Các sụn sườn sau đó sẽ phát triển theo các màng sụn để lại và tạo một khung mới giữ xương ức ở vị trí đã được chỉnh sửa và cố định. Sau đó, phẫu thuật được cải biên, dùng thêm một thanh đỡ (bar) bằng thép không gỉ để đỡ xương ức. Trong gần 50 năm phẫu thuật Ravitch (cải biên) được coi là phẫu thuật duy nhất và chuẩn mực để sửa chữa dị dạng lõm ngực bẩm sinh (H.2). Tuy nhiên đây là phẫu thuật gây tàn phá, để lại sẹo lớn và một lồng ngực tuy không lõm nhưng cũng không đẹp.(H.1) Năm 1998, Donald Nuss giới thiệu phẫu thuật ít can thiệp (Nuss procedure), luồn 1 hoặc 2 thanh kim loại qua ngực để nâng phần ngực lõm lên (H.3, H.4). Phẫu thuật này ngày càng được chấp nhận như một phương pháp thay thế cho kỹ thuật của Ravitch. Khi Nuss đưa ra phẫu thuật vào năm 1988, phẫu thuật chủ yếu dành cho nhi khoa và cũng chỉ dành cho loại lõm ngực cân đối (điểm lõm nhất nằm chính giữa xương ức và cân xứng 2 bên ngực). Tuy nhiêu có rất nhiều trẻ em lớn và cả người lớn nữa cũng mắc dị dạng này. Dị dạng cũng không chỉ là đối xứng mà còn có cả lệch trái, lệch phải hoặc dạng lưng lạc đà. Vì vậy mà phẫu thuật Nuss cũng được nhiều phẫu thuật viên trên thế giới cải biên nhiều để có thể áp dụng trên cả trẻ lớn và người lớn, áp dụng cả với những lõm ngực bất đối xứng (H.5).
• Tuổi trung bình: 14
• Lượng máu mất trung bình: 10 ml
• Thời gian nằm viện trung bình sau mổ: 7 ngày
• Kết quả rất tốt, bn gia đình hoàn toàn hài lòng: 62
• Kết quả tốt: 02 (Đau kéo dài sau mổ: 01, thanh di lệch nhẹ, không phải mổ lại)
• Di lệch nhiều phải mổ lại sau 4 ngày: 01
Tất cả các bệnh nhân đều được theo dõi định kỳ, tới nay chưa phát hiện biến chứng nào. Các cháu đều đi học và sinh hoạt bình thường.
Kết luận:
Phẫu thuật can thiệp tối thiểu sửa chữa bệnh lõm ngực bẩm sinh dùng thanh đỡ kim loại là một phẫu thuật an toàn, có hiệu quả cao, chỉnh sửa gần như hoàn toàn tình trạng lõm ngực. Phẫu thuật chỉ để lại 2 sẹo nhỏ 2 bên ngực. Thời gian nằm viện ngắn, rất ít biến chứng.
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












