VAI TRÒ NỀN TẢNG CỦA ĐIỀU TRỊ NỘI KHOA TỐI ƯU
Với chứng cứ từ những thử nghiệm lâm sàng đã đề cập ở trên, điều trị nội khoa tối ưu có vai trò nền tảng và quan trọng ở bệnh nhân bệnh tim thiếu máu cục bộ ổn định.
Can thiệp mạch vành qua da không chứng minh được tính ưu thế trong việc giảm các biến cố tim mạch so với điều trị nội khoa tối ưu đơn thuần trong các nghiên cứu MASS-II, COURAGE, BARI 2D …, ngay cả ở các bệnh nhân nguy cơ cao như đái tháo đường, tổn thương đoạn gần động mạch xuống trước trái, giảm phân suất tống máu thất trái, lớn tuổi, bệnh thận mạn …Ngoài ra, điều trị nội khoa tối ưu giảm triệu chứng đau thắt ngực không thua kém CTMVQD qua kết quả của nghiên cứu ORBITA được xuất bản gần đây. Vì những lý do đó, điều trị nội khoa tối ưu mang tính cốt lõi trong chiến lược điều trị và chỉ CTMVQD trong một số trường hợp có chỉ định mang lợi ích thực sự cho bệnh nhân.
Mục tiêu của điều trị bệnh tim thiếu máu cục bộ ổn định là giảm triệu chứng và cải thiện tiên lượng. Chiến lược điều trị bao gồm thay đổi lối sống, kiểm soát các yếu tố bệnh động mạch vành, điều trị thuốc dựa vào chứng cứ và giáo dục bệnh nhân. Điều trị nội khoa có thể đạt cả hai mục tiêu của bệnh tim thiếu máu cục bộ ổn định là giảm đau thắt ngực và ngăn ngừa các biến cố tim mạch. Thế nào là điều trị nội khoa tối ưu ở bệnh nhân bệnh tim thiếu máu cục bộ ổn định? Theo khuyến cáo của Hội Tim Châu Âu năm 2013, điều trị nội khoa tối ưu gồm ít nhất một thuốc giảm đau thắt ngực/thiếu máu cục bộ cơ tim và các thuốc phòng ngừa các biến cố tim mạch (mức độ khuyến cáo: I) [2].
Giảm triệu chứng đau thắt ngực: các thuốc chống đau thắt ngực cùng với thay đổi lối sống, tập thể dục thường xuyên và giáo dục bệnh nhân có thể giảm thiểu hoặc loại trừ triệu chứng dài hạn. Vì tất cả các thuốc chống đau thắt ngực (ức chế beta, ức chế canxi, nitrat, trimetazidine, ivabradine, nicorandil và ranolazine) có hiệu quả và mức độ chứng cứ tương đương nhau nên chúng ta cần loại trừ quan điểm thuốc hàng thứ nhất hay hàng thứ hai mà thay vào đó, các thuốc này xếp hàng ngang nhau. Hơn nữa, bệnh nhân bệnh tim thiếu máu cục bộ ổn định có một số bệnh đồng mắc và đau thắt ngực có thể do nhiều cơ chế sinh lý bệnh khác nhau. Ngoài tác dụng giảm đau ngực, một số thuốc có các đặc tính phụ có thể hữu ích, phụ thuộc vào bệnh đồng mắc và các cơ chế của bệnh tim thiếu máu cục bộ ổn định. Đã đến lúc chúng ta cần đề xuất một cách tiếp cận mới khác biệt, cá thể hóa dành cho các bệnh nhân dựa vào đặc điểm lâm sàng, bệnh đồng mắc và cơ chế sinh lý bệnh: tiếp cận ‘kim cương’(phương pháp này được xuất bản vào năm 2018 do nhóm chuyên gia gồm Ferrari R và cộng sự với nhiều kinh nghiệm và quan tâm về bệnh tim thiếu máu cục bộ ổn định đã họp tại Đại học Ferrara, Italy đề xuất). Phương pháp tiếp cận ‘kim cương’ có thể phù hợp hơn các khuyến cáo hiện tại để hướng dẫn các bác sĩ lâm sàng chọn lựa chế độ thuốc thích hợp nhất trong đơn trị liệu hoặc phối hợp thuốc đối với từng bệnh nhân (Hình 5, 6).
Phòng ngừa các biến cố tim mạch: những nỗ lực phòng ngừa nhồi máu cơ tim và tử vong trong bệnh tim thiếu máu cục bộ ổn định tập trung chủ yếu vào giảm tỉ lệ mới mắc các biến cố huyết khối cấp tính và sự phát triển của rối loạn chức năng thất trái. Các mục tiêu này có thể đạt được bằng cách dùng thuốc (thuốc kháng tiểu cầu, statins, ức chế men chuyển/ức chế thụ thể angiotensin II) và điều chỉnh lối sống: (i) giảm tiến triển xơ vữa động mạch; (ii) ổn định mảng xơ vữa bằng cách giảm viêm và (iii) phòng ngừa huyết khối, ngăn chặn nứt vỡ hoặc xói mòn mảng xơ vữa.
Điều trị nội khoa tối ưu là can thiệp nền tảng, hiệu quả mạnh nhưng chỉ 29% bệnh nhân trong thử nghiệm SYNTAX (Synergy Between Percutaneous Coronary Intervention With Taxus and Cardiac Surgery) [77] được điều trị nội khoa tối ưu ban đầu; 35% đến 40% bệnh nhân được điều trị nội khoa tối ưu sau tái thông mạch vành. Các bệnh nhân được điều trị nội khoa tối ưu giảm 36% nguy cơ tương đối tử vong trong 5 năm (HR: 0,64; KTC 95%: 0,48-0,85 [P = 0,0002]).
Mặc dù thiếu chứng cứ cải thiện các kết cục lâm sàng ở bệnh nhân bệnh tim thiếu máu cục bộ ổn định, CTMVQD có vai trò không thể phủ nhận ở những bệnh nhân hội chứng mạch vành cấp, hẹp nặng thân chung động mạch vành trái và một số bệnh nhân chọn lọc.
KẾT LUẬN
Nhiều thử nghiệm lâm sàng đã xác định không có chứng cứ rằng chiến lược tái thông mạch vành (can thiệp mạch vành qua da hoặc phẫu thuật bắc cầu mạch vành) phối hợp với điều trị nội khoa tối ưu cải thiện các kết cục tim mạch ở bệnh nhân bệnh tim thiếu máu cục bộ ổn định so với điều trị nội khoa tối ưu đơn thuần. Hơn nữa, nhiều phân tích cũng thất bại trong việc nhận diện các phân nhóm nguy cơ cao có lợi từ chiến lược CTMVQD ban đầu. Nghiên cứu ORBITA cho thấy CTMVQD không cải thiện triệu chứng đau thắt ngực so với điều trị nội khoa tối ưu. Mô hình sinh lý bệnh trong đó hẹp động mạch vành là trung tâm không còn phù hợp trong kỷ nguyên mới của y học, thay vào đó là mô hình đa yếu tố với rối loạn chức năng vi mạch, rối loạn chức năng nội mô, co thắt mạch vành, viêm, rối loạn đông máu và tiểu cầu. Điều trị nội khoa luôn là điều trị nền tảng, giữ vai trò cốt lõi và quan trọng ở bệnh nhân bệnh tim thiếu máu cục bộ ổn định. Chiến lược điều trị đó bao gồm giảm đau thắt ngực với các thuốc được chọn lựa dựa vào bệnh đồng mắc, đặc điểm lâm sàng và sinh lý bệnh; và phòng ngừa các biến cố tim mạch. Trong thực hành lâm sàng hàng ngày, các bác sĩ cần nhận thức, sử dụng tích cực và hiệu quả những công cụ điều trị nội khoa đó cho các bệnh nhân bệnh tim thiếu máu cục bộ ổn định.
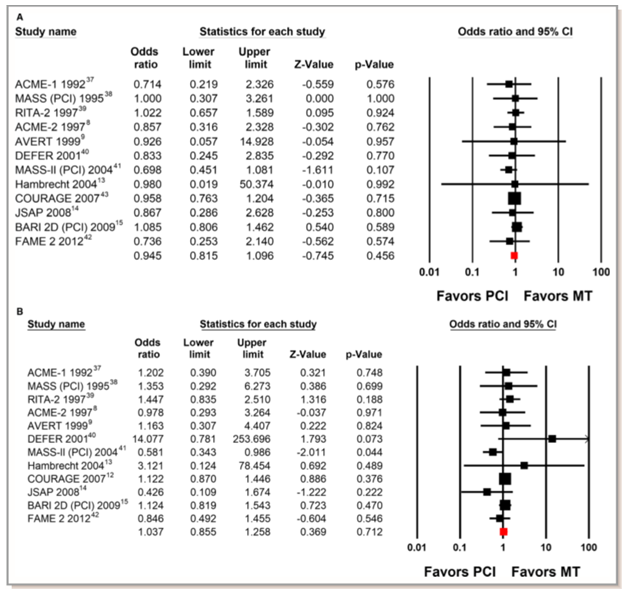
Hình 1. Các thử nghiệm so sánh can thiệp mạch vành qua da (PCI) và điều trị nội khoa (MT) về sống còn (A) và nhồi máu cơ tim không tử vong (B). (Chụp từ tài liệu gốc)
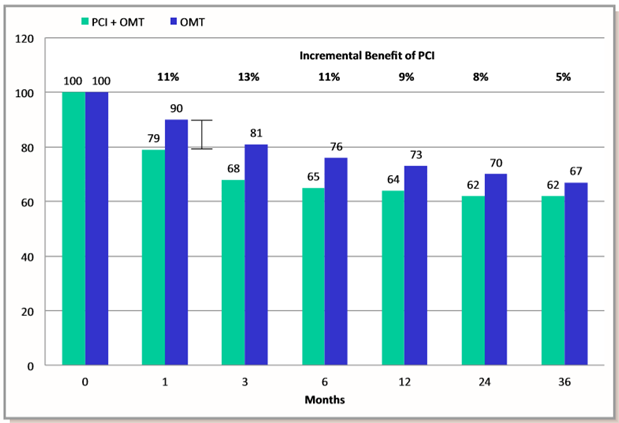
Hình 2. Tỉ lệ bệnh nhân đau thắt ngực theo thời gian trong nghiên cứu COURAGE. Sự khác biệt giữa nhóm can thiệp mạch vành qua da (PCI) cộng điều trị nội khoa tối ưu (OMT) so với nhóm điều trị nội khoa tối ưu đơn thuần không có ý nghĩa thống kê. (Chụp từ tài liệu gốc).
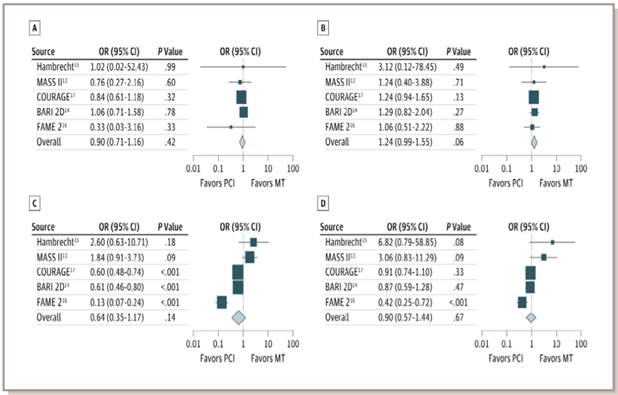
Hình 3. So sánh can thiệp mạch vành qua da (PCI) và điều trị nội khoa (MT) so với điều trị nội khoa đơn thuần ở bệnh nhân có thiếu máu cục bộ cơ tim. A: tử vong; B: nhồi máu cơ tim không tử vong; C: tái thông mạch vành khẩn; D: đau thắt ngực. (Chụp từ tài liệu gốc).
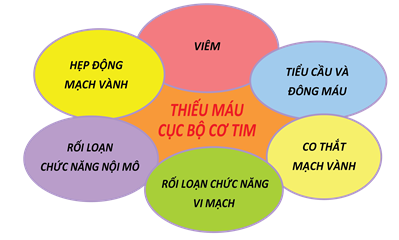
Hình 4. Mô hình sinh lý bệnh đương đại của bệnh tim thiếu máu cục bộ ổn định [75] (“thái dương hệ”của bệnh tim thiếu máu cục bộ đặt thiếu máu cục bộ cơ tim ở trung tâm của tiếp cận và hẹp động mạch vành là một trong các nguyên nhân của thiếu máu cục bộ cơ tim).
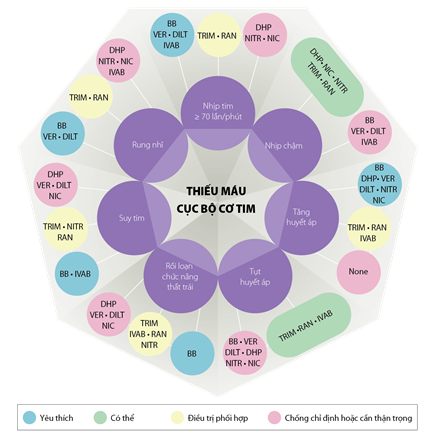
Hình 5. Phối hợp các thuốc chống đau thắt ngực dựa theo bệnh đồng mắc (Chụp từ tài liệu gốc) [79].BB: ức chế beta; DHP: ức chế canxi dihydropyridine; DILT: diltiazem; IVAB: ivabradine; NIC: nicorandil; NITR: nitrat; Non Sel-BB: ức chế beta không chọn lọc; RAN: ranolazine; Sel-BB: ức chế chọn lọc β1; TRIM: trimetazidine; VER: verapamil.
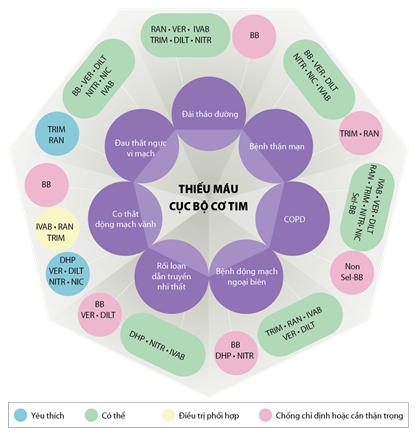
Hình 6. Phối hợp các thuốc chống đau thắt ngực dựa theo bệnh đồng mắc (Chụp từ tài liệu gốc) [79].BB: ức chế beta; DHP: ức chế canxi dihydropyridine; DILT: diltiazem; IVAB: ivabradine; NIC: nicorandil; NITR: nitrat; Non Sel-BB: ức chế beta không chọn lọc; RAN: ranolazine; Sel-BB: ức chế chọn lọc β1; TRIM: trimetazidine; VER: verapamil.
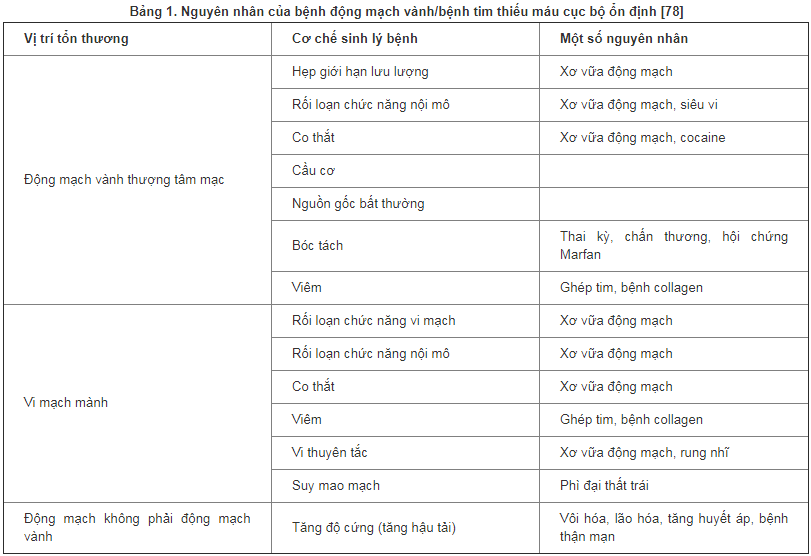
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












