Điều trị AAS đòi hỏi một cách tiếp cận đa phương thức và nhiều mặt, liên quan đến phòng ngừa, điều trị nội khoa, can thiệp nội mạch và phẫu thuật thích hợp. Nhiều báo cáo cho thấy phương pháp điều trị đa phương thức, bao gồm, nhưng không giới hạn, phẫu thuật tim, phẫu thuật mạch máu, điều trị nội tim mạch, chăm sóc hồi sức tích cực, gây mê tim, X quang can thiệp, cải thiện cả về tỷ lệ tử vong và giảm thời gian điều trị thích hợp.
IV. ĐIỀU TRỊ
Điều trị AAS đòi hỏi một cách tiếp cận đa phương thức và nhiều mặt, liên quan đến phòng ngừa, điều trị nội khoa, can thiệp nội mạch và phẫu thuật thích hợp. Nhiều báo cáo cho thấy phương pháp điều trị đa phương thức, bao gồm, nhưng không giới hạn, phẫu thuật tim, phẫu thuật mạch máu, điều trị nội tim mạch, chăm sóc hồi sức tích cực, gây mê tim, X quang can thiệp, cải thiện cả về tỷ lệ tử vong và giảm thời gian điều trị thích hợp.
IV.1. Thay đổi lối sống / Ngăn ngừa yếu tố nguy cơ
Nhận biết các yếu tố nguy cơ cần được điều chỉnh và điều trị dự phòng là cần thiết. Nhiều nghiên cứu đã thu thập các yếu tố nguy cơ liên quan đến AAS và đã xác định rằng tăng huyết áp và sử dụng thuốc lá là những yếu tố ảnh hưởng phổ biến nhất. Ngoài ra, các yếu tố nguy cơ khác bao gồm tăng lipid máu, sử dụng ma tuý, chấn thương dập trực tiếp, phát hiện các rối loạn mô liên kết tiềm ẩn, đột biến gen di truyền hoặc các yếu tố gây bệnh khác có liên quan cũng cần quan tâm. Nên kiểm tra định kỳ về tăng huyết áp và mỡ máu cao, cũng như đánh giá và khuyến khích cai thuốc lá và ma tuý.
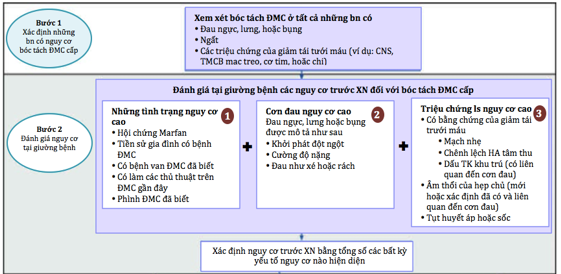
Hình 8. Cách tiếp cận chẩn đoán AD. ACS: Acute coronary syndrome; ADD: aortic dissection detection; BP: blood pressure; CNS: central nervous system; CXR: chest x-ray film; STEMI: ST-segment elevation myocardial infarction.
IV.2. Điều trị bằng thuốc
IV.2.1. Bóc tách động mạch chủ (hình 9)
AD type A có tiên lượng xấu và tỷ lệ tử vong chung trong bệnh viện là 30%, với tỷ lệ tử vong tăng 1 - 2% mỗi giờ sau nhập viện. Nếu được điều trị nội khoa mà không can thiệp phẫu thuật cấp cứu, tỷ lệ tử vong cao tới 58%, so với 26% khi có can thiệp phẫu thuật. Thông thường, AD được điều trị bằng phẫu thuật mở cửa sổ động mạch và cố định vạt gần bằng lòng động mạch giả (prosthetic graft). Ngược lại, bóc tách động mạch chủ type B không biến chứng được điều trị bảo tồn hơn bằng sử dụng thuốc cũng như can thiệp stent qua da. Trên thực tế, dữ liệu từ Cơ quan đăngký quốc tế về bóc tách động mạch chủ cấp tính (IRAD) đã chứng minh rằng bóc tách type B không biến chứng được điều trị bằng thuốc có giảm tỷ lệ tử vong so với những bệnh nhân được phẫu thuật (10% so với 32%, tương ứng). Hướng dẫn của cáchiệp hội Hoa Kỳ 2010 và ESC 2014 đề nghị điều trị nội khoa cho những bệnh nhân này. Điều trị ban đầu gồm kiểm soát đau và thuốc hạ huyết áp, với ức chế beta tiêm tĩnh mạch để làm giảm nhịp tim, giảm co bóp cơ tim và giảm huyết áp bằng cách giảm hậu tải – là những thành phần thiết yếu để giảm áp lực trên thành động mạch chủ.
a. Thuốc đối kháng thụ thể beta 1 adrenergic
Dùng thuốc chẹn beta tiêm tĩnh mạch (metoprolol, esmolol hoặc labetol) để giảm áp lực thành mạch bằng cách giảm nhịp tim và huyết áp, trong khi vẫn duy trì đầy đủ tưới máu não, mạch vành và thận là thuốc đầu tiên. Chỉ định thuốc chẹn beta nên bắt đầu trước khi giảm huyết áp động mạch bằng các thuốc giảm hậu tải khác. Các hướng dẫn khuyến cáo giảm huyết áp tâm thu xuống 100 - 120mmHg và nhịp tim dưới 60-80 nhịp/phút trong vòng 30 ph. Điều trị với thuốc chẹn beta giúp cải thiện khả năng sống sót ở tất cả các bệnh nhân bị AD cấp. Thuốc chẹn beta tác dụng ngắn esmolol thường là lựa chọn đầu tiên, và được dùng dưới dạng bolus ban đầu là 500 µg/kg và sau đó truyền liên tục từ 50 đến 200 µg/kg/phút. Labetolol là thuốc chẹn alpha, beta-adrenergic và có thể được chỉ định tiêm tĩnh mạch trong trường hợp cấp tính hoặc đường uống.Labetolol được dùng với liều ban đầu 20 mg IV trong 2 phút, và sau đó với liều 40 - 80 mg IV sau mỗi 15 phút (liều tối đa 300 mg), cho đến khi đạt được đáp ứng đầy đủ.Sau đó truyền tĩnh mạch thuốc liên tục với tốc độ 2 - 8 mg / phút.Propranolol và metoprolol có thể được sử dụng qua đường tĩnh mạch hoặc đường uống trong điều trị AD. Khi hở van động mạch chủ nặng do biến chứng của AD, cần thận trọng khi sử dụng thuốc chẹn beta. Ở bệnh nhân không dung nạp với thuốc chẹn beta, thuốc chẹn kênh canxi non-dihydropyridine (verapamil hoặc diltiazem) có thể được sử dụng thay thế. Các thuốc này có tác dụng inotropic và chronotropic âm tính nên không dùng cho bệnh nhân kẻm suy tim. Thuốc dùng qua dường tiêm tĩnh mạch với liều diltiazem 0,25 mg/kg trong 2 phút và sau đó tiếp tục dưới dạng tiêm truyền với tốc độ 5 - 15 mg/giờ, tùy thuộc vào hiệu quả. Trường hợp không có diltiazem hoặc chống chỉ định, dùng nicardipine thay thế. Một nghiên cứu đơn trung tâm cho thấy rằng các thuốc chẹn kênh canxi có liên quan đến việc cải thiện khả năng sống sót lâu dài ở những người bị AD type B.
b. Giảm hậu tải
Sau liều chẹn beta đầy đủ, giảm hậu tải là ưu tiên tiếp theo. Việc sử dụng thuốc ức chế men chuyển chưa được chứng minh là có lợi ích tử vong đáng kể. Tuy nhiên, sử dụng thuốc ức chế men chuyển được khuyến cáo để kiểm soát huyết áp bổ sung và có thể làm giảm các biến cố động mạch chủ ở những người bị bóc tách type B. Các nhóm thuốc bổ sung khác có thể được sử dụng để kiểm soát huyết áp bao gồm nitroprusside- có chức năng như một thuốc giãn mạch và thuốc an thần. Điều quan trọng cần phải nhớ: không bao giờ sử dụng thuốc giãn mạch như đơn trị liệu, vì điều này có thể làm tăng đột ngột áp lực thành động mạch chủ, dẫn đến tiến triển bóc tách.
c. Điều trị chống kết tập tiểu cầu
Hầu hết các hiệp hội y khoa lớn đều khuyến cáo hỗ trợ điều trị bằng các thuốc chống kết tập tiểu cầu, như aspirin hoặc kháng thụ thể P2Y12 như clopidogrel hoặc ticagrelor với phình ĐMC cấp (AAA) vì tiểu cầu được biết là phản ứng mạnh hơn. Không có chỉ định nào cho ức chế tiểu cầu cấp tính trong việc kiểm soát AD cấp tại thời điểm này nhưng đây là một lĩnh vực đang được nghiên cứu.
d. Các chất ức chế HMG-CoA reductase
Các nghiên cứu khác nhau đã chỉ ra rằng nhóm thuốc Statin ức chế men khử HMG-CoA làm giảm tốc độ tăng trưởng AAA cũng như giảm khả năng vỡ tái phát sau khi phẫu thuật sửa chữa. Tuy nhiên, trong khi thuốc Statin được biết là có đặc tính chống viêm, thì vai trò của Statin trong AAS hiện chưa rõ ràng.
e. Giảm đau
Đau làm tăng phản ứng giao cảm và do đó, làm tăng huyết áp động mạch, nên giảm đau là một cân nhắc quan trọng trong AAS. Kiểm soát đau bằng morphin sulfate, fentanyl hoặc thuốc tương tựopiat, là một khía cạnh quan trọng và thường bị bỏ qua trong điều trị AAS.
IV.2.2. Máu tụ trong thành động mạch
Vị trí của máu tụ trong thành động mạch có ảnh hưởng quan trọng đến điều trị, vì gia tăng tỷ lệ tử vong được ghi nhận với IHM gần vị trí gốc động mạch chủ đến van động mạch chủ. Thông thường, dựa trên dữ liệu IRAD, IMH type A có liên quan đến tỷ lệ tử vong khoảng 40% khi điều trị nội khoa. Do đó, khuyến cáo IMH type A nên được điều trị bằng phẫu thuật. Ngược lại, hầu hết IMH type B được điều trị nội khoa với theo dõi bằng các xét nghiệm hình ảnh học liên tiếp. Vì mục tiêu của điều trị IMH là ngăn ngừa vỡ và AD tiến triển, điều cần thiết là phải hiểu các yếu tố có liên quan đến sự phát triển các biến chứng. Yếu tố dự báo tiến triển của các biến chứng bao gồm đường kính động mạch chủ, độ dày thành và không được điều trị với chẹn beta. Điều trị nội khoa bao gồm kiểm soát đau và huyết áp. Có rất ít dữ liệu trong tài liệu liên quan đến điều trị IMH không phẫu thuật, với các quyết định được đưa ra chỉ sử dụng bằng chứng không có độ tin cậy và trên cơ sở từng trường hợp. Ngoài ra, các nghiên cứu quan sát cho thấy rằng phẫu thuật sửa chữa động mạch chủ ngực (TEVAR) có liên quan đến kết quả cải thiện ở bệnh nhân IMH type B, và sau đó, nó đã được đưa vào khuyến cáo của Hướng dẫn y tế chung của các hiệp hội Hoa Kỳvà ESC để điều trịIMH type B có biến chứng.
a. Nhóm thuốc chẹn Beta
Thuốc chẹn beta là một liệu pháp hiệu quả ở bệnh nhân IMH. Von Kodolitsch và cộng sự, trong một nghiên cứu đa trung tâm trên 66 bệnh nhân IMH, đã chứng minh rằng việc điều trị hiệu quả bằng chẹn beta đã làm giảm tốc độ tiến triển muộn của IHM dẫn đến bóc tách hoặc vỡ động mạch chủ.
b. Thuốc chống đông máu
Tại thời điểm này, chưa có bằng chứng để ủng hộ điều trị IMH với thuốc chống đông máu. Trên thực tế, khi phát hiện IMH nên ngưng thuốc kháng đông ở bệnh nhân đang dùng thuốc chống đông nếu lợi ích không nhiều. Hơn nữa, có những báo cáo trong y văn cho thấy bệnh nhân dùng thuốc chống đông máu có thể phát triển IMH nguyên phát, hoặc thuốc chống đông máu có thể tạo điều kiện cho sự tiến triển của khối máu tụ. Ngược lại, trong một nghiên cứu nhỏ trên hàng loạtca lâm sàng, sự tái hấp thu IMH đã được ghi nhận mặc dù vẫn sử dụng thuốc chống đông máu, và do đó điều này sẽ đặt câu hỏi về tính hữu ích của thực hành lâm sàng này. IMH thường bị nhầm lẫn và nên được phân biệt với huyết khối trong lòng động mạch chủ, có thể thấy trong bệnh cảnh có hay không có bệnh lý động mạch chủ như bệnh phình động mạch.
Sự khác biệt này đặc biệt liên quan đến chống đông máu vì huyết khối trong lòng động mạch chủ có thể là một dấu hiệu của rối loạn đông máu tiềm ẩn và do đó, có thể cần phải điều trị chống đông máu.
c. Thuốc ức chế men HMG-CoA reductase
Tại thời điểm này, không có bằng chứng cho thấy việc điều trị lipid tích cực trong trường hợp không có rối loạn lipid máu tiềm ẩn rõ ràng làm thay đổi diễn tiến lâm sàng của IMH.
IV.2.3. Loét xuyên thấu động mạch chủ
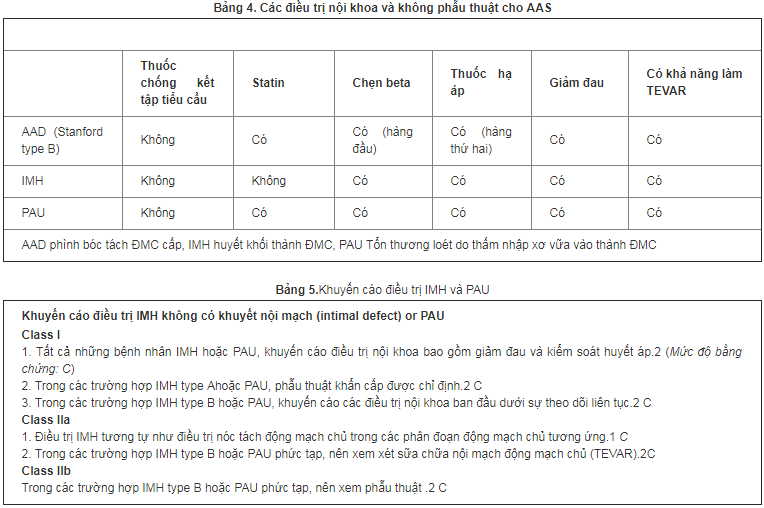
Tổn thương loét do thấm nhập xơ vữa vào thành động mạch chủ chiếm 2 - 7% AAS và trong hơn 90% bệnh nhân có tổn thương nằm ở đoạn động mạch chủ xuống. Mục tiêu điều trị được hướng vào phòng ngừa bóc tách và tiến triển dẫn đến vỡ. Giống như trong bất kỳ trường hợp của AAS nào, điều trị ban đầu liên quan đến ổn định nội khoa với huyết áp, nhịp tim và giảm đau. Can thiệp phẫu thuật với mổ hở sữa chữa động mạch chủ thường được chỉ định cho PAU động mạch chủ đoạn lên, vì có đến 50% nguy cơ tiến triển thành vỡ động mạch chủ hoặc chèn ép tim. Mặc dù thông thường, PAU tái phát, đau kháng trị hoặc các biến chứng (bao gồm PAU lớn, tiến triển nhanh, xuất hiện tụ máu quanh động mạch chủ hoặc tràn dịch màng phổi) liên quan đến PAU của động mạch chủ đoạn xuống được điều trị bằng phẫu thuật, ngày nay can thiệp nội mạch ngày càng được ưa chuộng. Hướng dẫn thực hàng ESC 2014 cho chẩn đoán và điều trị các bệnh động mạch chủ năm 2014 khuyến cáo Class IIA đối với TEVAR cho những bệnh nhân này. Mặt khác, đối với PAU type B không biến chứng, điều trị nội khoa ban đầu được khuyến cáo là theo dõi cẩn thận bằng các xét nghiệm hình ảnh làm lại nhiều lần. Các điều trị nội khoa và không phẫu thuật trong AAS theo các hướng dẫn đã được ban hành hoặc được ghi chép trong y văn được tóm tắt ở Bảng 4 và 5.
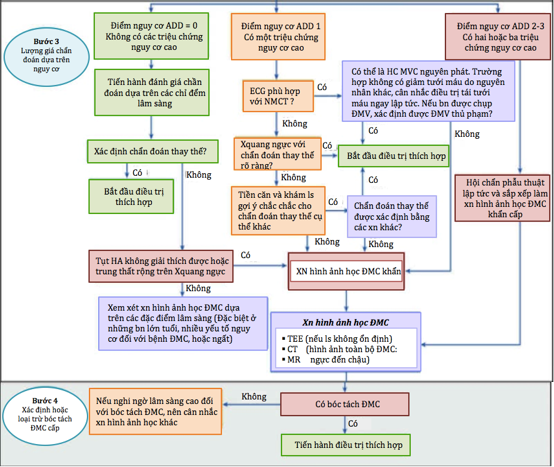
IV.3. Thủ thuật can thiệp / các liệu pháp mới khác
Can thiệp nội mạch đã được nghiên cứu như là một lựa chọn bổ sung cho điều trị AAS. Hầu hết dữ liệu có sẵn đều cho AD. Phẫu thuật TEVAR có khả năng mang lại lợi ích vì nó cho phép đóng một vết rách sâu hoặc thủng động mạch chủ đoạn gần bằng cách sử dụng stent graft, có tác dụng cải thiện dòng chảy vào lòng mạch thực sự và ngăn ngừa tiến triển của bệnh. Mặc dù Hướng dẫn thực hành của các hiệp hội y khoa Hoa Kỳ năm 2010 và ESC năm 2014 chỉ khuyến cáo can thiệp phẫu thuật hở đối với AD type A, nhưng trong thực hành hiện tại, phẫu thuật sửa chữa động mạch chủ ngực đã xuất hiện như một lựa chọn điều trị khả thi cho cảAD type B có, hoặc không có biến chứng và đối với các huyết khối thành động mạch chủ phức tạp. Đối với AD type B cấp tính, dựa trên dữ liệu IRAD, tỷ lệ tử vong tại bệnh viện ở bệnh nhân có phẫu thuật được báo cáo là 33,9% so với điều trị can thiệp nội mạch ở mức 10,6%. Có ý kiến cho rằng trong khi những bệnh nhân bị dãn động mạch chủ gốc có xu hướng cần can thiệp phẫu thuật, can thiệp nội mạch có thể có lợi hơn cho những bệnh nhân có đường kính động mạch chủ xuống nhỏ hơn. Ngoài ra, TEVAR đã cho thấy kết quả tương tự hoặc được cải thiện so với điều trị nội khoa đơnthuần, đặc biệt trong trường hợp bệnh nhân mắc nhiều bệnh đồng mắc có nguy cơ cần phẫu thuật.
IV.4. Phẫu thuật
AAS liên quan đến động mạch chủ lên hoặc động mạch chủ xuống và giảm tưới máu nội tạng hoặc chi, bóc tách tiến triển, tụ máu ngoài tim, đau kháng trị, hoặc tăng huyết áp không kiểm soát được, là những tình trạng khẩn cấp thường được điều trị tốt hơn bằng phẫu thuật. Thông thường, phẫu thuật cho AAS được thực hiện bằng phẫu thuật cắt xương ức và cầu nối tuần hoàn tim phổi và đã có nhiều phương pháp phẫu thuật được mô tả trước đây. Một lần nữa, phẫu thuật vẫn là phương pháp điều trị hiệu quả nhất đối với AD type A. Mặc dù điều trị can thiệp nội mạch đã được thực hiện ở những bệnh nhân chọn lọc trên cơ sở thực nghiệm, nhưng điều này không được coi là điều trị căn bản tại thời điểm này. AD type B tiến triển các biến chứng thiếu máu cục bộ bao gồm suy thận, thiếu máu cục bộ các tạnghoặc vỡ có liên quan đến tăng tỷ lệ tử vong lên 25% trong vòng 30 ngày nhập viện. Những điều còn tranhcãi là vai trò của can thiệp phẫu thuật, đặc biệt là can thiệp nội mạch, đối với phình bóc tách động mạch chủ type B không biến chứng hoặc không triệu chứng. Bằng chứng từ cơ sở dữ liệu IRAD cho thấy 30% bóc tách type B không biến chứng sẽ thoái hóa thành phình động mạch. Trong khi các nghiên cứu gần đây cho thấy rằng phẫu thuật sửa chữa TEVAR có thể ngăn chặn sự tiến triển của bóc tách thành phình động mạch, tuy nhiên sử dụng TEVAR trong trường hợp này có nguy cơ cao bị thiếu máu cục bộ tủy sống sau phẫu thuật, liệt chi và không mang lại lợi ích cải thiện tử vong sớm sau phẫu thuật cho bệnh nhân. Một nghiên cứu hợp tác gần đây giữa nhà sản xuất stent graft nội mạch và Hiệp hội phẫu thuật mạch máu hyvọng sẽ cung cấp dữ liệu để hướng dẫn bác sĩ phẫu thuật khi sử dụng TEAVR cho phình bóc tách ĐMC type B không biến chứng, và liệu rằng chỉ nên lựa chọn phương pháp này khi có chống chỉ định phẫu thuật (hình 9).
IV.5. Điều trị chèn ép tim cấp
Chèn ép tim, xảy ra ở 19% các trường hợp bóc tách động mạch chủ type A cấp tính, là một trong những cơ chế phổ biến nhất cho tử vong trong bệnh cảnh này. Bệnh nhân bị chèn ép tim có nhiều khả năng biểu hiện hạ huyết áp, ngất hoặc tình trạng tri giác thay đổi. Tỷ lệ tử vong tại bệnh viện trong số những bệnh nhân bị chèn ép tim cao gấp đôi so với những người không bị (54% so với 25%). Bởi vì sự mất ổn định huyết động với hạ huyết áp thường gây ra biến chứng tụ máu màng ngoài tim trong bóc tách cấp tính, phẫu thuật mở màng ngoài tim thường được coi là điều trị ban đầu trong tình trạng này, để cố gắng ổn định những bệnh nhân này trước khi phẫu thuật. Tuy nhiên đột tử do hoạt động điện vô mạch đã được ghi nhận vài phút sau khi mở màng ngoài tim. Sự tăng tương đối của áp lực trong lòng động mạch chủ xảy ra sau khi phẫu thuật mở màng ngoài tim có thể dẫn đến rách lại làm tăng lượng máu dưới áp lực từ các kênh giả vào khoang màng tim, dẫn đến chảy máu cấp tính và chèn ép tim gây tử vong. Do đó, ở bệnh nhân tương đối ổn định với bóc tách cấp type A có chèn ép tim, các nguy cơ của phẫu thuật mở màng ngoài tim có thể lớn hơn so với lợi ích của nó. Điều trị ban đầu nên là tiến hành khẩn cấp đến phòng phẫu thuật để sửa chữa phẫu thuật mổ hở động mạch chủ và sau đó dẫn lưu màng ngoài tim. Ở bệnh nhân chèn ép tim cấp rất nặng gây hoạt động điện vô mạch hoặc tụt huyết áp kháng trị, hãy nỗ lực hồi sinh tim phổi với mở màng ngoài tim có thể cứu sống bệnh nhân. Trong trường hợp này, chỉ nên cố gắng hút dịch màng ngoài tim đủ để ổn định bệnh nhân, sau đó tiến hành phẫu thuật khẩn cấp.Các báo cáo về phẫu thuật mở màng ngoài tim thành công trong IMH type A trên các bệnh nhân châu Á đã gợi ý rằng điều này có thể có hiệu quả.
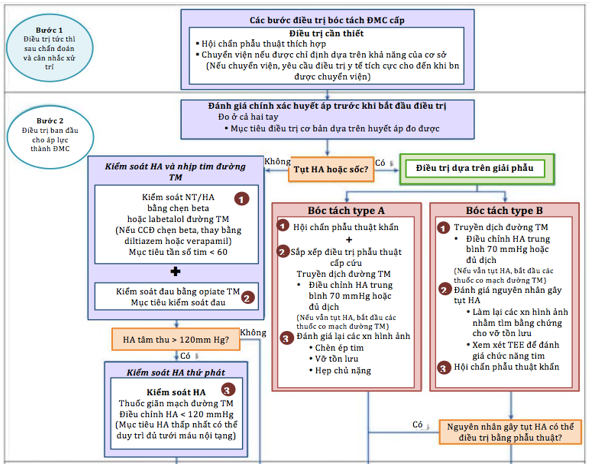
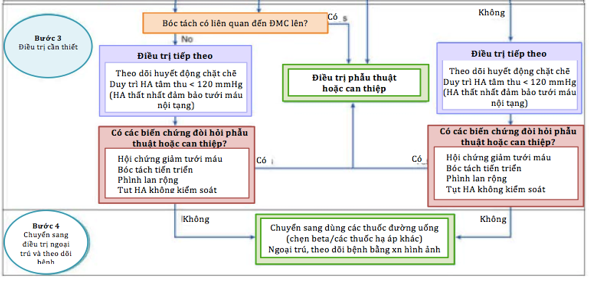
Hình 9. Chiến lược điều trị AD
Tóm tắt:
Hội chứng động mạch chủ cấp (AAS) là một thuật ngữ mô tả các tình trạng khẩn cấp, bao gồm bóc tách động mạch chủ (Aortic dissection-AD), máu tụ trong thành động mạch (Intramural hematoma-IMH), loét động mạch chủ xuyên thấu (Penetrating aortic ulcer-PAU)và là một cấp cứu cả nội và ngoại khoa. Tất cả các tình trạng này đều có nguy cơ đe dọa tính mạng nên cần khẩn trương trong chẩn đoán, theo dõi và điều trị.
Những tiến bộ trong điều trị nội khoa và các phương pháp can thiệp qua da không phẫu thuật của hội chứng động mạch chủ cấp (AAS) giúp cải thiện cả về tỷ lệ mắc bệnh và tỷ lệ tử vong của bệnh nhân. Có những đặc điểm chính trong tiền sử bệnh nhân và thăm khám ban đầu mà các bác sĩ cần phải làm nhằm chẩn đoán xác định AAS. CT, TEE, TOE và MRI tim là những phương tiện hình ảnh rất có giá trị chẩn đoán AAS.
Sau khi xác định chẩn đoán, bắt đầu điều trị thuốc thích hợp là rất quan trọng và được đánh giá cao hơn so với những hạn chế của nó trước khi tiếp cận xem xét phẫu thuật là cần thiết để cải thiện dự hậu cho bệnh nhân. Đặc biệt, đối với bệnh nhân không thể chẩn đoán chính xác bóc tách động mạch chủ cấp tính, khi nhập viện tại các cơ sở y tế không thường xuyên điều trị tình trạng bệnh này, việc điều trị thuốc theo trình tự chính xác đảm bảo hạn chế rủi ro cho bệnh nhân.Điều trị nội khoa trước hết là giảm đau, ổn định HA, hạn chế nguy cơ vỡ. Điều trị ngoại khoa hay can thiệp là điều trị chuẩn hiện nay và đang có nhiều tiến bộ và sẽ thay đổi dần trong tương lai.
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












