Một số kỹ thuật điện sinh lý và thủ pháp có thể được sử dụng trong phòng thí nghiệm điện sinh lý để chẩn đoán phân biệt nhịp tim nhanh QRS hẹp đều. [45] Một cuộc thảo luận chi tiết nằm ngoài phạm vi của các hướng dẫn này.
Nhịp nhanh QRS rộng (>120 ms)
Nhịp nhanh QRS rộng có thể là VT, SVT dẫn truyền lệch hướng BBB, hoặc dẫn truyền xuôi qua AP, với tỷ lệ được thông báo lần lượt là 80, 15 và 5%. [63] Chẩn đoán chính xác VT rất quan trọng đối với việc điều chỉnh, vì chẩn đoán sai và sử dụng thuốc thường được sử dụng cho SVT có thể gây hại cho bệnh nhân VT. [64] Do đó, chẩn đoán mặc định nên là VT cho đến khi được chứng minh khác. Chẩn đoán phân biệt bao gồm: [65]
- SVT với BBB. Điều này có thể phát sinh do BBB tồn tại từ trước hoặc do sự phát triển của dẫn truyền lệch hướng trong quá trình nhịp nhanh (được gọi là block pha 3), thường gặp hơn, mặc dù không phải lúc nào cũng là mẫu BBB phải (RBBB) do RP dài hơn của bó nhánh phải.
- SVT với dẫn truyền xuôi qua AP, “SVT được kích thích sớm”, chúng tham gia trong vòng chu kỳ (AVRT antidromic) hoặc là bộ phận bên ngoài trong quá trình AF, AT ổ / cuồng nhĩ, hoặc AVNRT.
- SVT với QRS giãn rộng được gây ra do thuốc hoặc rối loạn điện giải. Thuốc class IA và class IC gây chậm dẫn truyền phụ thuộc vào sử dụng và thuốc nhóm III kéo dài thời kỳ trơ ở tổ chức His-Purkinje nhiều hơn ở cơ tâm thất. Cả hai đều có thể dẫn đến hình thái BBB không điển hình trong SVT bắt chước VT.
- Nhịp tim nhanh vòng lặp vô tận liên quan đến máy tạo nhịp và các biểu hiện bên ngoài (artefacts), cũng có thể bắt chước VT.
Chẩn đoán điện sinh lý phân biệt
Nếu ECG 12 chuyển đạo có sẵn trong nhịp xoang, điều này có thể cung cấp thông tin chẩn đoán hữu ích. Đặc biệt, nếu hình thái QRS giống hệt nhau trong nhịp xoang và nhịp tim nhanh, như vậy rối loạn nhịp tim rất có thể không phải VT. Tuy nhiên, nếu VT vào lại bó nhánh và vách cao, nhánh bó lại tái tạo VT và VT đi ra sát với hệ thống dẫn truyền có thể có hình thái tương tự như nhịp xoang. Sự hiện diện của một mẫu BBB đối lập trong nhịp xoang là biểu hiện rõ hơn của VT.
Phân ly nhĩ thất
Sự có mặt của phân ly AV hoặc nhắt bóp bắt được/nhắt bóp hỗn hợp trên ECG 12 chuyển đạo trong quá trình nhịp nhanh là đặc tính chìa khóa chẩn đoán VT. Sự phân ly AV có thể khó nhận ra vì sóng P thường bị ẩn vào phước bộ QRS rộng và sóng T trong quá trình nhanh QRS rộng. Sóng P thường nổi bật hơn ở các chuyển đạo dưới và ở vị trí chuyển đạo ngực cải biên (chuyển đạo Lewis). [63]
Mối quan hệ giữa các sự kiện tâm nhĩ và tâm thất là 1:1 hoặc lớn hơn (nhiều nhĩ hơn nhịp thất) trong hầu hết các SVT (Bảng 9). AVNRT có thể được liên kết với dẫn 2:1, [66] nhưng điều này rất hiếm. Mặc dù dẫn truyền VA có thể được nhận thấy ở ≤50% bệnh nhân bị VT và có thể có mối quan hệ 1:1, hầu hết các VT có mối quan hệ <1:1 (phức hợp QRS nhiều hơn sóng P).
Bảng 9. Tóm tắt các tiêu chí chìa khóa của điện tâm đồ gợi ý nhịp nhanh thất hơn là nhịp nhanh trên thất trong nhịp nhanh phức bộ QRS rộng.
| Phân ly AV | Tần số thất > tần số nhĩ |
| Nhát bóp hỗn hợp / nhát bóp bắt được | Hình thái QRS khác biệt với những QRS trong nhịp nhanh |
| Concordance âm ở các chuyển đạo ngực | Tất cả các chuyển đạo trước ngực âm tính |
| RS ở các chuyển đạo trước ngực | – Không có RS ở các chuyển đạo trước ngực
– RS >100 ms ở chuyển đạo bất kỳa |
| Phức bộ QRS ở chuyển đạo aVR | · Sóng R khởi đầu
· R khởi đầu hoặc song Q >40 ms · Sự có mặt của chẽ của phức bộ âm chuyến ưu thế
|
| Trục QRS −90 đến ±180° | Cả hai biểu hiện hình thái RBBB và LBBB |
| Thời gian đỉnh sóng R ở chuyển đạo II | Thời gian đỉnh sóng R ≥50 ms |
| Hình thái RBBB | Chuyển đạo V1: R một pha, Rsr’, Phức bộ qR hai pha, R rộng (>40 ms), và song R hai đỉnh với đỉnh trái cao hơn phải (còn gọi là dấu hiệu tai thỏ) Chuyển đạoV6: tỷ lệ R:S <1 (mẫu rS, QS) |
| Hình thái LBBB | Chuyển đạo V1: Sóng R rộng, líu ríu hoặc chễ nét xuống của sóng S líu ríu hoặc chễ đôi, điểm thấp nhất của sóng S bị trễ Chuyển đạo V6: sóng Q hoặc QS |
AV = nhĩ thất; LBBB = Block nhánh bó trái; RBBB = Block nhánh bó phải.
aRS: Khởi đầu của R đến phần sâu nhất của S.
Bảng 10. Các nguyên nhân nhịp xoang nhanh sinh lý
| Các nguyên nhân sinh lý | Cảm xúc, gắng sức, giao hợp, đau, mang thai |
| Các nguyên nhân bệnh lý | Lo lắng, hoảng loạn, thiếu máu, sốt, mất nước, nhiễm trùng, ác tính, cường giáp, hạ đường huyết, pheochromocytoma, bệnh Cushing, bệnh đái tháo đường với bệnh lý rối loạn chức năng tự chủ, tắc mạch phổi, nhồi máu cơ tim, viêm màng ngoài tim, bệnh van tim, suy tim ứ huyết, shock. |
| Các thuốc | Epinephrine, norepinephrine, dopamine, dobutamine, atropine, các chất kích thích thụ thể beta-2 adrenergic (salbutamol), methylxanthines, doxorubicin, daunorubicin, ngừng beta-blocker. |
| Các thuốc bất hợp pháp (Illicit) | Amphetamines, cocaine, lysergic acid diethylamide, psilocybin, ecstasy, crack, cocaine |
| Các loại khác | Caffeine, alcohol |
Khoảng thời gian QRS
Khoảng thời gian QRS >140 ms với mẫu RBBB hoặc >160 ms với mẫu LBBB gợi ý VT. Các tiêu chuẩn này không giúp để phân biệt VT với SVT trong các trạng thái đặc biệt, như SVT có kích thích sớm, hoặc khi sử dụng các thuốc chống loạn nhịp class IC hoặc class IA. [67]
Trục QRS
Khi các vòng VT (đặc biệt là sau MI hoặc trong bệnh cơ tim) thường nằm bên ngoài mạng lưới His – Purkinje bình thường, sự dịch chuyển trục đáng kể có thể xảy ra, cho phép chẩn đoán. Do đó, ở những bệnh nhân SVT và dẫn truyền lệch hướng, trục QRS được khẳng định giữa khoảng −60 đến + 120 °. Cụ thể, độ lệch trục cực lớn (trục từ −90 đến ± 180 °) là dấu hiệu mạnh mẽ của VT, cả khi có sự hiện diện của RBBB và LBBB. [65]
Concordance chuyển đạo ngực
Sự có mặt của concordance các chuyển đạo ngực âm tính (tất cả các phức hợp QRS âm từ V1 – V6) (hình 3) hầu như chẩn đoán VT, với độ đặc hiệu > 90%, nhưng chỉ gặp ở 20% VT. Concordance dương có thể chỉ ra VT hoặc nhịp nhanh antidromic sử dụng AF sau trái hoặc bên trái. [68]
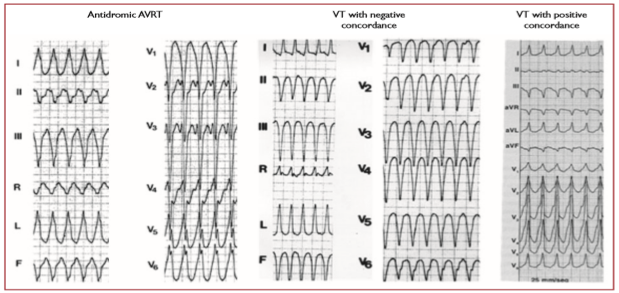
Hình 3. Các mẫu concordance chuyển đạo ngực dương và âm trong VT. AVRT = nhịp nhanh vào lại nhĩ thất; VT: nhịp nhanh thất.
Hình thái block bó nhanh phải
Chuyển đạo V1: Dẫn truyền lệch hướng RBBB điển hình có r’ khởi đầu nhỏ, do trong RBBB, vách cao được kích hoạt chủ yếu từ bó vách bên trái. Do đó, các mẫu sau đây là hiển nhiên: rSR, rSr hoặc rR ′ ở chuyển đạo V1. Tuy nhiên, ở VT, mặt sóng kích hoạt tiến triển từ tâm thất trái (LV) sang chuyển đạo trước bên phải V1, theo cách mà một sóng R chiếm ưu thế (Phức bộ R đơn pha, Rsr′, qR hai pha, hoặc R rộng > 40 ms) sẽ thường thấy hơn trong chuyển đạo V1. Ngoài ra, sóng R có đỉnh đôi (mẫu M) ở chuyển đạo V1 được quy cho VT nếu đỉnh trái cao hơn đỉnh phải (được gọi là dấu hiệu tai thỏ). Một tai thỏ phải cao hơn đặc trưng cho RBBB dẫn truyền lệch hướng, nhưng không loại trừ VT.
Chuyển đạo V6: Một lượng nhỏ điện thế thất phải bình thường được hướng ra từ chuyển đạo V6. Vì đây là một vectơ nhỏ trong RBBB dẫn truyền lệch hướng, tỷ lệ R: S là> 1. Trong VT, tất cả điện thế thất phải và một số bên trái, được hướng ra từ V6, dẫn đến tỷ lệ R: S <1 (mẫu rS và QS). Hình thái RBBB với tỷ lệ R: S trong V6 <1 hiếm khi được nhìn thấy trong SVT với dẫn truyền lệch hướng, chủ yếu là khi bệnh nhân có trục lệch trái trong quá trình nhịp xoang.
Phân biệt VT bó với SVT với block hai bó (bifascicular block) (RBBB và hemiblock trái trước) là rất khó khăn. Các đặc tính chỉ ra SVT trong bối cảnh này gồm QRS > 140 ms, r’ ở V1, tất cả QRS âm ở aVR và tỷ lệ R / S> 1 ở V6. [44]
Hình thái block nhánh bó trái
Chuyển đạo V1: Như đã nêu ở trên đối với RBBB, vì những lý do tương tự, sự hiện diện của sóng R rộng, chỗ rốc xuống của sóng S líu ríu hoặc chẽ đôi, và điểm thấp nhất (nadir) của sóng S là yếu tố dự báo mạnh mẽ cho VT.
Chuyển đạo V6: Trong LBBB thực sự, không có bất kỳ sóng Q ở các chuyển đạo trước bên. Do đó sự hiện diện của bất kỳ sóng Q hoặc QS ở V6 đều ưu tiên cho VT, chỉ ra mặt sóng kích hoạt đang di chuyển ra khỏi vị trí đỉnh LV.
Các tiêu chí hình thái này không được đáp ứng ở bất kỳ chuyển đạo nào ở 4% SVT và 6% VT, và trong một phần ba trường hợp khi một chuyển đạo (V1 hoặc V6) ủng hộ một chẩn đoán, các yếu tố khác lại ủng hộ chẩn đoán ngược lại (VT trong một chuyển đạo và SVT ở các chuyển đạo khác, và ngược lại). [69,70]
Một số thuật toán đã được phát triển để phân biệt VT với SVT [69,71,72] Trình bày và nhận xét chi tiết nằm ngoài phạm vi của các Hướng dẫn này và có thể được tìm thấy trong các hướng dẫn của EHRA/HRS/APHRS/SLECEC.[3]
Tất cả các tiêu chí này đều có những hạn chế. Các trạng thái như nhịp nhanh vào lại nhánh bó, VT bó, VT vị trí đường ra sát hệ thống His Purkinje, và nhịp nhanh QRS rộng xuất hiện trong quá trình điều trị các thuốc chống loạn nhịp là khó sử dụng các tiêu chuẩn hình thái như nói ở trên để chẩn đoán. Phân biệt VT với AVRT antidromic là cực kỳ khó khăn trong thực tế hình thái QRS trong AVRT antidromic tương tự với VT, với nguồn gốc của nó đi vào AP trong cơ thất. Thuật toán. Một thuật toán đã được biến đổi để chẩn đoán phân biệt, dựa trên phân tích của 267 nhịp tim nhanh QRS rộng, gồm VT và AVRT antidromic. Các tiêu chí dẫn xuất đã được tìm thấy để cung cấp độ nhạy 75% và độ đặc hiệu 100%, [73] và thuật toán cũng được xác nhận trong một nghiên cứu khác, [74] nhưng kinh nghiệm vẫn còn hạn chế.
Trên thực tế, một số nghiên cứu độc lập đã phát hiện ra các phương pháp dựa trên ECG khác nhau có độ đặc hiệu 40 – 80% và độ chính xác là ∼75% .[44,68,75] Thật vậy, độ chính xác chẩn đoán tương đương ∼75% sẽ dễ dàng đạt được bằng xem xét mỗi nhịp nhanh QRS rộng là VT, do chỉ có 25 – 30% là SVT. Do đó, các phương pháp tiếp cận mới nổi để tích hợp các thuật toán này và cung cấp các hệ thống tính điểm chính xác hơn đang được đánh giá. [81] Ngoài ra, các tiêu chí ECG thông thường đã làm giảm độ nhạy để phân biệt VT với SVT dẫn truyền lệch hướng ở bệnh nhân VT nguyên phát. Điều này được thấy rõ nhất ở các VT có nguồn gốc từ các vị trí vách, đặc biệt là các vị trí Purkinje và các khu vực đường ra vách. [82]
Nghiên cứu điện sinh lý
Trong một số trường hợp, một EPS là cần thiết để chẩn đoán.
Nhịp nhanh không đều
Nhịp thất không đều thường gặp nhất chỉ ra AF, AT đa ổ hoặc AT ổ / cuồng nhĩ với dẫn truyền AV thay đổi, và có thể xảy ra trong bối cảnh cả hai phức bộ QRS hẹp và rộng. Khi AF được kết hợp với tần số thất nhanh, sự không đều của đáp ứng thất này ít được phát hiện dễ dàng hơn và có thể bị chẩn đoán nhầm là SVT đều. [83] Nếu tần số nhĩ vượt quá tần số thất, khi đó cuồng nhĩ hoặc AT (ổ hoặc đa ổ) thường hiện diện. VT đa hình và, hiếm khi, VT đơn hình cũng có thể không đều. Đôi khi, nhịp nhanh bộ nối, nhịp nhanh không phải do vào lại có thể có tần số thay đổi.
Đặc biệt, chẩn đoán phân biệt nhịp nhanh QRS rộng không đều hoặc là AF có kích thích sớm hoặc VT đa hình, hoặc AT với block thay đổi trong tình trạng dẫn tryền lệch hướng. AF kích thích sớm tự nó biểu hiện không đều, hình dạng QRS thay đổi, và tần số thất nhanh (do RP ngắn của AP). Thay đổi hình thái QRS gây ra do thay đổi mức độ hỗn hợp do hoạt hóa cả hai AF và AVN, điều này cũng dẫn đến sự thay đổi về độ rộng của sóng delta. Một nguyên nhân nữa của hình thái QRS khác nhau trong hoàn cảnh này sẽ là nếu có nhiều hơn một dẫn truyền xuôi AP hiện diện với sự dẫn truyền không liên tục qua mỗi đường. Tần số thất có xu hướng cao hơn so với những người có AF không có kích thích sớm. [84]
Điều chỉnh cấp thời khi không có chẩn đoán được xác lập
Nhịp nhanh đều
Nhịp nhanh phức hợp QRS hẹp (≤120 ms)
| Thủ pháp cường phế vị
(IB) |
| Sốc chuyển nhịp đồng bộ
(IB) |
| Nếu không có hiệu quả |
| Adenosin IV
(IB) |
| Nếu không có hiệu quả |
| Verapamil hoặc Diltiazem IV
(IIa B) |
| Beta blocker IV
(IIa C) |
| Nếu không có hiệu quả |
Bệnh nhân mắc SVT là những người tham gia phổ biến và có khả năng tái phát tại các khoa cấp cứu, ước tính khoảng 50 000 lượt khám mỗi năm ở Hoa Kỳ. Cách tiếp cận ban đầu đối với quản lý cấp tính có xu hướng không dựa trên thuốc, với sự leo thang đến thuốc tiêm tĩnh mạch (iv) hoặc chuyển nhịp bằng điện trong trường hợp không điều chỉnh sớm (Hình 4).
Hình 4. Các khuyến cáo cho điều trị nhịp nhanh phức bộ QRS hẹp khi không có chẩn đoán được xác định
i.v. = đường tĩnh mạch
Khuyến cáo cho điều chỉnh cấp thời nhịp nhanh QRS hẹp khi không có chẩn đoán được xác định
| Khuyến cáo | Classa | Levelb |
| Bệnh nhân không ổn định huyết động | ||
| Chuyển nhịp DC đồng bộ được khuyến cáo cho các bệnh nhân không ổn định về huyết động.[86-88] | I | B |
| Các bệnh nhân huyết động ổn định | ||
| ECG 12 chuyển đạo trong quá trình nhịp nhanh được khuyến cáo. | I | C |
| Thủ pháp phế vị, tốt nhất là ở tư thế nằm ngửa với chân nâng lên cao, được khuyến cáo.[41,89-91] | I | B |
| Adenosine (6-18 mg i.v. bolus) được khuyến cáo nếu thủ pháp phế vị thất bại.[92-94] | I | B |
| Verapamil hoặc diltiazem (i.v.) nên được xem xét, nếu thủ pháp phế vị và adenosine thất bại. [92,94-98] | IIa | B |
| Beta -blockers (esmolol hoặc metoprolol IV) nên được xem xét nếu thủ pháp phế vị và adenosine thất bại. [97,99,100] | IIa | C |
| Chuyển nhịp dòng điện một chiều đồng bộ được khuyến cáo khi điều trị bằng thuốc thất bại để chuyển nhịp hoặc kiểm soát nhịp nhanh. [87,88] | I | B |
i.v. beta-blockers được chống chỉ định khi có HF mất bù.
i.v. verapamil và diltiazem bị chống chỉ định khi có hạ huyết áp hoặc HFrEF.
DC = dòng điện một chiều; ECG = điện tâm đồ; HF = suy tim; HFrEF = suy tim với phân suất tống máu giảm; i.v. = đường tĩnh mạch.
aClass của khuyến cáo.
bMức độ bằng chứng.
Các bệnh nhân huyết động không ổn định
Chuyển nhịp bằng dòng điện một chiều ngay lập tức là lựa chọn đầu tiên ở các bệnh nhân có tổn thương huyết động bị nhịp nhanh QRS hẹp. [86-88,101]
Các bệnh nhân huyết động ổn định
Thủ pháp phế vị có thể được sử dụng để cắt cơn SVT QRS hẹp. [41] Hiệu quả của các thủ pháp phế vị truyền thống trong cắt cơn SVT, khi thực hiện một cách chính xác, đã được báo cáo từ 19 đến 54%. [41,89–91,102,103] Các thủ pháp phế vị này gồm các kỹ thuật khác nhau được sử dụng để kích thích các thụ thể trong các động mạch cảnh trong. Các kích thích này gây ra kích thích phản xạ dây thần kinh phế vị, dẫn đến việc giải phóng acetylcholine, từ đó có thể làm chậm xung điện qua AVN và làm chậm nhịp tim. Nhiều thủ pháp trong số này có thể được thực hiện với nguy cơ tối thiểu ở bên giường bệnh hoặc trong môi trường văn phòng, và có thể vừa để chẩn đoán vừa để điều trị. Thủ pháp Valsalva là phương pháp điều trị khẩn cấp hàng đầu an toàn và được khuyến cáo quốc tế cho SVT, mặc dù một đánh giá gần đây của Cochrane cho thấy không đủ bằng chứng để hỗ trợ hoặc bác bỏ tiện ích của nó. [89] Thủ pháp Valsalva thường được chứng minh là hiệu quả nhất ở người lớn, trong AVRT thay vì AVNRT. Một cách tiếp cận được sửa đổi đối với thủ pháp Valsalva cung cấp gia tăng tần số chuyển nhịp thành công có thể được xem xét (tỷ lệ chuyển nhịp 43 đối lại 17%). [41] Phương pháp gia tăng này đòi hỏi thủ pháp Valsalva cần được thực hiện nửa nằm (semi-recumbent), với tư thế nằm ngửa và nâng cao chân thụ động sau căng thẳng Valsalva. Thổi vào ống tiêm 10 mL với lực đủ mạnh để di chuyển pít tông có thể chuẩn hóa phương pháp tiếp cận. [104],
Massage xoang động mạch cảnh được thực hiện với cổ bệnh nhân ở một vị trí mở rộng, với đầu quay về phía đối diện. Nó phải luôn luôn thực hiện một bên vì có nguy cơ tiềm ẩn với áp lực cả hai bên, và nó nên được giới hạn trong 5 giây. Bệnh nhân cần được theo dõi. Kỹ thuật này nên tránh ở những bệnh nhân bị cơn thiếu máu não thoáng qua hoặc đột quỵ trước đó, và ở những bệnh nhân tiếng thổi ở động mạch xoang cảnh. [3]
Các thủ pháp khác, chẳng hạn như ngâm mặt trong nước lạnh hoặc ho mạnh, hiếm khi được sử dụng
Adenosine, một nucleoside purine nội sinh (6 -18 mg iv bolus) là thuốc đầu tiên được lựa chọn. [92-94] Ảnh hưởng điện sinh lý có liên quan đến dược lý được điều hòa thông qua các thụ thể adenosine A1 của tim. [105.106] EPS lâm sàng đã chứng minh kéo dài dẫn truyền AV liên quan đến liều lượng tiến triển [do ảnh hưởng đến khoảng nhĩ His (AH) và không có trong khoảng HV], đỉnh điểm là block AV tạm thời, sau đó gây cắt cơn nhịp nhanh. [107]
Liều trung bình cần thiết để cắt cơn là ∼6 mg. Để đạt được điều chỉnh nhịp có hiệu quả, tiêm cần phải được bolus nhanh với là một liều nhanh chóng với nước muối đẩy ngay lập tức. Các tĩnh mạch lớn, nằm ở trung tâm (ví dụ: tĩnh mạch trụ) có khả năng cung cấp nồng độ thuốc hiệu quả hơn cho tim so với các tĩnh mạch nhỏ hơn. [108] Liều dùng sau đó nên tăng dần, bắt đầu từ 6 mg ở người lớn sau đó là 12 mg. Một liều 18 mg sau đó nên được xem xét, cũng có tính đến khả năng dung nạp / tác dụng phụ ở từng bệnh nhân. Adenosine có thời gian bán hủy trong huyết tương rất ngắn do sự khử amin thành inosine không hoạt động đạt được trong vài giây, với hiệu quả lâm sàng hoàn thành trong phạm vị 20-30 giây. [107] Do đó, việc lặp lại là an toàn trong vòng 1 phút của liều cuối. [2,3] Khoảng liều giữa các bệnh nhân có thể rất rộng, [107] với thành công > 90% thường được mong đợi. [94.109] Một số loại thuốc (ví dụ: dipyridamole và theophylline) đôi khi có thể ảnh hưởng đến yêu cầu liều lượng, nhưng bất kỳ ảnh hưởng nào của việc vừa uống đồ uống chứa caffein đều bị tranh chấp. [110.111]
Khó thở thoáng qua là phổ biến với tăng thông khí, và có nhiều khả năng là kết quả của sự kích thích của các sợi C phế vị phổi. [112] Đỏ bừng mặt có thể xảy ra, liên quan đến giãn mạch và tăng nhiệt độ da. [107] Đau ngực, có thể thay đổi với cái tên làn khắp ngực, có thể gợi ý nguồn gốc thiếu máu cục bộ hoặc thực quản, và có liên quan đến tăng lưu lượng máu xoang vành nên có thể có nguồn gốc từ tim. [107]
Suy giảm chức năng nút xoang nhĩ được dự kiến dựa trên dược lý đã được thiết lập, nhưng nhịp tim chậm kéo dài là không bình thường. [105,107] Tuy nhiên, nên thận trọng khi sử dụng adenosine ở những người mắc bệnh nút xoang đã biết. [113] Nguy cơ nhịp tim chậm nhận được ở các đối tượng ghép tim toàn bộ đã bị cắt thần kinh, ở họ SVT là phổ biến, đã gây ra một chống chỉ định tương đối. [114,115] Tuy nhiên, nhiều bằng chứng thực tế gần đây ủng hộ việc sử dụng adenosine trong nhóm này mà không có cảnh báo cụ thể nào. [116] AF có thể xảy ra sau khi dùng adenosine do kích hoạt tĩnh mạch phổi trực tiếp (PV) [117] hoặc tăng tính không đồng nhất của tái cực, [118] và xuất hiện phổ biến hơn với AVRT so với AVNRT. [93] Adenosine đôi khi cũng có thể gây ra hoặc gia tăng rối loạn nhịp nhĩ do kích thích sớm. [119,120]
Cơn co thắt phế quản quan trọng trên lâm sàng hiếm khi được báo cáo ở những người nhận i.v. adenosine cho SVT, [121] và quan sát này được hỗ trợ thêm do kinh nghiệm lớn có được khi truyền adenosine đã được đưa ra trong test tim gắng sức.[105.122.123] Ngoài ra, mặc dù hít phải adenosine sản xuất thuốc giãn phế quản ở người bị hen suyễn, [124] sử dụng đường tĩnh mạch không có tác động đến đường thở trong các nghiên cứu thử nghiệm lâm sàng.[125] Đã có báo cáo riêng biệt về bệnh phế quản được chứng minh bằng lâm sàng xảy ra ở bệnh nhân mắc hoặc không mắc bệnh hô hấp, do đó cho thấy cần phải chăm sóc ở bệnh nhân hen suyễn. [121.126.127]. Cần sử dụng thận trọng ở những người bị hen suyễn, mặc dù verapamil có thể là lựa chọn thích hợp hơn ở những bệnh nhân bị hen nặng
Adenosine triphosphate có thể được sử dụng nhưng kinh nghiệm lâm sàng còn hạn chế.
Các thuốc chẹn kênh canxi (verapamil / diltiazem i.v.) và các thuốc chẹn beta (như esmolol và metoprolol i.v.) có giá trị, đặc biệt ở các bệnh nhân có các nhắt bóp nhĩ hoặc thất sớm. Verapamil [0,075 – 0,15 mg / kg i.v. (trung bình 5 – 10 mg) trên 2 phút] hoặc i.v. diltiazem [0,25 mg / kg (trung bình 20 mg) trong 2 phút] đã được chứng minh cắt SVT từ 64 đến 98% bệnh nhân, nhưng có liên quan đến nguy cơ hạ huyết áp. [92,94-98,128] ở những bệnh nhân mất ổn định huyết động, HF với phân suất tống máu LV giảm (<40%), nghi ngờ VT hoặc AF có kích thích sớm. Thuốc chẹn beta (iv), chẳng hạn như esmolol tác dụng ngắn (0,5 mg / kg iv bolus hoặc 0,05 – 0,3 mg / kg / phút truyền) hoặc metoprolol (2,5-15 mg được tiêm iv trong 2,5 mg bolus), có hiệu quả hơn trong giảm tần số nhịp tim nhanh hơn so với cắt cơn. [97,99,100,128] Mặc dù bằng chứng về hiệu quả của thuốc chẹn beta trong việc cắt cơn SVT còn hạn chế, chúng có một hồ sơ an toàn tuyệt vời ở những bệnh nhân ổn định huyết động. Thuốc chẹn beta chống chỉ định ở những bệnh nhân bị HF mất bù. Cần thận trọng khi sử dụng đồng thời tĩnh mạch thuốc chẹn kênh canxi và thuốc chẹn beta, vì có thể có tác dụng hạ huyết áp và nhịp tim chậm. Trong thử nghiệm lâm sàng đầu tiên của etripamil, thuốc chẹn kênh canxi loại L tác dụng ngắn với tác dụng nhanh chóng sau khi sử dụng đường mũi (nitranasal), tỷ lệ chuyển từ SVT sang nhịp xoang dao động trong khoảng 65% 95%.
Nhịp nhanh QRS rộng (>120 ms)
Điều chỉnh cấp thời các bệnh nhân nhịp nhanh phức hợp QRS rộng phụ thuộc với sự ổn định huyết động của bệnh nhân (Hình 5). [106,130,131]
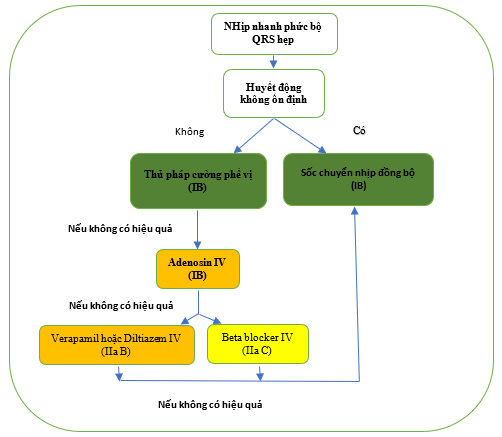
Hình 5. Điều trị nhịp nhanh phức bộ rộng khi không có chẩn đoán được xác định.
AVRT = nhịp nhanh vào lại nhĩ thất; i.v. = đường tĩnh mạch. KT = kích thích.
Khuyến cáo cho điều chỉnh cấp thời nhịp nhanh QRS rộng khi không có chẩn đoạn được xác định
| Khuyến cáo | Classa | Levelb |
| Các bệnh nhân không ổn định huyết động | ||
| Chuyển nhịp bằng dòng một chiều đồng bộ được khuyến cáo ở các bệnh nhân không ổn định huyết động. [86,130] | I | B |
| Các bệnh nhân ổn định huyết động | ||
| ECG 12 chuyển đạo trong quá trình nhịp nhanh được khuyến cáo. | I | C |
| Các thủ pháp phế vị được khuyến cáo. | I | C |
| Adenosine nên được xem xét nếu thủ pháp phế vị thất bại và không có kích thích sớm trên ECG lúc nghỉ. | IIa | C |
| Procainamide (i.v.) nên được xem xét nếu thủ pháp và adenosine thất bại.[132] | IIa | B |
| Amiodarone (i.v.) có thể được xem xét nếu thủ pháp phế vị và adenosine thất bại.[132] | IIb | C |
| Chuyển nhịp bằng dòng một chiều đồng bộ được khuyến cáo nếu điều trị bằng thuốc thất bại để chuyển nhịp và kiểm soát nhịp nhanh. [86, 130] |
I |
B |
| Verapamil không được khuyến cáo trong nhịp tim nhanh phức bộ QRS rộng không rõ căn nguyên. [64,133,134] | III | B |
DC = dòng một chiều; ECG = điện tâm đồ; i.v. = đường tĩnh mạch.
aClass khuyến cáo.
bMức độ bằng chứng.
Các bệnh nhân không ổn định huyết động
Mất ổn định huyết động có thể xảy ra với bất kỳ nhịp tim nhanh QRS rộng, bất kể nguyên nhân, nhưng có nhiều khả năng ở bệnh nhân VT. Chuyển nhịp đồng bộ được khuyến cáo cho bất kỳ nhịp tim nhanh QRS rộng dai dẳng dẫn đến tụt huyết áp, tình trạng tâm thần thay đổi cấp thời, đau ngực, triệu chứng HF cấp tính hoặc có dấu hiệu sốc. [86,87]
Các bệnh nhân ổn định huyết động
Ở bệnh nhân có nhịp tim nhanh QRS rộng, ổn định về huyết động, đáp ứng với thủ pháp phế vị có thể cung cấp nhận định về cơ chế chịu trách nhiệm về rối loạn nhịp tim. SVT với dẫn truyền lệch hướng, nếu được xác định rõ ràng, có thể được điều trị theo cách tương tự như SVT phức hợp hẹp, với các thủ thuật phế vị hoặc thuốc (adenosine và các thuốc chẹn AVN khác như thuốc chẹn beta hoặc thuốc chẹn kênh canxi). 117–119,129]
Một số loại thuốc được sử dụng để chẩn đoán hoặc điều trị SVT (ví dụ verapamil) có thể gây suy giảm huyết động nghiêm trọng ở bệnh nhân có VT ổn định trước đó. [64,133,134] Vì vậy, chúng chỉ nên được sử dụng để điều trị cho bệnh nhân chẩn đoán SVT đã được hoàn toàn xác định và an toàn. Adenosine có thể hữu ích bằng cách cho phép chẩn đoán hoặc chấm dứt VT nhạy cảm với adenosine, nhưng phải tránh nếu kích thích sớm có trên ECG lúc nghỉ gợi ý nhịp nhanh có kích thích sớm. Có một nguy cơ trong vào lại thể antidromic, adenosine có thể gây thúc đẩy ngừng tim nếu AF được tạo ra do adenosine, như đôi khi có thể xảy ra. [135]
Đối với việc cắt cơn nhịp nhanh phức bộ QRS rộng ổn định về huyết động chưa biết căn nguyền bằng dược lý, i.v. Procainamide hoặc amiodarone có thể được sử dụng trong bệnh viện. [132,136111] Trong thử nghiệm PROCAMIO132 ở những bệnh nhân có nhịp nhanh QRS rộng dung nạp tốt, có hoặc không giảm phân suất tống máu LV, procainamide được kết hợp với số ít biến cố có hại cho tim lớn và tỷ lện cao hơn cắt cơn nhịp nhanh trong phạm vị 40 phút so với amiodarone.
Trong trường hợp cơ chế rối loạn nhịp không hoàn toàn hiểu rõ, rối loạn nhịp nên được điều trị như VT.
Nhịp nhanh không đều
Nhịp nhanh QRS rộng không đều thường là biểu hiện của AF. Hiếm khi, VT đa hình và, rất hiếm khi, VT đơn hình cũng có thể xuất hiện dưới dạng nhịp tim nhanh không đều. Chuyển nhịp bằng điện là phương pháp điều trị cấp thời được lựa chọn trong nhịp tim nhanh không đều có kích thích sớm kết hợp với không ổn định về huyết động. Điều trị chuyên biệt AF có kích thích sớm được thảo luận trong phần 11.
Nếu nhịp được dung nạp tốt với nhịp tim nhanh phức hợp QRS hẹp không đều, điều này có thể được coi là có khả năng là AF, và kiểm soát tần số bằng thuốc chẹn beta hoặc thuốc chẹn kênh canxi, và điều trị chuyển nhịp bằng thuốc hoặc bằng điện có lựa chọn khi có thể điều trị dự phòng huyết khối tại chỗ có thể là thích hợp. [4]
Theo timmachhoc.vn
Pk Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












