Bệnh động mạch vành là một quá trình bệnh lý đặc trưng bởi tích lũy mảng xơ vữa động mạch trong các động mạch vành thượng tâm mạc, gây tắc nghẽn hoặc không tắc nghẽn. Quá trình này có thể thay đổi được bằng điều chỉnh lối sống, thuốc và can thiệp xâm lấn để ổn định hoặc thoái triển bệnh.
Bệnh lý này có thể có thời kỳ ổn định kéo dài nhưng cũng có thể trở nên không ổn định bất kỳ lúc nào do biến cố huyết khối xơ vữa cấp tính gây ra bởi nứt vỡ hoặc xói mòn mảng xơ vữa. Tuy nhiên, bệnh động mạch vành mạn thường tiến triển và nặng, thậm chí trong những thời kỳ không biểu hiện lâm sàng. Bản chất động học của quá trình bệnh động mạch vành dẫn đến những biểu hiện lâm sàng khác nhau, có thể được phân loại thành hội chứng mạch vành cấp hoặc hội chứng mạch vành mạn. Hướng dẫn của Hội Tim Châu Âu năm 2019 [21] sử dụng thuật ngữ “hội chứng mạch vành mạn” (chronic coronary syndrome) thay cho “bệnh động mạch vành ổn định” (stable coronary artery disease) trong khuyến cáo vào năm 2013 [25
Đau thắt ngực là triệu chứng thường gặp của bệnh nhân hội chứng mạch vành mạn; tuy nhiên, bệnh nhân có thể không đau ngực mà có triệu chứng tương đương như khó thở hoặc không triệu chứng trong bệnh cảnh thiếu máu cục bộ cơ tim thầm lặng. Các bệnh cảnh lâm sàng thường gặp nhất ở các bệnh nhân hội chứng vành mạn là : (i) bệnh nhân được nghi ngờ bệnh động mạch vành và các triệu chứng đau thắt ngực ổn định và/hoặc khó thở; (ii) bệnh nhân với suy tim mới khởi phát hoặc rối loạn chức năng thất trái và nghi ngờ bệnh động mạch vành; (iii) bệnh nhân không triệu chứng và có triệu chứng với triệu chứng ổn định < 1 năm sau hội chứng mạch vành cấp, hoặc bệnh nhân được tái thông mạch vành gần đây; iv) bệnh nhân không triệu chứng và có triệu chứng > 1 năm sau chẩn đoán ban đầu hoặc tái thông mạch vành; (v) bệnh nhân đau thắt ngực và được nghi ngờ bệnh vi mạch hoặc co thắt mạch vành; và (vi) các đối tượng không triệu chứng trong đó bệnh động mạch vành được phát hiện khi tầm soát [21].
Tế bào cơ tim và thiếu máu cục bộ cơ tim được xem là trung tâm của mô hình sinh lý bệnh trong hội chứng mạch vành mạn, tất cả nguyên nhân bệnh học thúc đẩy tiến triển đến đau thắt ngực không ổn định, nhồi máu cơ tim cấp và đột tử do tim có thể được xem xét, bắt đầu từ xơ vữa động mạch gây tắc nghẽn nhưng cũng bao gồm viêm, rối loạn chức năng nội mô, rối loạn chức năng vi mạch, rối loạn chức năng tiểu cầu, huyết khối và rối loạn chức năng vận mạch. Các bệnh cảnh lâm sàng trên được phân loại thuộc hội chứng mạch vành mạn nhưng liên quan với các biến cố tim mạch trong tương lai [như tử vong hoặc nhồi máu cơ tim] và nguy cơ của họ có thể thay đổi theo thời gian. Sự phát triển hội chứng mạch vành cấp có thể làm mất ổn định các tình huống lâm sàng này. Nguy cơ có thể tăng do hậu quả của kiểm soát các yếu tố nguy cơ tim mạch không đầy đủ, điều chỉnh lối sống và/hoặc điều trị nội khoa không tối ưu, hoặc tái thông mạch vành không thành công. Ngược lại, nguy cơ có thể giảm do phòng ngừa thứ phát thích hợp và tái thông mạch vành thành công. Do đó, hội chứng mạch vành mạn được định nghĩa bởi các giai đoạn tiến triển khác nhau của bệnh động mạch vành, ngoại trừ các tình huống huyết khối động mạch vành cấp chiếm ưu thế biểu hiện lâm sàng (như hội chứng mạch vành cấp).
TIẾP CẬN ĐIỀU TRỊ CHỐNG ĐAU THẮT NGỰC/THIẾU MÁU CỤC BỘ CƠ TIM
Mục tiêu của điều trị nội khoa bệnh nhân hội chứng mạch vành mạn là giảm triệu chứng đau thắt ngực và thiếu máu cục bộ cơ tim do gắng sức và phòng ngừa các biến cố tim mạch. Các thuốc giảm đau thắt ngực/thiếu máu cục bộ cơ tim cùng với thay đổi lối sống, tập thể dục thường xuyên, giáo dục bệnh nhân và tái thông mạch vành đóng vai trò giảm thiểu hoặc loại trừ triệu chứng dài hạn, cải thiện khả năng gắng sức và nâng cao chất lượng cuộc sống cho bệnh nhân. Phòng ngừa các biến cố tim mạch gồm nhồi máu cơ tim và tử vong liên quan bệnh động mạch vành với các chiến lược can thiệp bằng thuốc và thay đổi lối sống đã được mô tả chi tiết trong hướng dẫn của Hội Tim châu Âu về dự phòng bệnh tim mạch trong thực hành lâm sàng năm 2016.
Tiếp cận “kim cương”
Các hướng dẫn thực hành lâm sàng khuyến cáo lựa chọn thuốc chống đau thắt ngực hàng thứ nhất và hàng thứ hai dựa vào truyền thống và kinh nghiệm chuyên gia hơn là dựa vào chứng cứ [21],[25]. Phương pháp tiếp cận này bị đặt nghi vấn trong những năm qua. Nghiên cứu so sánh đối đầu giữa các nhóm thuốc hàng thứ nhất và hàng thứ hai không được thực hiện để chứng minh tính ưu việt của nhóm thuốc này so với nhóm kia về tác dụng giảm đau thắt ngực. Các thuốc chống đau thắt ngực mới được phân loại hàng thứ hai có nhiều dữ liệu lâm sàng mới dựa vào chứng cứ ủng hộ sử dụng nhóm thuốc này hơn các thuốc hàng thứ nhất truyền thống. Vì tất cả các thuốc chống đau thắt ngực (ức chế beta, ức chế canxi, nitrat, trimetazidine, ivabradine, nicorandil và ranolazine) có hiệu quả và mức độ chứng cứ tương đương nhau nên chúng ta cần loại trừ quan điểm thuốc hàng thứ nhất hay hàng thứ hai mà thay vào đó, các thuốc này xếp hàng ngang nhau. Hơn nữa, y văn rõ ràng cho thấy rằng một số thuốc có những đặc điểm chuyên biệt (ngoài tác dụng chống đau thắt ngực) cho phép chọn lựa điều trị tốt nhất theo cơ chế sinh lý bệnh đặc hiệu, đặc điểm lâm sàng và bệnh đồng mắc và/hoặc các yếu tố nguy cơ. Ngoài ra, một vấn đề trong thực hành lâm sàng là sự phối hợp hai hoặc ba thuốc chống đau thắt ngực thường dựa vào ý kiến chuyên gia và không liên quan với cơ chế sinh lý bệnh. Do đó, điều trị tối ưu chống đau thắt ngực/thiếu máu cục bộ cơ tim thay đổi đáng kể giữa các quốc gia và phần lớn bác sĩ điều trị bệnh nhân theo ý kiến riêng của họ.
Một nhóm chuyên gia với nhiều kinh nghiệm và quan tâm về đau thắt ngực ổn định đã họp tại Đại học Ferrara, Italy để thảo luận về tiếp cận cá thể hóa điều trị nội khoa đau thắt ngực ổn định dựa vào đặc điểm lâm sàng, sinh lý bệnh và các bệnh đồng mắc [10]. Phương pháp tiếp cận ‘kim cương’ này có thể phù hợp hơn các khuyến cáo hiện tại để hướng dẫn các bác sĩ lâm sàng chọn lựa chế độ thuốc thích hợp nhất trong đơn trị liệu hoặc phối hợp thuốc đối với từng bệnh nhân (Hình 1, 2, 3).
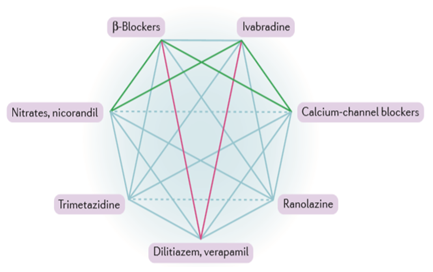
Hình 1. Phối hợp các thuốc chống thiếu máu cục bộ cơ tim (Chụp từ tài liệu gốc) [10]. Hình này cho thấy phối hợp hữu ích (đường màu xanh lá cây), phối hợp không được khuyến cáo (đường màu đỏ), phối hợp có thể hữu ích (đường liền nét màu xanh dương) và các thuốc với hoạt động tương tự (đường đứt nét màu xanh dương).
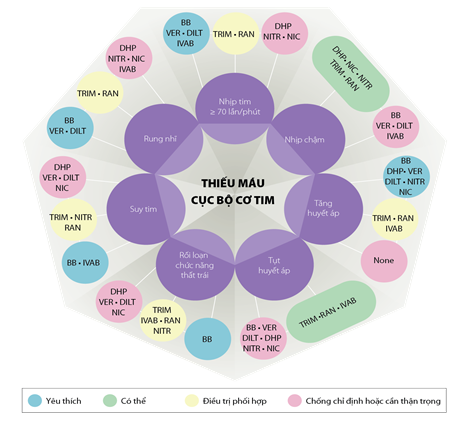
Hình 2. Phối hợp các thuốc chống thiếu máu cục bộ cơ tim dựa theo bệnh đồng mắc [10]. BB: ức chế beta; DHP: ức chế canxi dihydropyridine; DILT: diltiazem; IVAB: ivabradine; NIC: nicorandil; NITR: nitrat; Non Sel-BB: ức chế beta không chọn lọc; RAN: ranolazine; Sel-BB: ức chế chọn lọc β1; TRIM: trimetazidine; VER: verapamil.
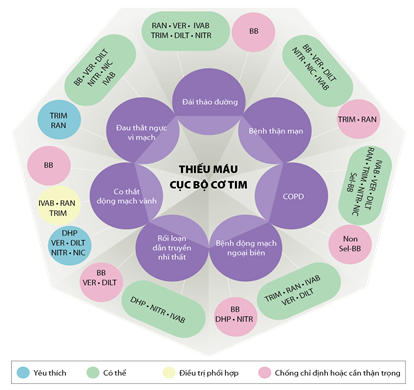
Hình 3. Phối hợp các thuốc chống thiếu máu cục bộ cơ tim dựa theo bệnh đồng mắc [10]. BB: ức chế beta; DHP: ức chế canxi dihydropyridine; DILT: diltiazem; IVAB: ivabradine; NIC: nicorandil; NITR: nitrat; Non Sel-BB: ức chế beta không chọn lọc; RAN: ranolazine; Sel-BB: ức chế chọn lọc β1; TRIM: trimetazidine; VER: verapamil.
Khuyến cáo của Hội Tim Châu Âu năm 2019
Điều trị nội khoa tối ưu có thể được định nghĩa là điều trị thỏa đáng kiểm soát triệu chứng và phòng ngừa các biến cố tim mạch liên quan hội chứng mạch vành mạn với sự tuân thủ tối đa và biến cố tối thiểu. Điều trị thuốc phải được điều chỉnh theo đặc điểm và sự ưa thích của từng bệnh nhân. Khởi trị thuốc thường bao gồm một hoặc hai thuốc chống đau thắt ngực khi cần cộng với các thuốc phòng ngừa thứ phát bệnh tim mạch. Sự lựa chọn thuốc chống đau thắt ngực ban đầu phụ thuộc vào khả năng dung nạp mong đợi liên quan đặc điểm và bệnh đồng mắc của từng bệnh nhân, tương tác thuốc với các thuốc được điều trị đồng thời, sự ưa thích của bệnh nhân sau khi được thông báo các tác dụng có hại và sự sẵn có thuốc. Điều trị phối hợp với hai thuốc chống đau thắt ngực [như thuốc ức chế beta và ức chế canxi] ưu thế hơn đơn trị với bất kỳ một loại thuốc chống đau thắt ngực trong việc giảm các biến cố lâm sàng hay không vẫn còn chưa rõ.
Thuốc ức chế beta hoặc ức chế canxi được khuyến cáo là lựa chọn hàng đầu trong điều trị giảm đau thắt ngực theo khuyến cáo của Hội Tim Châu Âu năm 2019 [21]. Tuy nhiên, điều cần lưu ý là không có thử nghiệm lâm sàng ngẫu nhiên có đối chứng chứng minh chiến lược khởi trị với ức chế beta hoặc ức chế canxi ưu việt hơn các thuốc chống thiếu máu cục bộ cơ tim hàng thứ hai (trimetazidine, ivabradine, nitrat tác dụng dài, nicorandil và ranolazine) . Một phân tích gộp cho thấy rằng các thuốc chống thiếu máu cục bộ hàng thứ hai (trimetazidine, ivabradine, nitrat tác dụng dài, và ranolazine) có thể cải thiện lợi ích khi phối hợp với thuốc ức chế beta hoặc ức chế canxi như điều trị hàng đầu, trong khi không có dữ liệu với nicorandil [4]. Tuy nhiên, điều nên lưu ý là phân tích gộp các thử nghiệm lâm sàng ngẫu nhiên có đối chứng sử dụng kết cục sử dụng nitrat, tần suất đau thắt ngực, thời gian đến khi đau thắt ngực hoặc ST chênh xuống và tổng thời gian gắng sức, và không có nghiên cứu hoặc phân tích gộp đủ độ mạnh phối hợp thuốc ức chế beta hoặc ức chế canxi với thuốc chống thiếu máu cục bộ hàng thứ hai đối với bệnh suất hoặc biến cố tử vong [4]. Các thuốc chống thiếu máu cục bộ cơ tim đã được chứng minh lợi ích giảm các triệu chứng liên quan thiếu máu cục bộ cơ tim nhưng không phòng ngừa các biến cố tim mạch ở hầu hết bệnh nhân hội chứng mạch vành mạn. Bất kể chiến lược khởi trị, đáp ứng với liệu pháp chống đau thắt ngực ban đầu nên được tái đánh giá sau 2-4 tuần khởi trị.
Chiến lược tiếp cận từng bước điều trị thuốc chống đau thắt ngực/thiếu máu cục bộ cơ tim trong hội chứng mạch vành mạn được đề nghị phụ thuộc vào một số đặc điểm ban đầu của bệnh nhân (Hình 4). Đáp ứng không hoàn toàn hoặc dung nạp kém ở mỗi bước cần chuyển sang bước tiếp theo. Chiến lược phải được điều chỉnh theo đặc điểm và sự ưa thích của mỗi bệnh nhân và không nhất thiết theo các bước được đề nghị.
Bệnh nhân huyết áp thấp
Ở các bệnh nhân huyết áp thấp, các thuốc chống đau thắt ngực được khuyến cáo khởi trị ở liều rất thấp, ưu tiên các thuốc không hoặc ít ảnh hưởng lên huyết áp như trimetazidine và ranolazine. Thuốc ức chế beta liều thấp hoặc thuốc ức chế canxi liều thấp có thể được điều trị với theo dõi sát sự dung nạp.
Bệnh nhân tần số tim thấp
Tăng tần số tim tương quan tuyến tính với các biến cố tim mạch và lợi ích của giảm tần số tim như một mục tiêu điều trị trong các phân nhóm bệnh nhân hội chứng mạch vành mạn đã được chứng minh thông qua sử dụng các thuốc khác nhau. Tuy nhiên, ở các bệnh nhân nhịp tim chậm ban đầu (như tần số tim < 60 lần/phút), các thuốc giảm tần số tim (ức chế beta, ivabradine và ức chế canxi giảm tần số tim) nên được tránh hoặc sử dụng thận trọng và nếu cần khởi đầu ở liều rất thấp. Các thuốc chống đau thắt ngực không có tác dụng giảm tần số tim như trimetazidine và ranolazine nên được ưu tiên sử dụng.
Tóm lại, so với hướng dẫn năm 2013 [25], khuyến cáo năm 2019 của Hội Tim Châu Âu mặc dù vẫn chia các thuốc chống đau thắt ngực/thiếu máu cục bộ cơ tim thành hàng thứ nhất và hàng thứ hai nhưng đã chỉ ra rõ ràng hạn chế của tiếp cận này là không dựa vào y học chứng cứ từ các thử nghiệm lâm sàng [21]. Ngoài ra, cách tiếp cận của ESC 2019 có nhiều điểm tương đồng với tiếp cận “kim cương” là cần cá thể hóa điều trị ở từng đối tượng dựa vào đặc điểm bệnh nhân, bệnh đồng mắc, tương tác thuốc, sự ưa thích của bệnh nhân và sự sẵn có của thuốc.
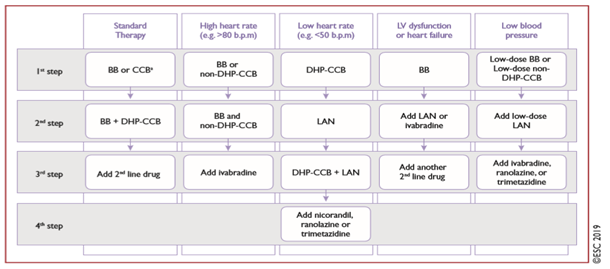
Hình 4. Chiến lược từng bước điều trị dài hạn thuốc chống thiếu máu cục bộ cơ tim ở bệnh nhân hội chứng mạch vành mạn (Chụp từ tài liệu gốc) [21]. Standard therapy: điều trị chuẩn; high heart rate: tần số tim cao; low heart rate: tần số tim thấp; LV dysfunction or heart failure: rối loạn chức năng thất trái hoặc suy tim; low blood pressure: huyết áp thấp. BB = beta-blocker (ức chế beta); b.p.m. = beats per minute (lần/phút); CCB = calcium channel blocker (ức chế canxi); DHP-CCB = dihydropyridine calcium channel blocker (ức chế canxi dihydropyridine); LAN = long-acting nitrate (nitrat tác dụng dài); LV = left ventricular (thất trái); NDHP-CCB: non-dihydropyridine calcium channel blocker (ức chế canxi non-dihydropyridine).
Bảng 1. Khuyến cáo thuốc chống thiếu máu cục bộ cơ tim ở bệnh nhân hội chứng mạch vành mạn [21]
| Khuyến cáo | MĐKC | MĐCC |
| Biện pháp chung | ||
| Điều trị nội khoa các bệnh nhân có triệu chứng cần có một hoặc nhiều các thuốc giảm đau thắt ngực/thiếu máu cục bộ cơ tim cùng với các thuốc phòng ngừa biến cố. | I | C |
| Khuyến cáo giáo dục bệnh nhân về bệnh, các yếu tố nguy cơ và chiến lược điều trị. | I | C |
| Khuyến cáo đánh giá kịp thời đáp ứng của bệnh nhân với điều trị nội khoa (2-4 tuần sau khởi trị thuốc). | I | C |
| Giảm đau thắt ngực/thiếu máu cục bộ cơ tim | ||
| Nitrate tác dụng ngắn được khuyến cáo để giảm tức thì đau thắt ngực khi gắng sức. | I | B |
| Điều trị hàng đầu được chỉ định với ức chế beta và/hoặc ức chế canxi để kiểm soát tần số tim và triệu chứng. | I | A |
| Nếu triệu chứng đau thắt ngực không được kiểm soát thành công với ức chế beta hoặc ức chế canxi, phối hợp ức chế beta và ức chế canxi DHP nên được xem xét. | IIa | C |
| Điều trị hàng đầu với phối hợp thuốc ức chế beta và ức chế canxi DHP nên được xem xét. | IIa | B |
| Nitrat tác dụng dài nên được xem xét như chọn lựa điều trị hàng thứ hai khi thuốc ức chế beta và/hoặc ức chế canxi bị chống chỉ định, dung nạp kém hoặc không phù hợp để kiểm soát triệu chứng đau thắt ngực. | IIa | B |
| Khi nitrat tác dụng dài được kê đơn, khoảng thời gian không sử dụng hoặc liều thấp nitrat nên được xem xét để giảm tính dung nạp. | IIa | B |
| Nicorandil, ranolazine, ivabradine hoặc trimetazidine nên được xem xét như điều trị hàng thứ hai để giảm tần suất đau thắt ngực và cải thiện khả năng gắng sức ở các đối tượng không thể dung nạp, có chống chỉ định hoặc triệu chứng không được kiểm soát đầy đủ bởi ức chế beta; ức chế canxi và nitrat tác dụng dài. | IIa | B |
| Ở các đối tượng với tần số tim chậm và huyết áp thấp ban đầu, ranolazine hoặc trimetazidine có thể được xem xét như thuốc điều trị hàng đầu để giảm tần suất đau thắt ngực và cải thiện khả năng gắng sức. | IIb | C |
| Ở các đối tượng chọn lọc, phối hợp ức chế beta hoặc ức chế canxi với thuốc hàng thứ hai (ranolazine, nicorandil, ivabradine, trimetazidine) có thể được xem xét là điều trị hàng thứ nhất theo tần số tim, huyết áp và sự dung nạp. | IIb | B |
| Nitrat không được khuyến cáo ở bệnh nhân bệnh cơ tim phì đại tắc nghẽn hoặc điều trị đồng thời với ức chế phosphodiesterase. | III | B |
MĐKC: mức độ khuyến cáo; MĐCC: mức độ chứng cứ
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












