Năm 2018 Hội Tim Châu Âu (European Society of Cardiology – ESC) phối hợp với Hội Tăng huyết áp Châu Âu (European Society of Hypertension – ESH) đưa ra Hướng dẫn cập nhật về xử trí tăng huyết áp, có nhiều điểm mới so với Hướng dẫn 2013.
Cũng trong năm 2018, Hội đồng Chuyên gia thuộc Phân Hội Tăng huyết áp Việt Nam/Hội Tim mạch học Quốc gia Việt Nam đã biên soạn “Khuyến cáo về chẩn đoán và điều trị tăng huyết áp 2018”, có nhiều điểm chính trùng hợp với Hướng dẫn ESC/ESH 2018.
Phác đồ chẩn đoán và điều trị tăng huyết áp của Viện Tim đặt cơ sở trên khuyến cáo này, có tham khảo một số thông tin từ Hướng dẫn ESC/ESH 2018.
PHÂN LOẠI CÁC MỨC HUYẾT ÁP
Trên bảng 1 là phân loại các mức huyết áp dựa trên số đo tại phòng khám. Phân loại này dành cho người trưởng thành và trẻ em trên 16 tuổi.
Bảng 1. Phân loại các mức huyết áp (HA) dựa trên số đo tại phòng khám
| Phân loại | HA tâm thu
(mmHg) |
HA tâm trương
(mmHg) |
|
| Tối ưu | < 120 | và | < 80 |
| Bình thường | 120-129 | và/hoặc | 80-84 |
| Bình thường cao | 130-139 | và/hoặc | 85-89 |
| Tăng HA độ 1 | 140-159 | và/hoặc | 90-99 |
| Tăng HA độ 2 | 160-179 | và/hoặc | 100-109 |
| Tăng HA độ 3 | ≥ 180 | và/hoặc | ≥ 110 |
| Tăng HA tâm thu đơn độc | ≥ 140 | và | < 90 |
| Ghi chú: Nếu HA tâm thu và HA tâm trương của bệnh nhân nằm ở 2 mức khác nhau, phân loại dựa vào mức cao hơn. Tăng HA tâm thu đơn độc cũng được phân thành độ 1, 2 hoặc 3 dựa vào trị số HA tâm thu. | |||
CHẨN ĐOÁN TĂNG HUYẾT ÁP
Đo huyết áp:
Đo HA đúng là điều kiện tiên quyết để xác định chẩn đoán tăng HA. Trên bảng 2 là các điểm cần lưu ý khi đo HA tại phòng khám. Ở người cao tuổi, người bệnh đái tháo đường (ĐTĐ) và những bệnh nhân có các nguyên nhân khác gây tụt HA tư thế, đo thêm HA từ 1 đến 3 phút sau khi bệnh nhân đứng dậy. Tụt HA tư thế (HA tâm thu giảm ≥ 20 mmHg hoặc HA tâm trương giảm ≥ 10mmHg trong vòng 3 phút sau khi đứng dậy) có liên quan với tăng nguy cơ tử vong và biến cố tim mạch.
Đo HA ngoài phòng khám đóng vai trò quan trọng trong xác định chẩn đoán tăng HA và có thể rất hữu ích trong đánh giá đáp ứng với điều trị bằng thuốc. Đo HA ngoài phòng khám gồm tự đo HA tại nhà bởi bệnh nhân (home blood pressure monitoring – HPBM) và đo HA lưu động 24 giờ (ambulatory blood pressure monitoring – ABPM). Trên bảng 3 là các chỉ định lâm sàng của đo HA ngoài phòng khám.
Bảng 2: Đo huyết áp tại phòng khám
| Bệnh nhân ngồi thoải mái trong môi trường yên tĩnh 5 phút trước khi bắt đầu đo HA. |
| Đo HA 3 lần cách nhau 1-2 phút và đo thêm vài lần nữa nếu 2 lần đo đầu có trị số cách nhau > 10 mmHg. HA được ghi nhận là trung bình của 2 lần đo cuối. |
| Có thể phải đo HA thêm nhiều lần ở những bệnh nhân có trị số HA không ổn định do bị rối loạn nhịp, ví dụ những bệnh nhân có rung nhĩ. |
| Dùng dụng cụ đo HA với túi hơi kích thước chuẩn (dài 35 cm, rộng 12-13 cm) cho đa số bệnh nhân, nhưng phải có túi hơi lớn hơn và nhỏ hơn dành những bệnh nhân có cánh tay to (chu vi cánh tay > 32 cm) hoặc nhỏ hơn trung bình. |
| Túi hơi đặt ngang mức tim. Cho bệnh nhân dựa lưng và tay để tránh co cơ gây tăng HA. |
| Khi đo bằng phương pháp nghe, dựa vào tiếng Korotkoff pha I và pha V để xác định HA tâm thu và HA tâm trương. |
| Đo HA 2 tay ở lần khám đầu để phát hiện sự khác biệt trị số HA giữa 2 tay. Nếu có khác biệt, dựa vào trị số bên cao hơn để xếp loại mức HA. |
| Đo HA ngồi và 1-3 phút sau khi đứng dậy ở lần khám đầu tiên cho tất cả bệnh nhân để phát hiện tụt HA tư thế. Đối với người cao tuổi, bệnh nhân ĐTĐ và bệnh nhân có các nguyên nhân khác gây tụt HA tư thế, đo HA nằm và đứng cả ở những lần khám sau. |
| Ghi nhận tần số tim và bắt mạch để loại trừ rối loạn nhịp tim. |
Bảng 3: Các chỉ định lâm sàng của đo huyết áp ngoài phòng khám
| Những tình huống mà tăng HA áo choàng trắng thường gặp:
– Tăng HA độ 1 khi đo HA tại phòng khám – HA tăng rõ rệt khi đo ở phòng khám nhưng không có tổn thương cơ quan đích |
| Những tình huống mà tăng HA ẩn giấu thường gặp:
– HA bình thường cao khi đo tại phòng khám – HA đo ở phòng khám bình thường ở người có tổn thương cơ quan đích hoặc tổng nguy cơ tim mạch cao |
| Tụt HA tư thế và sau ăn ở bệnh nhân đã điều trị và chưa điều trị |
| Đánh giá tăng HA kháng trị
Đánh giá việc kiểm soát HA, đặc biệt ở bệnh nhân nguy cơ cao được điều trị |
| HA đo tại phòng khám dao động đáng kể |
| Đánh giá các triệu chứng nghĩ liên quan với tụt HA trong khi điều trị |
| Ưu tiên ABPM hơn là HBPM: Xác định trị số HA ban đêm và tình trạng trũng về đêm (nghi tăng HA ban đêm, như trong ngưng thở khi ngủ, bệnh thận mạn, đái tháo đường, tăng HA do bệnh nội tiết hoặc rối loạn chức năng hệ thần kinh tự động) |
Tầm soát và chẩn đoán tăng huyết áp:
Chẩn đoán tăng HA dựa trên số đo tại phòng khám và ngoài phòng khám được nêu trên bảng 4. Nếu số đo HA tại phòng khám phù hợp với chẩn đoán tăng HA (≥ 140/90 mmHg) nhưng các số đo ngoài phòng khám không xác nhận chẩn đoán tăng HA, bệnh nhân được gọi là có tăng HA áo choàng trắng (white coat hypertension). Ngược lại, nếu các số đo ngoài phòng khám cho thấy có tăng HA nhưng HA đo tại phòng khám < 140/90 mmHg, bệnh nhân được gọi là có tăng HA ẩn giấu (masked hypertension). Trên hình 1 là qui trình tầm soát và chẩn đoán tăng HA. Tầm soát tăng HA bằng cách đo HA tại phòng khám được khuyến cáo cho tất cả người ≥ 18 tuổi (thông báo cho người được tầm soát biết trị số HA của mình, đồng thời ghi vào y bạ).
Bảng 4: Định nghĩa tăng huyết áp
| HA tâm thu
(mmHg) |
HA tâm trương
(mmHg) |
||
| Đo tại phòng khám | ≥ 140 | và/hoặc | ≥ 90 |
| Đo lưu động 24 giờ | |||
| Trung bình ban ngày (hoặc khi thức) | ≥ 135 | và/hoặc | ≥ 85 |
| Trung bình ban đêm (hoặc khi ngủ) | ≥ 120 | và/hoặc | ≥ 70 |
| Trung bình 24 giờ | ≥ 130 | và/hoặc | ≥ 80 |
| Trung bình tự đo ở nhà | ≥ 135 | và/hoặc | ≥ 85 |
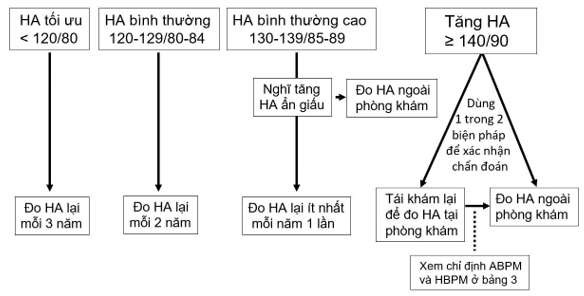
Hình 1: Qui trình tầm soát và chẩn đoán tăng huyết áp
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












