Trong bối cảnh tỉ lệ đái tháo đường típ 2 ngày càng gia tăng, đặc biệt ở các nước có nền kinh tế mới nổi lên, nên xem xét tới việc quản lý đái tháo đường trong hoàn cảnh với các nguồn lực sẵn có. Các hướng dẫn quốc tế có giá trị toàn diện và khoa học có thể không phù hợp với các vùng như Châu Á, Châu Mỹ Latin hay Châu Phi, là những nơi có dịch tễ học, kiểu hình bệnh nhân, tình trạng văn hóa và kinh tế xã hội khác với Châu Mỹ và Châu Âu.
Mặc dù sự kiểm soát đường huyết và giảm biến chứng mạch máu lớn và mạch máu nhỏ vẫn là các khía cạnh thiết yếu của điềutrị, nhưng yếu tố hạn chế chính vẫn là chi phí, vì vậy cần có cách tiếp cận thực tiễn ở những nơi có nguồn lực hạn chế. Các thuốc mới như thuốc ức chế kênh đồng vận chuyển natri-glucose và thuốc đồng vận thụ thể glucagon-like peptide 1 khá đắt tiền, không có sẵn, mặc dù các thuốc này có giá trị với bệnh nhân đề kháng insulin và biến chứng tim mạch. Bài tổng quan này cho thấy vai trò của sulfonylureas là thuốc điều trị chọn lựa hàng thứ hai, có hiệu quả dài hạn và chi phí hợp lý để điều trị đái tháo đường típ 2, đặc biệt ở các nước đang phát triển hay có điều kiện hạn chế.
Ước tính chỉ trong năm 2015, đái tháo đường trực tiếp gây ra 1,6 triệu người tử vong[1], trong khi năm 2017, ước tính có 4 triệu người tử vong do đái tháo đường và biến chứng của nó[2]. Toàn thế giới có trên 425 triệu người mắc đái tháo đường và con số này dự đoán tăng lên đến 629 triệu vào năm 2045 (Hình 1)[2].
Trước đây được xem là căn bệnh của những quốc gia giàu có, nay gần 80% bệnh nhân đái tháo đường, chủ yếu là típ 2, sống ở các nước thu nhập trung bình – thấp[2]. Hơn nữa, tỉ lệ hiện mắc gia tăng nhanh chóng, được ghi nhận ở Châu Phi, Trung Đông, Đông Nam Á và Trung Mỹ[2]. Trên thế giới, sự gia tăng tỉ lệ người trên 65 tuổi là yếu tố chính dẫn đến sự gia tăng tỉ lệ hiện mắc đái tháo đường[3], nhưng ở các nước thu nhập trung bình-thấp có những yếu tố khác liên quan bao gồm lối sống không lành mạnh, như chế độ ăn và lối sống ít vận động[4]; tính nhạy cảm di truyền[5, 6], đặc biệt ở những nơi bệnh nhân tiếp xúc với môi trường gây béo phì như thói quen ít vận động và việc tiêu thụ nhiều đường và chất béo[7]; và kiểu hình bệnh nhân đặc biệt, ví dụ như mức HbA1c cao hơn, khởi phát bệnh sớm thường tiến triển nhanh, khi khởi phát bệnh ít béo phì hơn, đặc biệt ở vùng Nam Á và Ấn Độ[8-12].
Quản lý đái tháo đường típ 2 ở các khu vực này không được tối ưu, thường do có những thách thức trong việc tiếp cận thuốc (điển hình bệnh nhân phải trả “tiền túi”)[13-15]. Ngoài ra, sự gia tăng các bệnh đồng mắc liên quan đến đái tháo đường và gia tăng số lượng bệnh nhân mà nguồn lực phải phân bổ đều, do đó càng làm thiếu thuốc nghiêm trọng[14,16]. Rào cản lớn để chăm sóc tối ưu là hệ thống phân phối rời rạc, thiếu thông tin lâm sàng và thiếu sự phối hợp chăm sóc bệnh mạn tính. Quản lý đái tháo đường tối ưu cần một cách tiếp cận hệ thống có tổ chức và có sự tham gia phối hợp đội nhóm mà thường hay bị thiếu trong thực hành lâm sàng[17]. Quan trọng là thường có sự chậm trễ trong chẩn đoán, càng tạo gánh nặng lớn hơn sau khi xuất hiện biến chứng[18].
Sự thiếu hụt các hướng dẫn cụ thể quản lý nguồn lực có thể góp phần làm quản lý kém bệnh lý, bởi vì các bài tổng quan hệ thống gần đây nhấn mạnh về ảnh hưởng của các hướng dẫn không phù hợp tới nhân viên y tế, bệnh nhân, các nhà hoạch định chính sách, bảo hiểm ở các khu vực có nguồn lực hạn chế, cuối cùng dẫn đến bệnh nhân không đạt được kết cục tối ưu[19]. Ngoài ra, đặc điểm của các dân số bệnh nhân được nhắm đến trong các hướng dẫn của Hoa Kì và Châu Âu có thể không được áp dụng trực tiếp cho các bệnh nhân ở các vùng nghèo trên thế giới[14]. Hướng dẫn gần đây của Tổ chức Y tế Thế giới (WHO) là một trong số những tài liệu đầu tiên hướng đến những đặc thù khu vực có thiếu nguồn lực, với lưu ý rằng phần lớn bệnh nhân đái tháo đường típ 2 đều từ những nước có thu nhập trung bình – thấp[1].
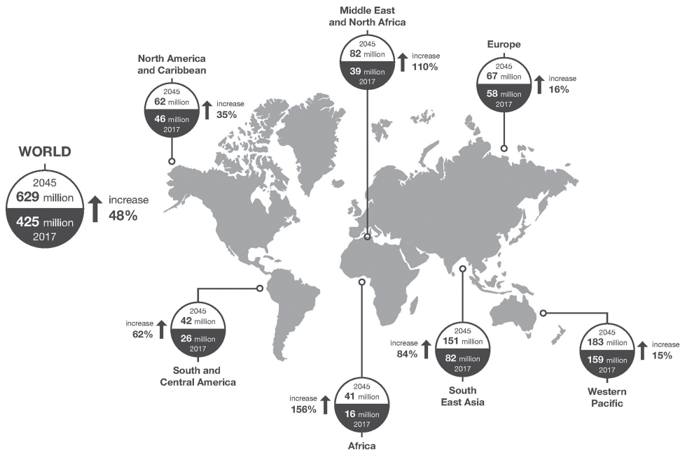
Hình 1: Số người bị đái tháo đường toàn thế giới dựa theo vùng năm 2017 và 2045 (tuổi 20-79)[2]. Được sự cho phép của Liên đoàn đái tháo đường thế giới (‘Access to Medicines and Supplies for People with Diabetes’. 2016. http://www.idf.org/accessto- medicine; IDtf Diabetes Atlas, 8th edn. 2017. http://www. diabetesatlas.org)
Kiểm soát đường huyết vẫn là nền tảng trong quản lý đái tháo đường típ 2. Đồng thuận gần đây của Hiệp hội đái tháo đường Hoa Kì (ADA) Và Hiệp Hội đái tháo đường Châu Âu (EASD) và tiêu chuẩn chăm sóc y tế của ADA về đái tháo đường đã cập nhật các khuyến nghị về kiểm soát đường huyết cho bệnh nhân đái tháo đường típ 2, bao gồm các lựa chọn thuốc hạ đường huyết[20, 21]. Ngoài các thuốc hạ đường huyết lâu đời và hiệu quả như metformin và sulfonylureas thế hệ hai, các thuốc hạ đường huyết mới bao gồm ức chế kênh đồng vận chuyển natri-glucose 2 (SGLT2i), ức chế men dipeptidyl peptidase 4 (ức chế DPP4) và đồng vận thụ thể glucagon-like peptide 1 (GLP-1RA) cũng cho thấy lợi ích[22]. Tuy nhiên, việc sử dụng các thuốc này có thể bị giới hạn về khả năng chi trả, việc tiếp cận, tác dụng phụ và sự lựa chọn của bệnh nhân về đường dùng thuốc[20]. Do đó, đòi hỏi cách tiếp cận quản lý đái tháo đường thực tiễn hơn, đặc biệt khi nguồn lực hạn chế.
Phù hợp với đồng thuận của ADA/EASD, cách tiếp cận bệnh nhân là trung tâm là quan trọng[20]. Các yếu tố như hiệu quả kiểm soát đường huyết, giảm biến cố mạch máu lớn và mạch máu nhỏ, tính an toàn, sự tuân thủ
của bệnh nhân và các rào cản khác như chi phí, tiếp cận điều trị phải được xem xét khi quyết định điều trị đái tháo đường típ 2. Cân nhắc tất cả các yếu tố này và cụ thể ở những nơi chi phí là quan trọng, ADA/EASD đồng thuận khuyến cáo lựa chọn thứ hai sau metformin là sulfonylurea[20].
Vì thế, bài viết này xem xét bằng chứng về hiệu lực, kết cục, tính sẵn có và khả năng tiếp cận với các lựa chọn điều trị đái tháo đường típ 2 ở những nơi có nguồn lực hạn chế.
Tuân thủ các hướng dẫn về đạo đức
Bài viết này dựa trên các nghiên cứu thực hiện trước đó và các tác giả không thực hiện bất kì nghiên cứu nào trên con người hay động vật.
CHIẾN LƯỢC NGHIÊN CỨU VÀ TIÊU CHUẨN LỰA CHỌN
Tài liệu tham khảo cho bài tổng quan này được thu thập trên PubMed gồm các bài báo được xuất bản từ tháng
1/2015 đến tháng 11/2018 bằng cách dùng các từ khóa ‘‘Chi phí’’, ‘‘Chi phí hiệu quả’’, ‘‘Kinh tế Y tế’’, ‘‘Thu nhập thấp’’, ‘‘Thu nhập trung bình’’, ‘‘Quốc gia đang phát triển’’, ‘‘nguồn lực thấp’’, ‘‘kiểm soát đường huyết’’, ‘‘Tiếp cận’’, ‘‘Khả năng chi trả’’, ‘‘Khởi trị’’ and ‘‘điều trị duy trì’’, với các điều trị bao gồm ‘‘Sulfonylurea’’, ‘‘ức chế DPP4’’, ‘‘SGLT2i’’ và ‘‘GLP-1RA’’.
Bài tổng quan đã sử dụng các bài báo tìm được và các tài liệu tham khảo liên quan được trích dẫn trong đó.
KIỂM SOÁT ĐƯỜNG HUYẾT VẪN LÀ NỀN TẢNG TRONG ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2
Kiểm soát đường huyết chặt chẽ là nguyên tắc cơ bản trong điều trị đái tháo đường để tránh các biến chứng[23, 24]. Cụ thể, kiểm soát đường huyết tích cực sớm (đạt HbA1c bé hơn hay bằng 7.0%) giúp giảm biến chứng thận khi so sánh với điều trị thường quy, cho thấy tính an toàn về kết cục tim mạch, và nhấn mạnh vai trò của kiểm soát đường huyết trong phòng ngừa các biến chứng mạch máu nhỏ[25].
Không may là trên đái tháo đường típ 2, nhất là tại các nước đang phát triển, cơ hội để điều trị tích cực sớm bị hạn chế: bệnh nhân được chẩn đoán trễ với HbA1c tăng cao, tỉ lệ bệnh tật và tử vong liên quan đến đái tháo đường cao[19, 26]. Thực tế thì đái tháo đường thường chỉ được phát hiện khi có các biến chứng đe dọa tính mạng[13]. Với tỉ lệ lưu hành ngày càng tăng, cách can thiệp hiệu quả nhất và quan trọng hơn hết là làm giảm đường huyết ở bệnh nhân đái tháo đường típ 2[27, 28].
Metformin vẫn là thuốc chọn lựa hàng đầu cho đái tháo đường típ 2, do thuốc có hiệu lực cao làm giảm HbA1c, có tính an toàn, chi phí thấp, phổ biến rộng rãi[20, 21, 29, 30]. Khi metformin không dung nạp hay không đủ để kiểm soát đường huyết thì có vài thuốc khác có thể lựa chọn như: sulfonylureas và insulin, cũng như các thuốc hạ đường huyết mới như SGLT2i, ức chế DPP4 và GLP-1RA.
Mặc dù các thuốc điều trị mới (SGLT2i, GLP-1RA) có thể có một số ưu điểm hơn so với các thuốc cũ đặc biệt ở bệnh nhân đã có bệnh tim mạch, nhưng chúng có những hạn chế như: chi phí cao hay ít hiệu quả (ức chế DPP4, SGLT2i) và các tác dụng phụ như rối loạn tiêu hóa, viêm tụy và nhiễm trùng (SGLT2i)[31].
Với lưu ý này, cân nhắc lựa chọn điều trị cho bệnh nhân ở những vùng có nguồn lực hạn chế, phần này của bài viết sẽ tập trung vào bằng chứng của các sulfonylureas thế hệ hai, như gliclazide và glimepiride, cũng như các thuốc mới hơn như SGLT2i, ức chế DPP4 và GLP-1RA.
Giảm HbA1c
Một số thử nghiệm mang tính bước ngoặt đã khẳng định mối liên quan giữa sulfonylureas với hiệu quả giảm HbA1c và cải thiện kết cục dài hạn[23, 25, 32–34]. Quan trọng là, trong bài tổng quan hệ thống gồm 218 nghiên cứu ngẫu nhiên có nhóm chứng gồm 79.000 bệnh nhân cho thấy sulfonylureas và metformin làm giảm HbA1c tốt nhất (dưới 7%), với tỉ lệ lần lượt là 48% và 42%[35]. Trong một bài tổng quan hệ thống và phân tích gộp khác về hiệu lực của sulfonylurea, đơn trị liệu sulfonylurea làm giảm HbA1c khoảng 1.51% (17 mmol/mol) khi so sánh với giả dược [độ tin cậy 95% (CI) 1.25, 1.78]. Khi phối hợp thêm với thuốc hạ đường huyết khác, cụ thể là metformin, thì sulfonylureas làm
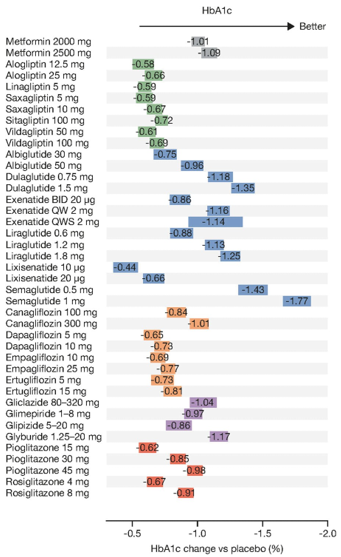
Hình 2: Giảm HbA1c của từng thuốc và liều lượng (dân số chưa từng dùng thuốc với HbA1c ban đầu là 8.0% và cân nặng ban đầu là 90 kg, sau 26 tuần điều trị)[37]. Ô đại diện cho độ lệch chuẩn. BID: 2 lần/ngày, HbA1c glycated haemoglobin, QW: 1 lần/tuần, QWS: tự tiêm. Với sự cho phép của Maloney và cs[37].
giảm HbA1c khoảng 1.62% (18 mmol/mol; 95% CI 1.0, 2.24); sulfonylureas phối hợp với insulin làm giảm HbA1c khoảng 0.46% (6 mmol/mol; 95% CI 0.24, 0.69) và có thể giúp giảm liều insulin[36].
Không may thay, mặc dù sulfonylureas thế hệ hai có hiệu quả tốt (Hình 2), giảm chi phí và ít tác dụng phụ khi so sánh với các thuốc hạ đường huyết khác nhưng chúng vẫn còn chưa được sử dụng đúng mức, thậm chí ở những vùng có nguồn lực thấp[32, 37]. Không thích dùng sulfonylureas có thể bắt nguồn từ các nghiên cứu cho thấy tăng nguy cơ hạ đường huyết và nghi ngờ về tính an toàn tim mạch[38]. Thông tin về dữ liệu an toàn tim mạch và nguy cơ hạ đường huyết liên quan đến sulfonylureas có thể được tìm thấy ở phần sau của bài tổng quan này.
Tính lâu bền
Trong khi sulfonylureas có thể nhanh chóng kiểm soát đường huyết mà không cần thêm vào thuốc nào trong một thời gian dài thì có một số bằng chứng cho thấy thời gian đáp ứng thuốc có thể khác nhau giữa các nhóm thuốc uống.
Nghiên cứu TOSCA.IT và RECORD so sánh sulfonylureas và thiazolidinediones phối hợp với metformin trong điều trị 2 thuốc, sau thời gian theo dõi 5 năm cho thấy, nhóm dùng sulfonylureas có tỉ lệ bệnh nhân tăng HbA1c hơi cao hơn có ý nghĩa khi so sánh với nhóm thiazolidinedione[39, 40].
Một phân tích gộp gồm 66 nghiên cứu ngẫu nhiên có nhóm chứng với thời gian theo dõi ít nhất 12 tuần so sánh SGLT2i với các thuốc không phải SGLT2i trong điều trị đái tháo đường típ 2. Kết quả cho thấy so với ức chế DPP4, SGLT2i có thời gian hiệu lực kéo dài hơn, ít nhất cho đến 2 năm. Sulfonylureas hiệu quả hơn trong ngắn hạn nhưng ít hiệu quả trong dài hạn khi so sánh với SGLT2i[41].
Một phân tích gộp 8 nghiên cứu ngẫu nhiên có nhóm chứng với thời gian theo dõi ít nhất 104 tuần cho thấy điều trị lâu dài với ức chế DPP4 mang lại kiểm soát đường huyết lâu dài tốt hơn sulfonylureas ở bệnh nhân đái tháo đường típ 2[42]. Ngược lại với kết quả này, một nghiên cứu đoàn hệ hồi cứu 20,070 bệnh nhân cho thấy trong thực hành lâm sàng thường quy, ức chế DPP4 có liên quan với nhu cầu điều trị tăng cường sớm hơn và nhiều hơn so với sulfonylureas hay thiazolidinediones[43]: thời gian trung bình thất bại điều trị trong nhóm dùng thiazolidinedione là dài nhất (3.3 năm), kế đến là nhóm dùng sulfonylurea (2.4 năm) và sau đó là nhóm dùng ức chế DPP4 (1.6 năm). Một phân tích gộp 12 nghiên cứu dài hạn ngẫu nhiên có nhóm chứng dùng ức chế DPP4 với thời gian theo dõi dưới 108 tuần cho thấy hiệu quả lên HbA1c giảm trong năm thứ hai điều trị[44].
Một nghiên cứu hồi cứu gần đây thu thập 325 bệnh nhân đái tháo đường típ 2 ít nhất 90 tuổi từ các trung tâm đái tháo đường lớn (hơn 470,000 bệnh nhân). Thú vị là phần lớn bệnh nhân có thời gian bệnh kéo dài (trung bình ± độ lệch chuẩn, 23 ± 14 năm) đang dùng sulfonylureas đơn trị liệu (64,9%), chủ yếu là gliclazide và glimepiride, so sánh với 43,9% trong nhóm bệnh nhân đái tháo đường típ 2 bắt cặp có tuổi từ 50 – 60 tuổi[45]. Những người đái tháo đường típ 2 còn sống là những người kiểm soát đường huyết tốt hơn[46], những phát hiện này gợi ý sulfonylureas có thể hiệu quả và an toàn về lâu dài.
Tuy nhiên, trong nhiều trường hợp, theo thời gian cuối cùng bệnh nhân đái tháo đường cũng cần tăng cường điều trị, và cần thêm bằng chứng để đánh giá hiệu quả lâm sàng về tác dụng lâu bền khác nhau giữa các nhóm thuốc. Nghiên cứu GRADE (Glycemia Reduction Approaches in Diabetes: a comparative Effectiveness study) đang tiến hành ở những bệnh nhân đái tháo đường típ 2 mới khởi phát, để so sánh hiệu quả kiểm soát đường huyết của 4 nhóm thuốc (sulfonylureas, ức chế DPP4, GLP-1RA và insulin nền) khi được phối hợp thêm với metformin đang điều trị và theo dõi kéo dài 4 năm[47].
Kiểm soát biến chứng mạch máu lớn và mạch máu nhỏ ở đái tháo đường típ 2
Để cải thiện kết cục cho bệnh nhân đái tháo đường típ 2 đặc biệt trong giai đoạn sớm, cần thiết phải điều trị làm giảm cả biến cố mạch máu lớn (như tử vong do nguyên nhân tim mạch, nhồi máu cơ tim không tử vong hay đột quỵ không tử vong) và biến cố mạch máu nhỏ (như bệnh võng mạc hay bệnh thận nặng hơn hay mới phát hiện)[20].
Biến chứng mạch máu lớn
Một số nghiên cứu cho thấy không có sự khác biệt về nguy cơ biến cố tim mạch chính hay tử vong do mọi nguyên nhân giữa sulfonylureas thế hệ hai và các nhóm thuốc hạ đường huyết uống khác[14, 38, 48, 49]. Nghiên cứu ADVANCE cho thấy, so với điều trị chuẩn, điều trị tích cực gliclazide phóng thích chậm (MR) ngoài kiểm soát hiệu quả đường huyết còn có lợi ích dài hạn trên biến cố mạch máu nhỏ (bệnh võng mạc hay bệnh thận nặng hơn hay mới phát hiện)[25].
Ngoài ra, như đã đề cập ở trước, một mạng lưới phân tích gộp về bằng chứng trực tiếp hay gián tiếp từ 13 nghiên cứu cho thấy sulfonylureas thế hệ sau như gliclazide và glimepiride có liên quan với việc làm giảm nguy cơ tử vong tim mạch do mọi nguyên nhân, trong khi các sulfonylureas khác không cho thấy lợi ích đáng kể (Hình 3)[38]. Nghiên cứu TOSCA.IT về phòng ngừa nguyên phát cũng cung cấp bằng chứng
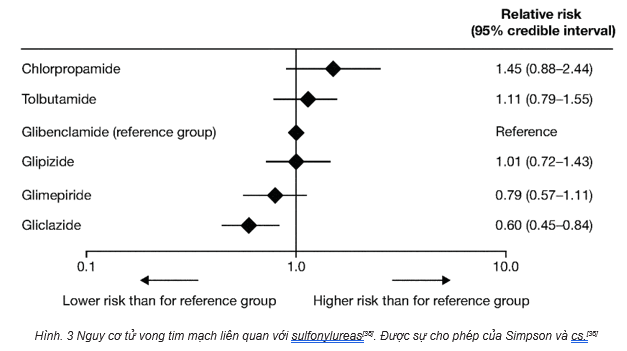
Hình. 3 Nguy cơ tử vong tim mạch liên quan với sulfonylureas[38]. Được sự cho phép của Simpson và cs.[38]
khẳng định tính an toàn tim mạch của sulfonylureas thế hệ hai (n = 1493; 2% glibenclamide [n = 24], 48%
glimepiride [n = 723], 50% gliclazide [n = 745]). Nghiên cứu cho thấy khi điều trị phối hợp thêm với metformin, nhóm dùng sulfonylurea có tần suất biến cố tim mạch tương tự nhóm pioglitazone[40].
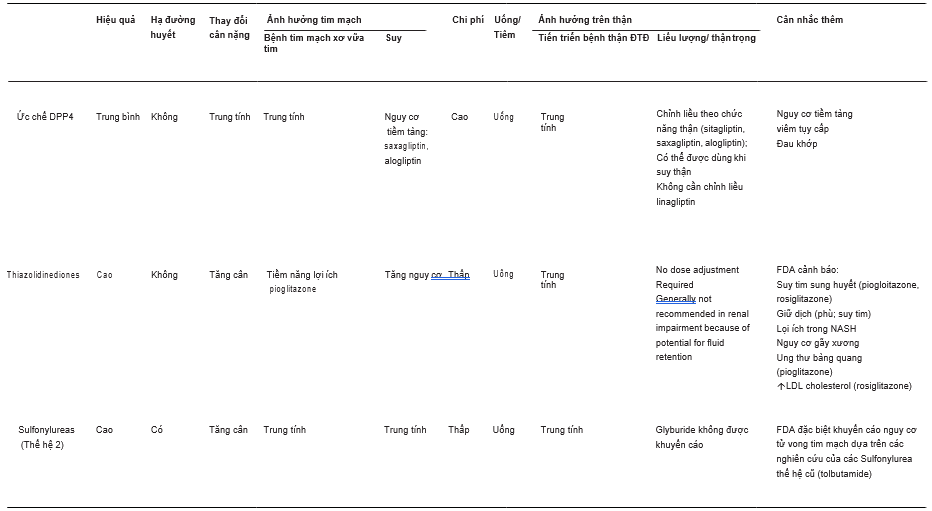
Về các thuốc mới, nhiều nghiên cứu kết cục tim mạch (CVOTs), gồm EMPA-REG, CANVAS,
LEADER, SUSTAIN-6 và ELIXA, cung cấp bằng chứng quan trọng ủng hộ cho lợi ích của việc dùng GLP- 1RA và SGLT2i trong điều trị đái tháo đường típ 2, đặc biệt là lợi ích tim mạch[20]. Tuy nhiên, kết quả không đồng nhất trong cùng nhóm thuốc. Bảng 1 cho thấy cái nhìn tổng quan về hiệu quả của các nhóm thuốc khác nhau trên nhiều kết cục, bao gồm kết cục tim mạch[21, 50]. Đáng chú ý, điều trị với SGLT2i cho thấy giảm tử vong và suy tim bất kể sự hiện diện của bệnh tim mạch gợi ý rằng lợi ích của SGLT2i có ở tất cả các bệnh nhân có nguy cơ tim mạch[51, 52]. Điều quan trọng cần lưu ý là trong phần lớn CVOTs, bệnh nhân thường dùng metformin và một tỉ lệ lớn dùng sulfonylureas[53, 54]. Vì thế, lợi ích tim mạch thu được “trên đỉnh” những điều trị thiết yếu này. Ngoài ra, trong kỉ nguyên mới CVOTs, điều quan trọng cần lưu ý là cho đến khi nghiên cứu CAROLINA công bố dữ liệu mới, có ít nghiên cứu so sánh trực tiếp những thuốc này với sulfonylureas, và so sánh về an toàn tim mạch không thể được thực hiện khách quan[55]. Nghiên cứu đối đầu CAROLINA là nghiên cứu về CVOT đầu tiên so sánh một sulfonylurea glimepiride với một ức chế DPP4 linagliptin qua 6 năm theo dõi hơn
6000 bệnh nhân đái tháo đường típ 2 trưởng thành và phát hiện không có sự khác biệt về nguy cơ tim mạch giữa 2 nhóm[55, 56]. Phù hợp với các nghiên cứu khác, nghiên cứu CAROLINA cho thấy số ca hạ đường huyết cao hơn khi điều trị với glimepiride so sánh với nhóm điều trị linagliptin. Cơ chế đằng sau phát hiện này và lời khuyên lâm sàng về cách xử trí hạ đường huyết được ghi nhận sau trong bài viết này. Quan trọng là nghiên cứu CAROLINA khẳng định dữ liệu an toàn tim mạch về sulfonylureas và ủng hộ việc tiếp tục sử dụng nó lâu dài vì chi phí rẻ hơn những thuốc mới[55].
Biến chứng mạch máu nhỏ
Lựa chọn điều trị an toàn và hiệu quả cho đái tháo đường típ 2 cũng chứng minh là có lợi ích trên kết cục thận: trên 50% bệnh nhân đái tháo đường típ 2 sẽ bị bệnh thận do đái tháo đường vào một lúc nào đó trong đời[2]. Vì thế, cần thiết cải thiện tiên lượng cho bệnh nhân có nguy cơ. Trong khi một số nghiên cứu mới về kết cục tim mạch chưa nghiên cứu việc làm giảm những biến cố này [54] thì những nghiên cứu khác đặc biệt liên quan đến SGLT2i và GLP-1RA cho thấy tiềm năng lợi ích trên thận[53, 57]. Đáng chú ý nhất, nghiên cứu CREDENCE gần đây cho thấy một SGLT2i là canagliflozin làm giảm 30% nguy cơ tương đối bệnh thận giai đoạn cuối khi so với giả dược[58]. Tuy nhiên, ngoài chi phí cao và khả năng chi trả thấp, giới hạn của việc dùng những thuốc này bao gồm bệnh nhân từ chối tiêm (insulin, GLP-1RA) và nhu cầu theo dõi sát chức năng thận khi dùng SGLT2i[59].
Bảng 1 Tổng quan về hiệu quả của các nhóm thuốc khác nhau trên các kết cục [21, 50]. (Được sự cho phép của Hiệp hội đái tháo đường Hoa Kì [21] © 2019

Bảng 1: tiếp tục
 Về liều lượng khuyến cáo cụ thể từng thuốc, xin xem thông tin kê toa của nhà sản xuất
Về liều lượng khuyến cáo cụ thể từng thuốc, xin xem thông tin kê toa của nhà sản xuất
ASCVD atherosclerotic cardiovascular disease, CHF congestive heart failure, CVD cardiovascular disease, DKA diabetic ketoacidosis, DKD diabetic kidney disease, ức chế DPP4 dipeptidyl peptidase 4 inhibitors, eGFR estimated glomerular filtration rate, FDA US tfood and Drug Administration, GLP-1RA glucagon-like peptide 1 receptor antagonists, LDL low-density lipoprotein, NASH viêm gan nhiễm mỡ không do rượu, NPH neutral protamine Hagedorn, SC subcutaneous, SGLT2i sodium–glucose cotransporter 2 inhibitors, T2D type 2 diabetes mellitus a tfDA approved for CVD benefit
Lợi ích của sulfonylureas trên biến cố mạch máu nhỏ đã được chứng minh trong nghiên cứu UK Prospective Diabetes Study (UKPDS) so sánh hiệu quả của việc kiểm soát đường huyết tích cực và kiểm soát đường huyết thường quy. Nghiên cứu đã phát hiện điều trị tích cực với sulfonylureas làm giảm 25% nguy cơ biến chứng mạch máu nhỏ trên bệnh nhân đái tháo đường típ 2[23]. Nghiên cứu theo dõi dài hạn về sulfonylureas chứng minh kiểm soát đường huyết tích cực ngay từ đầu ngăn chặn sự tiến triển đến bệnh thận mạn giai đoạn cuối ở bệnh nhân đái tháo đường típ 2. Giảm đường huyết tích cực chủ yếu dùng gliclazide MR trong nghiên cứu ADVANCE cho thấy lợi ích đáng kể từ việc giảm microalbumin niệu mới khởi phát đến thoái lui albumin niệu về bình thường và làm giảm sự tiến triển đến bệnh thận giai đoạn cuối[25, 60].
Bằng chứng thế giới thực tế từ các nghiên cứu đang tiến hành có thể giúp xác thực xem liệu bệnh nhân trong các nghiên cứu CVOTs có phản ánh được thực tế lâm sàng. Nhưng các bằng hiện tại cho thấy sulfonylureas thế hệ hai là một lựa chọn về chi phí – hiệu quả tốt cho bệnh nhân đái tháo đường típ 2 giúp làm giảm gánh nặng bệnh tật, kiểm soát đường huyết hiệu quả, an toàn tim mạch và lợi ích trên thận[2, 20, 25]. Ngoài ra, trong quản lý đái tháo đường típ 2 thì các dữ liệu mới từ các nghiên cứu CVOT là những bước tiến bộ tích cực, và thấy rõ là sulfonylureas có thể được ưa chuộng do thuốc có đặc điểm biết rõ và đã được nghiên cứu[55].
Theo timmachhoc.vn
PK Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












