Rối loạn nhịp tim đại diện cho một nguyên nhân quan trọng gây ra rối loạn chức năng tâm thu thất trái có thể điều trị hồi phục. [1- 8] Tuy nhiên, rối loạn nhịp tim có thể ít được ghi nhận đưa đến chậm trễ trong can thiệp. [9] Với sự ra đời của triệt phá qua catheter, một công cụ hiệu quả có sẵn có thể khôi phục nhịp xoang mà không có tác dụng bất lợi của độc tính thuốc.
[9,10] Với mục đích của bài này, chúng tôi sẽ sử dụng thuật ngữ bệnh cơ tim do rối loạn nhịp (Arrhythmia-induced cardiomyopathies: AIC) đề cập đến tình trạng tập hợp bệnh cơ tim do nhịp nhanh và nhịp ngoại vị gây ra. Rung tâm nhĩ (AF) và suy tim (HF) là bệnh dịch hiện nay thường cùng tồn tại và làm trầm trọng lẫn nhau. [11] Các nghiên cứu CAMERA MRI [7] và CASTLE ‐ AF2 là hai nghiên cứu quan trọng làm nổi bật vai trò của rung nhĩ trong suy tim tâm thu. Chúng tôi mong muốn qua bài viết này cung cấp một cái nhìn tổng quan về sự hiểu biết về bằng chứng hiện tại trong điều trị và quản lý AIC, tập trung đặc biệt vào bệnh cơ tim qua trung gian AF và đề xuất các phương pháp để nhận biết, sàng lọc và quản lý AIC.
- Khái niệm về bệnh cơ tim do loạn nhịp (AIC)
Bệnh cơ tim do rối loạn nhịp gây ra được mô tả lần đầu tiên vào năm 1913 nhưng mãi đến năm 1962, tính chất có thể đảo ngược của tình trạng này mới được đánh giá cao. [12,13] AIC được xác định bằng rối loạn nhịp trên thất hoặc thất vừa đủ để gây ra rối loạn chức năng tâm thu thất trái (LV). [9] Rối loạn nhịp tim có thể hoặc dai dẳng, hoặc thành cơn, hoặc hoạt động ngoại vị thường xuyên một cách cao. [9,14,15] Rối loạn nhịp trong quá trình đó đi trước sự phát triển của rối loạn chức năng LV thường khó để xác định khi khởi phát triệu chứng thường giả dạng (insidious) với mệt mỏi tiến triển và khó thở không có hồi hộp. Trong các mô hình động vật, AIC có thể được tái tạo với tốc độ nhanh trong 1‐2 tháng. [16] Một khi rối loạn nhịp tim được sửa chữa phục hồi chức năng LV được nhận thấy trong vòng 6 tuần. [10] Hầu hết bệnh nhân mắc AIC có thể mong đợi để cải thiện chức năng LV của họ đến mức bình thường với tiên lượng toàn bộ tốt. Tuy nhiên, có một nguy cơ nhỏ về đột tử do tim, đặc biệt là trong tình trạng tái phát loạn nhịp tim hoặc trong đó bệnh cơ tim là nguyên nhân hỗn hợp bao gồm cả bệnh mạch vành. [10,17] AIC có thể xảy ra với một loạt các rối loạn nhịp tim (Bảng 1). Tỷ lệ mắc AIC được ước tính là 8% ‐28% với nhịp nhanh nhĩ ổ (FAT) và 10% – 34% bệnh nhân với phức hợp thất sớm (PVC) và nhịp nhanh thất tạm thời (VT). [18] Chỉ cho đến gần đây, định nghĩa về AIC mới bắt đầu gồm rối loạn nhịp tim khác với nhịp tim nhanh. [8] Rối loạn nhịp tim gây ra bệnh cơ tim có một phạm vi rộng các biểu hiện lâm sàng và có thể chịu trách nhiệm hoàn toàn cho bệnh cơ tim (Type 1) hoặc góp phần vào bệnh cơ tim cơ bản(Type 2). [19] Do đó, hai loại AIC đã được đề xuất. [9,20].
- Type 1 AIC: Rối loạn nhịp được bao gồm. Đây là khi rối loạn nhịp tim chỉ chịu trách nhiệm về AIC và chức năng LV trở lại bình thường sau khi điều trị thành công chứng loạn nhịp tim. [9]
- Type 2 AIC: Rối loạn nhịp tim qua trung gian. Rối loạn nhịp tim làm trầm trọng thêm bệnh cơ tim nền và điều trị rối loạn nhịp tim dẫn đến giải quyết một phần bệnh cơ tim. [9]
BẢNG 1. Một loạt các rối loạn nhịp nhĩ và thất đã được báo cáo liên quan đến AIC.
| Các nguyên nhân của AIC qua trung gian nhịp nhanh | |
| Trên thất | Rung nhĩ [2,7]
Nhịp nhanh nhĩ ngoại vị [25,26] Cuồng nhĩ Nhịp nhanh vào lại nút nhĩ thất Nhịp nhanh vào lại nhĩ thất Nhịp nhanh bộ nối lặp lại thường xuyên |
| Thất | Co bóp thất sớm (PVC) [14,54]
Nhịp nhanh thất (gánh nặng cao) |
- Sinh bệnh học của AIC
Rối loạn nhịp tim gây ra bệnh cơ tim dường như được qua trung gian thông qua ba cơ chế sau đây với sự chồng chéo đáng kể giữa các yếu tố này (Hình 1):
- Nhịp nhanh
- Nhịp không đều
- Mất đồng bộ
Trong các mô hình động vật, rối loạn chức năng LV có thể tái tạo một cách tương đối với tạo nhịp nhanh trong phạm vi vài tuần khởi phát nhịp nhanh. Ba giai đoạn đã được báo cáo trong kiểu hình này. [9]
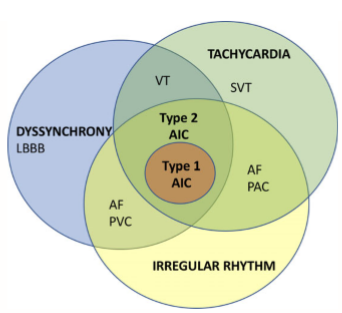
Hình 1. Cơ chế chồng chéo trong AIC.
Sơ đồ biểu hiện các cơ chế liên quan đến AIC với sự chồng chéo đáng kể giữa các yếu tố này. AIC: Bệnh cơ tim do rối loạn nhịp gây ra, SVT: Nhịp nhanh trên thất, AF: Rung tâm nhĩ, PAC: Phức hợp nhĩ sớm, PVC: Phức hợp thất sớm, VT: Nhịp nhanh thất, LBBB: block nhánh bó. Dyssynchrony: rối loạn đồng bộ. Tachycardia: nhịp nhanh. Irregular rhythm: nhịp không đều.
Phase 1: Giai đoạn còn bù (> 7 ngày). Trong giai đoạn này, có sự kích hoạt hoc-môn thần kinh tăng lên với những thay đổi sớm đối khuôn khổ tế bào dự trữ (để dành) và chức năng thất trái tâm thu được bảo tồn.
Phase 2: Giai đoạn rối loạn chức năng LV (1-3 tuần). Tiếp tục kích hoạt hoc-môn thần kinh và điều hòa lại hệ thống angiotensin renin. Có sự tái cấu trúc tế bào, rối loạn chức năng co bóp với rối loạn chức năng tâm thu và giãn LV.
Phase 3: Giai đoạn suy LV (> 3 tuần). Tái cấu trúc LV xấu hơn tiếp theo với suy bơm, giãn nghiêm trọng và điều khiển (handling) canxi nội bào bất thường.
Ở người, AIC khó dự đoán hơn với yếu tố thứ phát, có khả năng là nhạy cảm di truyền, để giải thích tại sao một gánh nặng rối loạn nhịp tim tương tự có thể có tác động thay đổi như vậy đối với chức năng tâm thu ở những người khác nhau.[10] Nhịp tim > 100 bpm [4] và > 15% mỗi ngày có khả năng dẫn đến AIC. [20] Thời điểm khởi phát rối loạn nhịp tim đến biểu hiện lâm sàng hoặc thoái biến LV có thể rất khác nhau và phụ thuộc vào thời gian rối loạn nhịp kéo dài, bệnh tim cấu trúc cùng tồn tại và tuổi của bệnh nhân. Cơ chế của bệnh cơ tim qua trung gian nhịp nhanh chưa được hiểu đầy đủ, tuy nhiên, có thể bao gồm thiếu máu cục bộ dưới lâm sàng, stress oxy hóa, xử lý canxi bất thường và gián đoạn dẫn đến dự trữ năng lượng với sự suy giảm ATP. Ở cấp độ tế bào có mất liên hệ các sợi cơ tim, kéo dài tế bào, mất sarcomere và suy giảm tế bào cơ tim [4,16,21] dẫn đến sự gia tăng đường kính cuối tâm trương LV (LVEDD). Hoạt động tế bào thần kinh hormon được đặc trưng bằng tăng mức độ Epinephrine, norepinephrine, hoạt động renin‐aldosterone, và plasma atrial natriuretic peptide.[22] (Xem hình 2).
- Nhịp nhanh và AIC
Nhịp tim nhĩ ổ (FAT) là nguyên nhân gây ra AIC được ghi nhận rõ dệt với tỷ lệ mắc AIC ở bệnh nhân FAT là 8,3% – 10%. [23,24] Medi và cộng sự đã báo cáo loạt lớn nhất cho đến nay là 30 bệnh nhân (với AT liên hồi ở 29 bệnh nhân) với nhịp nhanh nhĩ ổ và rối loạn chức năng tâm thu LV từ toàn bộ quần thể 345 bệnh nhân trải qua triệt phá qua catheter cho FAT trong giai đoạn 10 năm. [25] Chiều dài chu kỳ nhịp nhanh và tần số đáp ứng thất đã chậm hơn ở các bệnh nhân TCM hơn các bệnh nhân FAT và chức năng tâm thu LV giảm. Các tĩnh mạch phổi và tận cùng eo (Hình 3) là vị trí giải phẫu thường hơn đối với nhịp nhanh liên hồi. [26] Triệt phá qua catheter thành công ở 25 trên 30 bệnh nhân TCM với sự phục hồi hoàn toàn chức năng LV 96%
Cuồng nhĩ có thể được kết hợp với rối loạn chức năng LV lên đến 25% với phần lớn các trường hợp cải thiện chức năng LV sau khi chấm dứt rối loạn nhịp tim. [27]
Nhịp tim nhanh trên thất (SVT) như nhịp nhanh lặp lại nút nhĩ thất (Atrioventricular nodal reciprocating tachycardia: AVNRT),[28] và nhịp nhanh lặp lại nhĩ thất (Atrioventricular reciprocating tachycardia: AVRT) hiếm khi được liên kết với AIC vì các cơn xẩy ra không thường xuyên. [29] Tuy nhiên, nhịp nhanh lặp lại bộ nối (junctional reciprocating tachycardia: PJRT), hình thái của SVT dai dẳng hơn thường phổ biến hơn ở trẻ em và có sự kết hợp với AIC tăng lên. [15]
Nhịp tim nhanh thất nguyên phát (VT) xuất phát từ đường ra, nếu thường xuyên hoặc kéo dài, có thể dẫn đến AIC. Các ổ có khả năng đáp ứng thường bắt nguồn từ đường ra thất phải (right ventricular outflow tract: RVOT), nhưng không giới hạn ở đường thoát lưu thất phải (RVOT) và mang tiên lượng tốt khi rối loạn nhịp tim được phục hồi và chức năng LV được phục hồi. [30] Trong một loạt, 7% bệnh nhân mắc PVC thường xuyên đã có VT đơn hình dai dẳng và 7% trong số họ có AIC. [31]
Nhịp tim nhanh thất nguyên phát (VT) xuất phát từ đường ra, nếu thường xuyên hoặc kéo dài, có thể dẫn đến AIC. Các ổ có khả năng đáp ứng thường bắt nguồn từ đường ra thất phải (right ventricular outflow tract: RVOT), nhưng không giới hạn ở đường thoát lưu thất phải (RVOT) và mang tiên lượng tốt khi rối loạn nhịp tim được phục hồi và chức năng LV được phục hồi. [30] Trong một loạt, 7% bệnh nhân mắc PVC thường xuyên đã có VT đơn hình dai dẳng và 7% trong số họ có AIC. [31]
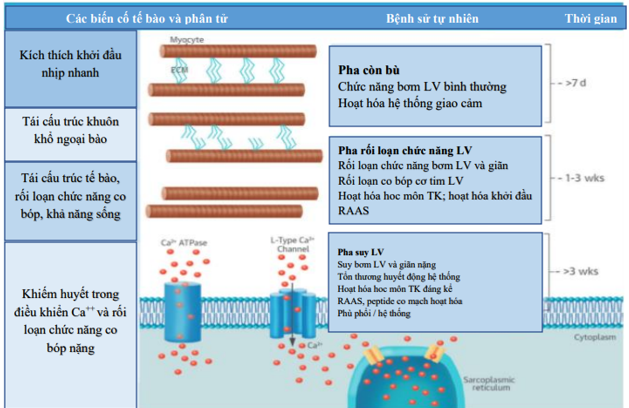
Hình 2. Thay đổi tế bào và phân tử trong cơ tim với nhịp tim nhanh.
Đáp ứng tế bào và phân tử phụ thuộc thời gian có thể dự bào đối với tại nhịp thất nhanh ở động vật liên quan đến cả hai khuôn khổ ngoài tế bảo (extracellular matrix: ECM) và tái cấu trúc tế bào. Có sự mất đi khuôn khổ ngoại bào và kiến trúc xảy ra qua ba giai đoạn: Còn bù (> 7 ngày), giai đoạn rối loạn chức năng LV (1‐3 tuần), suy LV (> 3 tuần). LV: Tâm thất trái. ATPase: adenosine triphosphatase; RAAS: hệ thống renin ‐ angiotensin ‐ aldosterone. Sarcoplasmic reticulium: Lưới cơ tương. Cytoplasm: bào tương.
Theo timmachhoc
Pk Đức Tín
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












