Tăng huyết áp kháng trị (THAKT) được định nghĩa là huyết áp không kiểm soát được mặc dù đã sử dụng ≥ 3 nhóm thuốc hạ huyết áp ở liều tối đa hoặc liều tối đa dung nạp được, bao gồm lợi tiểu, thường là thiazide- like, ức chế kênh canxi tác dụng dài và ức chế hệ RAA (Renin-Angiotensin-Aldosterone), như ức chế men chuyển (UCMC) hay ức chế thụ thể (UCTT)
Tiên lượng
THAKT là một loại tăng huyết áp tiềm ẩn nhiều nguy cơ. Huyết áp không kiểm soát được là một yếu tố nguy cơ quan trọng có thể điều chỉnh được đối với tỉ lệ tần phế và tử vong tim mạch trên toàn thế giới. Người bệnh THAKT thường có bề dày bệnh sử tăng huyết áp nặng, và có khuynh hướng tăng nguy cơ bệnh lý tim mạch hơn những bệnh nhân kiểm soát được huyết áp. Một nghiên cứu đoàn hệ hồi cứu thực hiện bởi Daugherty và cộng sự trong 2 dự án tích hợp kiểm tra mối liên hệ giữa kết cục tim mạch và tỷ lệ tăng huyết áp tiến triển thành THAKT. Họ thấy rằng những bệnh nhân diễn tiến thành THAKT tăng nguy cơ tử vong, nhồi máu cơ tim, suy tim, đột quỵ hoặc suy thận mạn khi so sánh với nhựng bệnh nhân huyết áp kiểm soát được (18% so với 13.5%; P<0.001; hazard ratio, 1.47; 95% CI, 1.33–1.62) theo dõi trung bình là 3.8 năm. Ở một phân tích hồi cứu khác >400000 người, bệnh nhân THAKT tăng nguy cơ mắc bệnh thận giai đoạn cuối, thiếu máu cơ tim, suy tim, đột quỵ và tử vong so với bệnh nhân huyết áp kiểm soát được (tỉ số rùi ro đa hiệu chỉnh lần lượt là 1.32 [95% CI, 1.27–1.37], 1.24 [95% CI, 1.20–1.28], 1.46 [95% CI,1.40–1.52], 1.14 [95% CI, 1.10–1.19], và 1.06 [95% CI, 1.03–1.08]).
Bệnh nhân THAKT cũng tăng tỉ lệ mắc bệnh đồng mắc, bao gồm tiểu đường ( 48% so với 30% ở bệnh nhân huyết áp kiểm soát được), bệnh thận mạn ( 45% so với 24%), thiếu máu cơ tim ( 41% so với 22%%) và bệnh lý mạch máu não ( 16% so với 9%), tất cả đuề làm tăng nguy cơ xảy ra biến cố lâm sàng. Trong nghiên cứu quan sát , đa trung tâm, tiến cứu CRIC ( nghiên cứu đoàn hệ về giảm chức năng thận mạn tính) các yếu tố nguy cơ tiến triển bệnh thận mạn, những bệnh nhân THAKT mắc bệnh thận mạn nhưng chưa lọc máu( mặc dù huyết áp đạt mục tiêu) vẫn tăng nguy cơ hỗn hợp biến cố nhồi máu cơ tim, đột quỵ, bệnh mạch máu ngoại biên, suy tim sung huyết và tử vong do mọi nguyên nhân so với những bệnh nhân bệnh thận mạn kiểm soát được huyết áp. Ở bệnh nhân tăng huyết áp có bệnh mạch vành, THAKT làm tăng nguy cơ tử vong do mọi nguyên nhân, nhồi máu cơ tim không tử vong và đột quỵ không tử vong so với bệnh nhân kiểm soát được huyết áp. Một nghiên cứu khác ở bệnh nhân bệnh mạch vành, nguy cơ tử vong và tàn phế tăng từ 64-73% ở bệnh nhân THAKT so với bệnh nhân kiểm soát được huyết áp. Phụ nữ mắc THAKT và có triệu chứng thiếu máu cơ tim có dự hậu xấu hơn, bao gồm tăng nguy cơ tử vong, so với người bệnh kiểm soát huyết áp tốt. Mặt khác, tỉ lệ tử vong 10 năm là hằng định từ lúc xác định là kháng trị cho dù có tắc nghẽn mạch vành hay không.
Không rõ liệu nguy cơ tim mạch tăng lên trong THAKT chỉ liên quan đến tăng HA kéo dài hay liệu các yếu tố sinh lý bệnh cụ thể có liên quan hay không. Gánh nặng bệnh lý mạch vành cao trong THAKT là kết quả của sự tương tác của nhiều quá trình, ví dụ, tăng hệ thống reninangiotensin và tăng hoạt giao cảm, cường aldosteron và tăng xơ cứng động mạch, có liên quan đến tăng nguy cơ tim mạch. Trong một phân tích cuối đợt của INVEST (International Verapamil SR-Trandolapril Research), một thử nghiệm tiến cứu mù đôi ngẫu nhiên, nhãn mở, so sánh kết cục lâm sàng ở 22576 người tham gia có bệnh mạch vành và tăng huyết áp được chỉ định ngẫu nhiên cho thuốc chẹn kênh canxi hoặc chẹn beta, không có sự khác biệt về kết quả giữa bệnh nhân mắc THAKT không kiểm soát được so với bệnh nhân mắc THAKT có kiểm soát, mặc dù có sự khác biệt về HA trung bình ≈27/10 mmHg giữa 2 nhóm. Hơn nữa, người ta đã chứng minh rằng những bệnh nhân được kê đơn nhiều thuốc hạ huyết áp đã tăng nguy cơ tim mạch độc lập với mức HA. Chương trình The Reduction of Atherothrombosis for Continued Health Registry theo dõi những người ≥45 tuổi với ≥3 yếu tố nguy cơ xơ vữa động mạch gây bệnh mạch vành, chết do nguyên nhân tim mạch hoặc bệnh động mạch ngoại biên được ghi nhận trong 4 năm trước đó.Những người tham gia chương trình Reduction of Atherothrombosis for Continued Health với THAKT trên 4 thuốc huyết áp có nguy cơ cao hơn 15% về tiêu chí chính, tử vong do tim mạch, nhồi máu cơ tim, hoặc đột quỵ sau 4 năm, khi so sánh với bệnh nhân tăng huyết áp kiểm soát được (20,1% so với 13,9%; hazard ratio, 1,15; 95% CI, 1,06 Nott1.24; P = 0,0004). Những người tham gia có trên trên 5 yếu tố thậm chí còn có nguy cơ cao hơn so với những người có HA được kiểm soát; nguy cơ cao hơn 20% của tiêu chí chính (21,3% so với 14,7%; hazard ratio, 1,20; KTC 95%, 1,01-1,43; P = 0,036). Trong nghiên cứu REGARDS (Reasons for Geographic and Racial Differences in Stroke), sự khác biệt trong kiểm soát HA ở bệnh nhân mắc THAKT không liên quan đến sự khác biệt về đột quỵ hoặc tử vong. Hơn nữa, hạ HA có thể giúp cải thiện ít hơn về mức độ rủi ro tim mạch của bệnh nhân mắc THAKT so với những bệnh nhân THAKT.Nói chung, những nghiên cứu này cung cấp bằng chứng cho thấy sự hiện diện của THAKT, không phải chỉ theo dõi mức huyết áp đơn độc, mà quan trong là phải dự báo về nguy cơ tim mạch ở bệnh nhân tăng huyết áp. Tiên lượng của bệnh nhân mắc THAKT có thể được cải thiện với sự điều chỉnh lối sống. Các yếu tố như lối sống lành mạnh, bao gồm có chu vi vòng eo bình thường, tham gia các hoạt động thể chất ≥4 lần mỗi tuần, không hút thuốc, uống rượu vừa phải, phương pháp ăn kiêng để ngăn chặn THA và giảm tiêu thụ natri-kali ; được khuyến nghị cho tất cả bệnh nhân tăng huyết áp, có liên quan đến việc làm giảm nguy cơ mắc các biến cố tim mạch và tử vong ở những người mắc THAKT. Đặc biệt, những người không hút thuốc và những người tham gia hoạt động thể chất ≥4 lần mỗi tuần có nguy cơ biến cố tim mạch thấp nhất trong thời gian theo dõi trung bình 4,5 năm.
Điều trị thuốc
Bắt đầu chế độ 3 thuốc
Liệu pháp điều trị THAKT dựa trên hiệu quả phối hợp 3 thuốc huyết áp. Trong khi cách phối hợp đơn lẻ cần cá thể hóa theo các bệnh đồng mắc của bệnh nhân, dung nạp thuốc trước đó và xem xét khả năng tài chính, thì chế độ 3 thuốc nên được chuẩn hóa càng nhiều càng tốt để ít nhất phải có 3 loại thuốc là ức chế hệ renin- angiotensin, đặc biệt là ức chế men chuyển, ức chế thụ thể; 1 thuốc ức chế kênh canxi tác dụng dài, thường dùng amlodipine; và 1 lợi tiểu tác dụng dài nhóm thiazide-like, thường là chlorthalidone hoặc indapamide. Chế độ 3 thuốc chuẩn ( ức chế men chuyển/ ức chế thụ thể, ức chế kênh canxi tác dụng dài và chlorthalidone) với cơ chế tác dụng bổ sung nhau cho thấy hiệu quả ở cả tác dụng hạ huyết áp và tác dụng phòng ngừa bệnh tim mạch và tử vong. Tất cả các thuốc khuyến cáo đều có sẵn hàng generic, tác dụng dài và dung nạp tốt. Các thuốc này có lợi thế là có sẵn dạng kết hợp 2 hay 3 loại trong cùng 1 viên phối hợp, cho phép đơn giản hóa, giảm gánh nặng về số lượng thuốc và chi phí kể cả chi phí bảo hiểm. Viên thuốc chuẩn phối hợp 3 loại thuốc ức chế renin-angiotensin, amlodipine và lợi tiểu thiazide-like được sử dụng như liệu pháp căn bản ở nhiều nghiên cứu THAKT, như PATHWAY-2 (Prevention and Treatment of Hypertension With Algorithm Based Therapy), được mô tả là ưu việt hơn khi thêm spironolacton vào thành nhóm thuốc thứ tư.
Lợi ích của việc thêm spironolactone vào phối hợp các loại thuốc khác ngoài thuốc ức chế men chuyển hoặc ARB, amlodipine và chlorthalidone hoặc indapamide chưa được xác định một cách có hệ thống. Ngoài ra, sự kết hợp ba loại thuốc này tiếp tục được sử dụng rộng rãi như là liệu pháp cơ bản tiêu chuẩn cho các thử nghiệm lâm sàng đang diễn ra để đánh giá hiệu quả và khả năng dung nạp của các thuốc mới tiềm năng trong điều trị THAKT, cũng như nhiều nghiên cứu đánh giá các liệu pháp dựa trên thiết bị mới cho THAKT. Việc sử dụng rộng rãi viên kết hợp ba loại thuốc trong các nghiên cứu trước và hiện tại giúp đánh giá các chiến lược điều trị mới cho THAKT cung cấp giá trị lâm sàng quan trọng của chế độ 3 thuốc về mặt lợi ích lâm sàng, bao gồm cả việc dễ sử dụng.
Thuốc ức chế men chuyển và ARB đóng vai trò quan trọng trong điều trị bệnh nhân THAKT vì hiệu quả và khả năng dung nạp thuốc tốt, cũng như phòng ngừa và kiể m soát bệnh đồng mắc thông thường, chẳng hạn như đái tháo đường, suy tim , và bệnh thận mạn. Cả thuốc ức chế men chuyển và ARB đều làm giảm tỷ lệ mắc đái tháo đường từ 20% đến 30% so với với các nhóm thuốc hạ huyết áp khác. Hơn nữa, ACE và ARB được chỉ định để kiểm soát bệnh nhân suy thận và suy tim, bệnh thường gặp ở bệnh nhân mắc THAKT.
Một loại thuốc lợi tiểu giống thiazide tác dụng dài, đặc biệt là chlorthalidone, nếu có, được khuyến cáo hơn hydrochlorothiazide(HCTZ) cho hiệu quả vượt trội và lợi ích rõ ràng được thể hiện trong nhiều nghiên cứu về tăng huyết áp. Mặc dù tác dụng của chlorthalidone chưa được so sánh với HCTZ ở những bệnh nhân mắc THAKT, một số báo cáo chứng minh rằng việc thay thế chlorthalidone cho HCTZ ở những bệnh nhân HA không kiểm soát trong chế độ đa thuốc giúp giảm HA hơn nữa và cải thiện tỷ lệ kiểm soát tổng thể. Sự vượt trội của chlorthalidone so với HCTZ trong giảm HA, đặc biệt là HA ban đêm, có khả năng liên quan đến thời gian bán hủy dài hơn. Tuy nhiên, việc sử dụng chlorthalidone có liên quan đến tác dụng chuyển hóa bất lợi, đặc biệt là hạ kali máu và hạ natri máu, khi so sánh với HCTZ. Những tác dụng phụ này có thể đủ nghiêm trọng để yêu cầu ngưng chlorthalidone và điều quan trọng là phải theo dõi điện giải thường xuyên khi kê đơn chlorthalidone.
Sự kết hợp liều cố định của thuốc ức chế men chuyển hoặc ARB, amlodipine và HCTZ hiện có sẵn và phổ biến cho phép đơn giản hóa liều lượng, giảm số lượng thuốc và có thể giảm chi phí, các yếu tố quan trọng để cải thiện tuân thủ thuốc. Sự kết hợp với chlorthalidone ít phổ biến hơn nhưng nên được sử dụng nếu có sẵn và giá cả phải chăng cho bệnh nhân.
Sử dụng Spironolactone làm thuốc thứ tư để điều trị THAKT
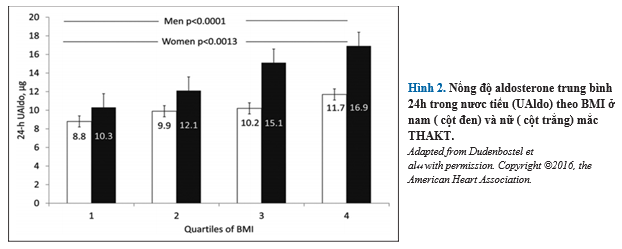
Nhiều tài liệu chứng minh rằng tăng aldosterone là nguyên nhân phổ biến (≈20%) trong THAKT. Quan trọng hơn, mức độ tăng aldosterone thấp hơn các tiêu chí chẩn đoán nghiêm ngặt đối với hội chứng aldosteron nguyên phát có thể góp phần làm tăng kháng thuốc. Dư thừa aldosterone có liên quan đến thừa cân hoặc béo phì, là bệnh đi kèm thường gặp ở bệnh nhân mắc bệnh THAKT. Có mối quan hệ tích cực giữa cân nặng tăng và mức độ aldosterone tăng ở cả phụ nữ và nam giới, nhưng điều này ảnh hưởng rõ trên nam giới (Hình 2). Phát hiện này khuyến cáo dư thừa mỡ bụng, đặc trưng hơn của nam giới, có thể trực tiếp giải phóng aldosterone hoặc gián tiếp kích thích quá trình giải phóng aldosterone. Điều này phù hợp với các nghiên cứu nuôi cấy tế bào cho thấy các tế bào mỡ, đặc biệt là tế bào mỡ ở bụng, hoạt hóa hormon và các chất giải phóng chất kích thích tiết aldosterone từ tế bào zona cầu thận.
Người ta cho rằng thừa aldosterone là một nguyên nhân phổ biến của kháng trị hạ huyết áp, không có gì đáng ngạc nhiên khi thuốc đối kháng MR (mineralocorticoid receptor), ngăn chặn hoạt động của aldosterone trên MR, lại đặc biệt hiệu quả trong điều trị THAKT. Ba chất đối kháng MR, spironolactone, eplerenone và canrenone (không có sẵn ở Hoa Kỳ), có sẵn để điều trị tăng huyết áp và spironolactone được nghiên cứu nhiều nhất ở THAKT. Spironolactone là thuốc thứ tư hiệu quả nhất để điều trị THAKT ở những bệnh nhân đã điều trị bằng ba chế độ bao gồm thuốc ức chế men chuyển hoặc ARB, amlodipine và thuốc lợi tiểu giống thiazide. Các nghiên cứu trước, đánh giá lợi ích bổ sung của spironolactone là thuốc thứ tư để điều trị THAKT, đã chứng minh được hiêu quả hạ áp đáng kể, với mức giảm HA trung bình ≥ 20/10 mmHg. Những nghiên cứu này thường gặp những hạn chế, bao gồm các đánh giá nhãn mở về sử dụng thuốc, thiếu một bộ so sánh tích cực, không thể xác nhận THAKT thực sự và bao gồm cỡ mẫu nhỏ. Tuy nhiên, quan trọng là chúng cho thấy sự ổn định của spironolactone trong điều trị tăng huyết áp không kiểm soát được trên chế độ đa thuốc.
Nghiên cứu mang tính bước ngoặt PATHWAY-2 đã chứng minh lợi ích lớn của spironolactone trong điều trị bệnh nhân THAKT không kiểm soát được trên chế độ điều trị 3 thuốc chuẩn bao gồm một loại thuốc men chuyển thuốc ức chế hoặc ARB, amlodipine và thuốc lợi tiểu giống thiazide indapamide. PATHWAY-2 là nghiên cứu chéo 4 chiều, mù đôi, so sánh 3 tháng điều trị với spironolactone liều 25-50 mg mỗi ngày với bisoprolol-blocker liều 5-10 mg, thuốc chẹn α doxazosin liều 5-10 mg hoặc giả dược dưới dạng bổ sung trị liệu cho THAKT. THAKT thực sự được xác nhận khi huyết áp tại nhà vẫn không kiểm soát được khi dùng chế độ điều trị ba thuốc chuẩn, dưới sự giám sát dùng thuốc. Tuân thủ trong quá trình nghiên cứu được theo dõi bởi số lượng thuốc và bằng cách đo hoạt tính ACE trong huyết thanh. PATHWAY-2 cho thấy spironolactone vượt trội so với giả dược và 2 hoạt chất so sánh để giảm HA ở bệnh nhân không kiểm soát được THAKT. Trung bình, spironolactone làm giảm HA tâm thu tại nhà 8,70 mm Hg so với giả dược, 4,48 mm Hg so với bisoprolol và 4,03 mm Hg so với doxazosin (P <0,0001). Tỷ lệ bệnh nhân bị HA được kiểm soát là 58,0% cho spironolactone so với 23,9% cho giả dược, 43,3% cho bisoprolol và 41,5% cho doxazosin (P <0,001 cho tất cả các nhóm).
Spironolactone được dung nạp tốt ở những người tham gia nghiên cứu PATHWAY-2 với chức năng thận bình thường (mức lọc cầu thận ước tính> 45 mL /phút, và mức lọc cầu thận ước tính trung bình là 91,1 mL / phút). Nhìn chung, không có sự khác biệt trong gia tăng các biến cố bất lợi giữa các phương pháp điều trị, bao gồm các tác dụng phụ liên quan spironolactone, chẳng hạn như nữ hóa tuyến vú hoặc tăng kali máu. Sáu trong số 285 bệnh nhân (2%) khi dùng spironolactone có kali huyết thanh> 6.0 mmol / L trong 1 khoảng thời gian ngắn. Không có tình trạng nữ hóa tuyến vú nào đã được báo cáo trong nghiên cứu, tuy nhiên những người tham gia nghiên cứu chỉ có 3 tháng sử dụng spironolactone. Tương tự như vậy, theo kinh nghiệm của chúng tôi, nguy cơ tăng kali máu do spironolactone thấp ở bệnh nhân chức năng thận bình thường, đặc biệt nếu họ đã dùng chlorthalidone, giúp thúc đẩy bài tiết kali. Tuy nhiên, vẫn còn nguy cơ tăng kali máu ở bệnh nhân suy giảm chức năng thận.
PATHWAY-2 cung cấp thêm 2 phát hiện quan trọng về mặt lâm sàng. Đầu tiên là tác dụng hạ huyết áp bổ sung khi bắt đầu dùng liều spironolactone ≤50 mg. Các nghiên cứu trước đây đánh giá lợi ích của spironolactone cho điều trị THAKT thường được giới hạn ở liều 25 mg. Trong PATHWAY-2, spironolactone được tăng đến 50 mg và ở tuần thứ 12 đã tạo ra mức giảm HA lớn hơn so với các chế độ điều trị khác sau khi tăng liều (-3,86 [CI, −5.28 đến −2.45] so với -0.88 mmHg [CI, 2.32 đến 0.56] đối với doxazosin, -1.49 mmHg [CI, -2.94 đến -0.04] đối với bisoprolol và -0.68 mmHg [CI, −2.10 đến 0.75] cho giả dược; P <0,0001). Thêm một phát hiện quan trọng là lợi ích của spironolactone ở những bệnh nhân bị ức chế nồng độ renin. Mặc dù spironolactone làm giảm HA ở mọi mức độ renin, vẫn có một mối quan hệ nghịch đảo mạnh mẽ giữa các mức renin nền và mức độ giảm HA, với những bệnh nhân có mức renin thấp nhất, mức giảm HA tâm thu tại nhà trung bình 20 mm Hg. Mức giảm HA này là quá phi thường, đặc biệt ở những bệnh nhân đã được điều trị bằng 3 nhóm thuốc khác, và được dự đoán bởi một đánh giá sinh hóa thông thường.
Sinh bệnh học của THAKT: Vai trò giữ nước do Aldosterone
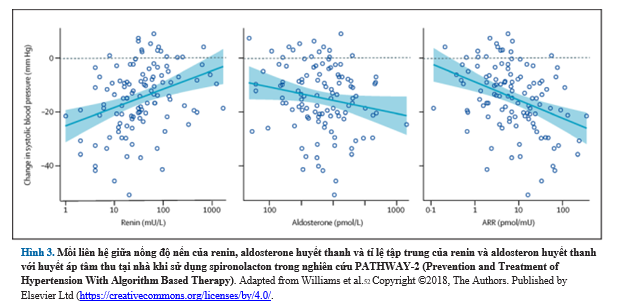
PATHWAY-2 bao gồm nhiều nghiên cứu con được thiết kế để khám phá sinh bệnh học của THAKT. Nghiên cứu con đầu tiên cho thấy mối liên hệ giữa tỷ lệ aldosterone-renin nền và mức renin nền dự đoán mạnh đáp ứng HA với spironolactone, trong khi mức độ aldosterone cơ bản chỉ cho dự đoán yếu về đáp ứng HA (Hình 3). Ngược lại, Phản ứng HA với thuốc chẹn β và thuốc chẹn α không liên quan đến tỷ lệ aldosterone-renin nền. Nghiên cứu con thứ hai đã chứng minh rằng tác dụng hạ huyết áp của spironolactone có liên quan đến việc giảm đáng thể tích dịch trong lồng ngực, một chỉ số của việc giữ nước. Ngược lại, ức chế β không có tác dụng đáng kể đối với thể dịch trong lồng ngực, trong khi ức chế
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












