Điều trị cụ thể AHFH:
1.Chỉ dẫn chung điều trị suy tim mất bù cấp (sơ đồ 2)
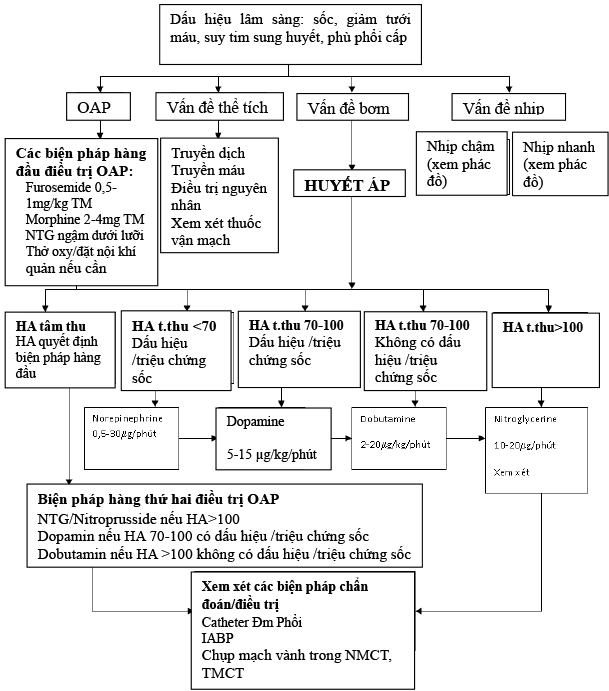
2.Điều trị theo từng thể rối loạn huyết động
A.Rối loạn huyết động kiểu A và B
- Là hay gặp trong lâm sàng
- BN có biểu hiện từ khó thở, sung huyết phổi đến phù phổi nặng nhưng không có giảm tưới máu (HA bình thường, giảm nhẹ hoặc tăng)
- Điều trị theo phác đồ
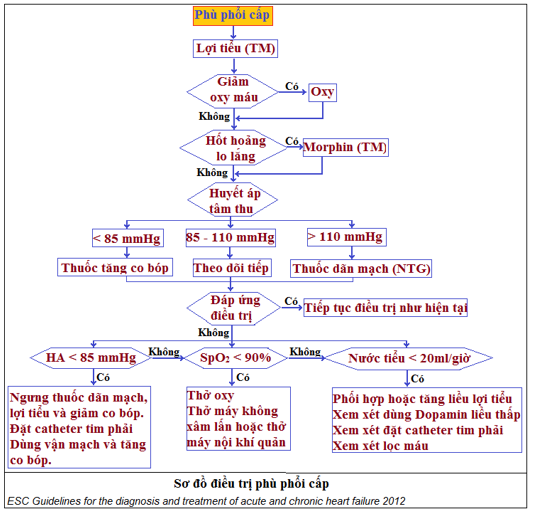
Sơ đồ 1: Chỉ dẫn điều trị phù phổi cấp
- Lưu ý: khi BN không đáp ứng với điều trị, có thể gặp các tình huống sau đây (hình 1):
♦ Tăng áp lực thất trái do hậu quả của co mạch hơn là quá tải thể tích, và dãn mạch là lựa chọn ưu tiên hơn lợi tiểu (phần chữ nhật màu xanh, có kẻ ô nhỏ)..
♦ Áp lực TM cổ cao có thể do ST phải chứ không phải do ST trái: cần điều chỉnh lại chiến lược điều trị cho phù hợp (ô màu vàng).
♦ Không đánh giá đúng tình trạng giảm tưới máu nên chỉ nghĩ BN bị sung huyết chứ không có giảm tưới máu(lukewarm): cần điều chỉnh nước cho phù hợp và có thể nên dùng thuốc tăng sức co bóp cơ tim sớm (dobutamin).
♦ Hội chứng tim thận với các dạng khác nhau là (màu đỏ):
Ø Suy chức năng thận ngay từ khi nhập viện
Ø Suy thận do dùng lợi tiểu liều cao
Ø CN thận xấu dần khi dùng lợi tiểu bất chấp còn quá tải thể tích
Ø Tăng ure máu tiến triển dù đã đạt thể tích tối ưu.
Những BN này đòi hỏi phải điều trị lợi tiểu hợp lý, đôi khi cần lọc máu liên tục
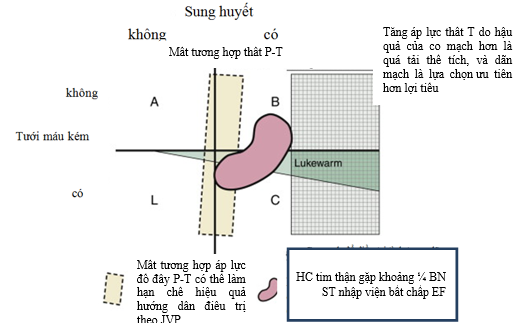
Hình 1. Các nguyên nhân không đáp ứng với điều trị
B.Kiểu L
- Hiếm gặp
- Cần xem xét 2 vấn đề: có giảm thể tích hay suy bơm hoặc cả 2 hay không
- Thiếu dịch là vấn đề hay gặp và tối ưu hóa thể tích là cần thiết và nên xem xét đầu tiên. Thường dùng muối đẳng trương, hay cao phân tử hoặc máu tùy theo từng trường hợp (không nằm trong phạm vi bài viết này).
- Dùng thuốc tăng sức co bóp liều thấp nếu do suy bơm và BN có dấu hiệu giảm tưới máu ngoại biên, tuy nhiên cần theo dõi lâm sàng sát vì thuốc có thể chỉ cải thiện tạm thời và sau đó lâm sàng có thể sẽ xấu đi
- Có thể dùng sớm chẹn beta (nếu không có chống chỉ định) sau 48h nếu BN tình trạng huyết động được cải thiện và nhịp tim lúc nghỉ nhanh.
C.Kiểu C: shock tim
Điều trị ban đầu:
- Nguyên tắc:
♦ Ổn định ngay huyết động để cắt đứt vòng xoắn bệnh lý giảm tưới máu mô và tổn thương cơ quan đích
♦ Xác định sớm nguyên nhân sốc tim để có hướng điều trị thích hợp
- Oxygen, xem xét thông khí cơ học (xem chỉ định thông khí cơ học bên dưới)
- Đặt đường truyền tĩnh mạch trung tâm, đo CVP
- Đặt cathter để đo và theo dõi huyết áp động mạch xâm nhập liên tục
- Đo và theo dõi ECG liên tục
- Hỗ trợ huyết động: test dịch để nâng huyết áp nếu không có các dấu hiệu phù phổi. Nếu không nâng được huyết áp sau test dịch, xem xét sử dụng thuốc vận mạch
- Thuốc vận mạch: Noradrenalin, dopamine
- Thuốc tăng sức co bóp: Dobutamin được chỉ định khi huyết áp > 90mmHg nhưng cung lượng tim thấp và có bằng chứng giảm tưới máu
- Xem xét các thuốc: kháng kết tập tiểu cầu, giảm đau, an thần, chống loạn nhịp …
- Điều chỉnh các rối loạn chuyển hóa
- Theo dõi sát các dấu hiệu sinh tồn, tri giác, độ bão hòa oxy máu
- Chỉ định thông khí cơ học:
♦ Suy hô hấp (giảm oxy và/ hoặc tăng CO2)
♦ Bảo vệ đường thở (nếu bệnh nhân rối loạn ý thức)
♦ Cung lượng tim thấp kèm toan chuyển hóa acide lactic nặng
- Các thông số cài đặt và theo dõi:
♦ Cài đặt ban đầu: PEEP ≥ 5, Vt = 6ml/kg, FiO2: 100%, f: 12 – 15 lần/ phút. Giữ P peak < 30 cm H2O và PCO2 thích hợp
♦ Theo dõi khí máu động mạch để điều chỉnh các thông số
♦ Tránh PEEP cao trừ khi suy hô hấp giảm oxy máu nặng tiến triển
♦ Cai thở máy: Chuyển sang chế độ thở tự nhiên (Spont) sớm khi các chỉ số huyết động và hô hấp ổn định
♦ Ngưng thở máy và rút ống nội khí quản: Cho bệnh nhân thở tự nhiên trong 30 phút. Nếu bệnh nhân ổn, tiến hành rút nội khí quản. Nếu thất bại, tiếp tục thông khí cơ học và đánh giá lại sau đó vài ngày
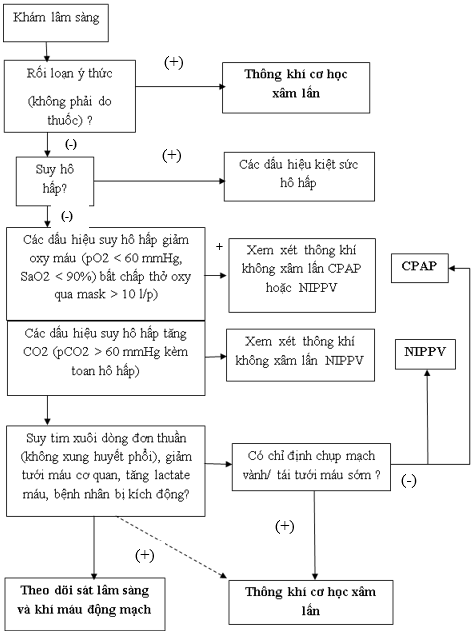
Sơ đồ 2: Thông khí cơ học trên bệnh nhân sốc tim
Tóm tắt điều trị theo sơ đồ dưới đây
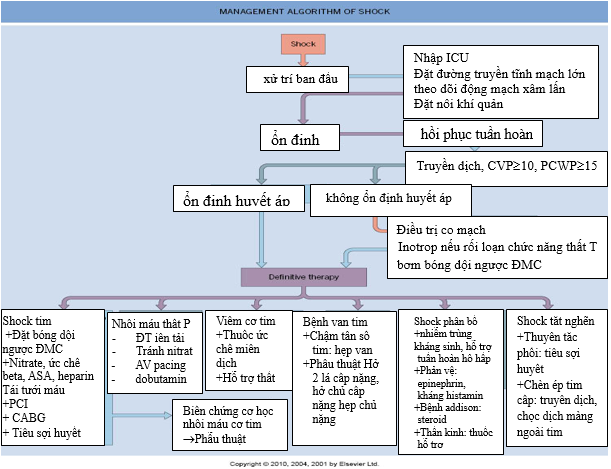
Sơ đồ 3. Tóm tắt chiến lược điều trị shock.
Theo timmachhoc.vn
PK ĐỨC TÍN
Tin tức liên quan
Điện thoại bàn: (028) 3981 2678
Di động: 0903 839 878 - 0909 384 389












